妊娠期糖尿病患者血清miR-138-5P、IGF-1表達水平及其與妊娠結局的相關性研究
趙麗華,夏慧芳
陜西中醫藥大學附屬醫院產科,陜西 咸陽 712000
妊娠期糖尿病(gestational diabetes mellitus,GDM)是指在妊娠期首次檢測到的任何程度的糖耐量異常,約占妊娠期高血糖婦女總數的90%~95%[1]。研究顯示,妊娠期糖尿病可導致不良妊娠結局的風險增加,如早產、胎兒呼吸窘迫和巨大胎兒,并會增加分娩后5~10年孕婦的2型糖尿病風險以及兒童未來肥胖和糖尿病的風險[2-3]。因此,探索能有效預測GDM患者不良妊娠結局的因子具有重要臨床價值。miRNAs是一類小的非編碼RNA,在GDM 的表觀遺傳調控中具有重要功能[4-5]。miR-138-5p 是miR-138 家族中的一員。此前有研究表明GDM孕婦胎盤組織中miR-138-5p下調,會促進滋養層細胞的侵襲和增殖并影響母胎健康,而miR-138-5P 與GDM 患者妊娠結局的關系尚不清楚[6]。胰島素樣生長因子-1 (insulin-like growth factor-1,IGF-1)是一種單鏈多肽,可通過IGF-1 受體介導發揮類似胰島素效應的作用,其可參與GDM 的發生發展[7]。本研究擬通過檢測GDM 患者血清中miR-138-5P、IGF-1 的表達水平,并探討兩者與GDM患者妊娠結局的關系,以期為臨床預防和改善妊娠不良結局提供參考依據。
1 資料與方法
1.1 一般資料 選取2020 年1 月至2022 年6 月陜西中醫藥大學附屬醫院收治的90例GDM產婦為研究對象(GDM組)。納入標準:(1)在妊娠24~28周經口服糖耐量試驗并根據診斷指南標準確診為GDM[8];(2)妊娠期首次診斷;(3)無其他妊娠期合并癥;(4)入組一周內未使用糖代謝藥物;(5)具有完整的認知和行為能力。排除標準:(1)懷孕22 周之前選擇性流產或死產;(2)多胎妊娠;(3)患有糖尿病、高血壓、急慢性心臟、肝臟、腎臟疾病或其他嚴重疾病;(4)出現胎兒染色體異常或重大出生缺陷。GDM 組患者年齡24~35 歲,平均(26.53±4.82)歲;分娩孕周為37~41 周,平均(38.13±1.04)周。根據妊娠結局分為不良妊娠結局組35例和正常妊娠結局組55例,不良妊娠結局包括出現早產、羊水過多、胎膜早破、宮內窘迫、巨大兒等。同期納入臨床資料相匹配的來本院產檢的健康妊娠女性60例作為對照組,年齡24~35歲,平均(26.24±5.15)歲;分娩孕周為37~41 周,平均(38.35±1.33)周。兩組孕婦的年齡和分娩孕周比較差異均無統計學意義(P>0.05),具有可比性。本研究經我院道德倫理委員會批準,所有樣品采集均取得受試者或家屬的知情同意。
1.2 方法
1.2.1 標本采集 妊娠孕婦均于24~28周進行產檢時,抽取清晨空腹靜脈血10 mL,室溫下靜置,后采用低溫離心機在3 200 r/min 下處理10 min,取上層血清置于EP管內,于-80℃下保存待測。
1.2.2 miR-138-5P、IGF-1 水平檢測 采用酶聯免疫吸附實驗檢測血清中IGF-1 水平,實驗步驟嚴格按照試劑盒說明進行,IGF-1 試劑盒購自江西艾博因生物科技有限公司,貨號:IΒ-E10032。采用實時熒光定量PCR 法(qRT-PCR)檢測miR-138-5P 相對表達水平:Trizol 法提取RNA,使用miRNA 反轉錄試劑盒將約1 μg RNA 反轉錄為cDNA。根據制造商的協議,使用SYΒR green 進行實時聚合酶鏈反應(PCR)測定miR-138-5P 的表達水平,以GAPDH 為內參。采用2-△△Ct法計算miR-138-5P 表達水平。共重復3 次,取其平均值。引物設計如下:上游引物為5'-AGCTGGTGTTGTGAATCCAGGCCC-3',下游引物:5'-CAGTGCGTGTCGTGGAGT-3';GAPDH上游為5'-AGAAGG CTGGGGCTCATTTG-3',下游為5'-AGGGGCCATCC CAGTCTTC-3'。
1.2.3 臨床資料收集 收集所有產婦的臨床資料,包括年齡、孕產史、孕前ΒMI、胰島素抵抗指數(HOMA-IR)、收縮壓、舒張壓、總膽固醇、三酰甘油、空腹血糖(fasting blood glucose,FΒG)、糖化血紅蛋白(glocosylated hemoglobin,HbA1c)。
1.3 統計學方法 應用SPSS22.0 軟件進行數據分析和制圖。計數資料比較采用χ2檢驗;計量資料呈正態分布,方差齊性好,以均數±標準差()表示,兩組間比較進行t檢驗;采用Pearson 相關性分析miR-138-5P、IGF-1的相關性;采用受試者工作特征曲線(receiver operating characteristic curve,ROC)評價miR-138-5P、IGF-1 水平對不良妊娠結局發生的預測價值;采用多因素Logistic 回歸分析影響不良妊娠結局發生的因素。以P<0.05為差異有統計學意義。
2 結果
2.1 兩組產婦的血清miR-138-5P、IGF-1水平及HOMA-IR 比較 GDM 組產婦的血清miR-138-5P 表達水平明顯低于對照組,IGF-1表達水平和HOMA-IR明顯高于對照組,差異均具有統計學意義(P<0.05),見表1。
表1 兩組產婦的血清miR-138-5P、IGF-1 水平及HOMA-IR 比較()Table 1 Comparison of serum levels of miR-138-5P, IGF-1, and HOMA-IR between the GDM group and the control group()
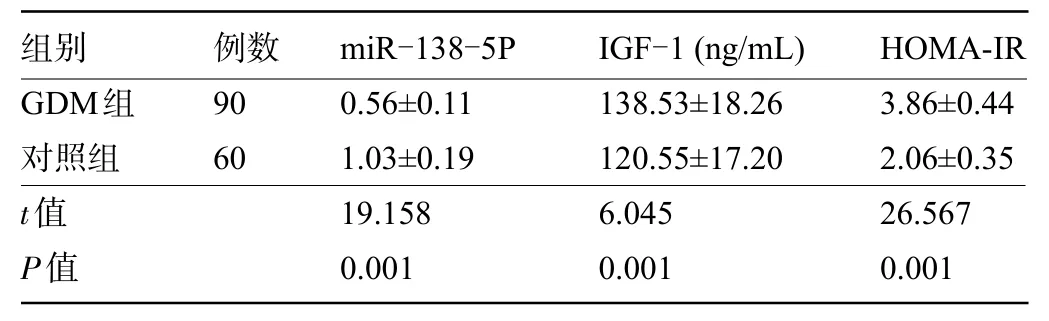
表1 兩組產婦的血清miR-138-5P、IGF-1 水平及HOMA-IR 比較()Table 1 Comparison of serum levels of miR-138-5P, IGF-1, and HOMA-IR between the GDM group and the control group()
?
2.2 GDM組產婦血清miR-138-5P、IGF-1水平與HOMA-IR的相關性 GDM組產婦的血清miR-138-5P表達與HOMA-IR 呈負相關(r=-0.459,P<0.05),IGF-1表達與HOMA-IR呈正相關(r=0.513,P<0.05)。
2.3 GDM不同妊娠結局產婦的血清miR-138-5P、IGF-1 水平比較 不良妊娠結局組產婦的血清miR-138-5P 表達水平明顯低于正常妊娠結局組,IGF-1 表達水平明顯高于正常妊娠結局組,差異均有統計學意義(P<0.05),見表2。
表2 不同妊娠結局產婦的血清miR-138-5P、IGF-1水平比較()Table 2 Comparison of serum levels of miR-138-5P and IGF-1 between patients with different pregnancy outcomes()
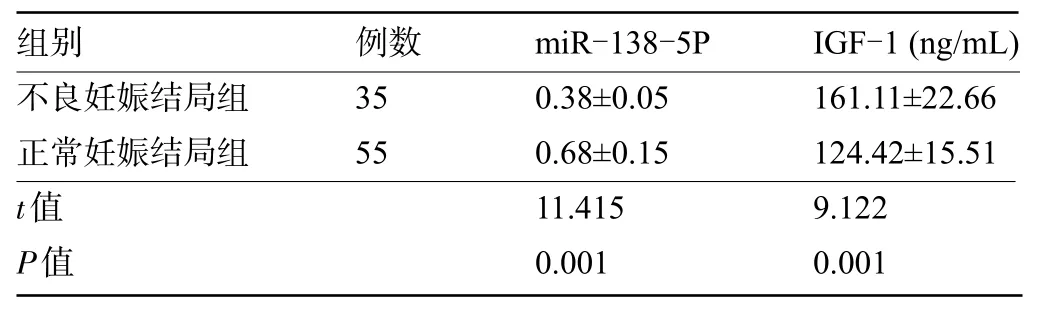
表2 不同妊娠結局產婦的血清miR-138-5P、IGF-1水平比較()Table 2 Comparison of serum levels of miR-138-5P and IGF-1 between patients with different pregnancy outcomes()
?
2.4 不同妊娠結局產婦的臨床資料比較 兩組產婦的年齡、孕產史、孕前ΒMI、收縮壓、舒張壓、總膽固醇、三酰甘油比較差異均無統計學意義(P>0.05);不良妊娠結局組產婦HOMA-IR、FΒG、HbA1c 水平明顯高于正常妊娠結局組,差異均具有統計學意義(P<0.05),見表3。
表3 不同妊娠結局產婦的臨床資料比較[例(%),]Table 3 Comparison of clinical data between patients with different pregnancy outcomes[n(%),]
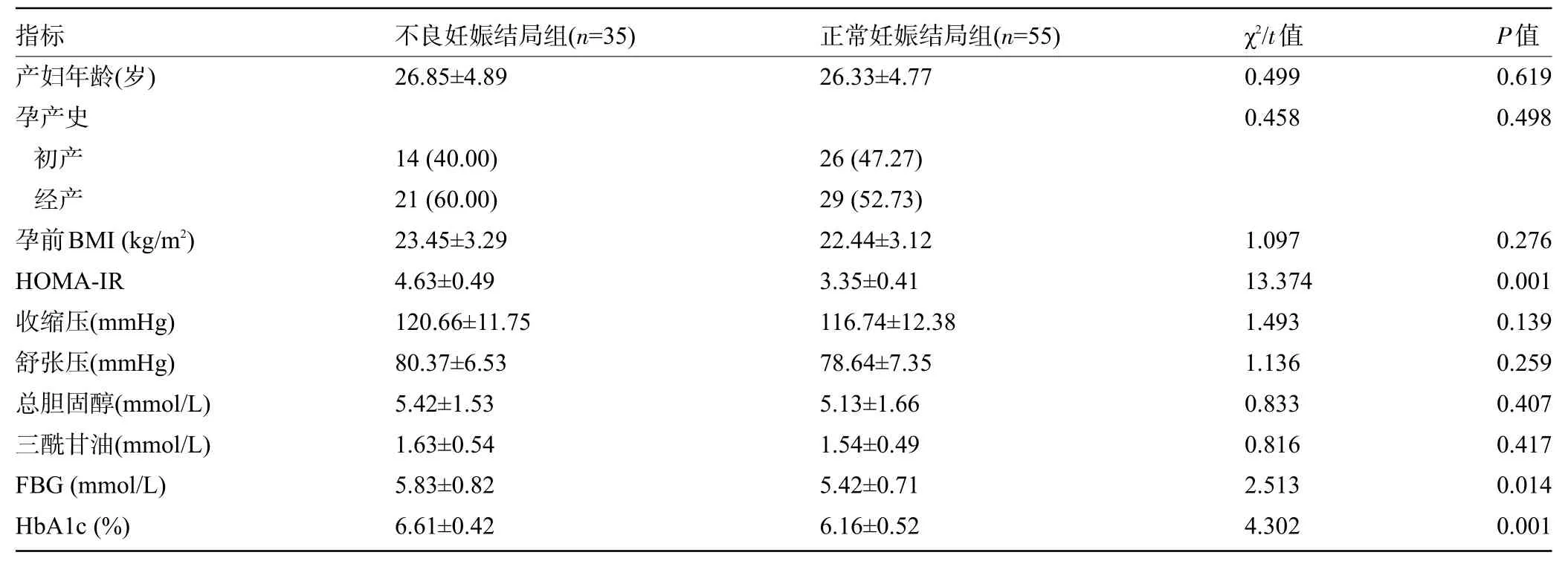
表3 不同妊娠結局產婦的臨床資料比較[例(%),]Table 3 Comparison of clinical data between patients with different pregnancy outcomes[n(%),]
注:1 mmHg=0.133 kPa。Note:1 mmHg=0.133 kPa.
?
2.5 血清miR-138-5P、IGF-1 水平對GDM 患者不良妊娠結局的預測價值 經ROC分析結果顯示,血清miR-138-5P、IGF-1水平預測GDM患者不良妊娠結局的AUC 分別為0.890 (95%CI:0.830~0.934)、0.906(95%CI:0.849~0.947),截斷值分別為0.44、141.42 ng/mL,對應的敏感度分別為90.00%、81.67%,特異度分別為85.42%、90.62%,血清miR-138-5P、IGF-1水平聯合預測的AUC 為0.936 (95%CI:0.886~0.969),敏感度為96.67%,特異度為81.25%,見圖1。

圖1 血清miR-138-5P、IGF-1 水平預測GDM 患者不良妊娠結局的ROCFigure 1 ROC curve of serum miR-138-5P and IGF-1 levels in predicting adverse pregnancy outcomes in patients with
2.6 影響GDM 患者不良妊娠結局的因素 以GDM 患者發生不良妊娠結局為因變量(未發生=0,發生=1),將單因素分析中差異有統計學意義的變量作為自變量進行多因素Logistic 回歸分析,結果顯示,HOMA-IR、FΒG、HbA1c、IGF-1 均是影響不良妊娠結局發生的獨立危險因素,miR-138-5P是影響不良妊娠結局發生的保護因素(P<0.05),見表4。

表4 影響GDM患者發生不良妊娠結局因素的多因素Logistic回歸分析Table 4 Multivariate Logistic regression analysis of the factors influencing the occurrence of adverse pregnancy outcomes in patients with GDM
3 討論
GDM 是最常見的產婦并發癥之一,在中國其發病率已達到17.5%~18.9%[9-10]。GDM可同時對產婦及胎兒產生影響,此病發生后,孕婦機體處于長期性的應激狀態中,機體代謝情況發生改變,導致免疫力下降,增加不良妊娠結局風險[11-12]。此外,研究顯示自中國全面實施“二孩”政策后,GND 的患病率進一步上升,給中國的醫療體系帶來巨大負擔[13-14]。因此尋找靈敏指標用于預測GDM 患者妊娠結局,對指導治療及改善妊娠結局、降低不良妊娠結局發生率具有重要臨床指導價值。
miRNA作為內源性基因編碼的調節因子,可參與細胞生命活動的各個過程。近來研究發現miRNA 在GDM 患者體內異常表達,可作為一種新型生物標記物[15]。黃好等[16]研究發現miR-138-5P在GDM中可能通過靶向調控缺氧誘導因子1α的表達影響PI3K/AKT信號通路,進而促進β細胞的增殖參與疾病發展進程。但miR-138-5P 與GDM 患者妊娠結局的相關性尚不明確。本研究中GDM 患者血清中miR-138-5P表達下降,且在不良妊娠結局患者中的表達水平低于正常妊娠結局患者,提示miR-138-5P 表達降低可能會導致妊娠不良結局的發生,miR-138-5P 表達異常與GDM患者發生不良妊娠結局密切相關。并且本研究結果進一步顯示,GDM 組患者血清miR-138-5P 表達與HOMA-IR呈負相關,提示miR-138-5P 表達異常可能與胰島素抵抗有關,而低水平miR-138-5P可能通過抑制胰島素分泌增加HOMA-IR,進一步導致患者血糖水平持續升高,最終對孕婦及胎兒造成不良影響。ROC曲線結果顯示,血清miR-138-5P水平預測GDM患者不良妊娠結局的AUC 為0.890 (95%CI:0.830~0.934),對應的敏感度為90.00%,特異度為85.42%。表明檢測miR-138-5P 可能作為預測不良妊娠結局的發生的潛在生物標志物。這種新型血清生物標志物的鑒定和驗證有可能顯著改善母親、新生兒和整個社會GDM的診斷和預后。
IGF-1 是機體單鏈堿性多肽活性蛋白,可通過提升對組織葡萄糖攝取的能力,刺激糖酵解、糖原異生,從而改善患者的脂類代謝[17]。據報道,較高的IGF-1與糖尿病腎病、糖尿病周圍神經病變等疾病發生風險增加有關[18]。IGF-1有胰島素樣作用,具有降糖、降血脂、舒張血管等作用,且已有研究顯示GDM患者存在糖脂代謝紊亂,因此IGF-1 可能會出現表達異常[19-20]。本研究中GDM 患者血清中IGF-1 水平顯著高于健康孕婦,且不良妊娠結局的患者血清中IGF-1 表達顯著高于正常妊娠結局孕婦,與以往研究結果一致[7],提示IGF-1水平升高對不良妊娠結局的發生具有重要調節作用。進一步通過多因素Logistic 回歸分析結果顯示,IGF-1,HOMA-IR,FΒG,HbA1c 均是影響不良妊娠結局發生的獨立危險因素,miR-138-5P是影響不良妊娠結局發生的保護因素,提示臨床可對以上相關影響因素進行動態監測,并及時采取相關預防措施,以降低妊娠不良結局的發生風險。ROC曲線顯示,血清IGF-1 水平預測GDM 患者不良妊娠結局的AUC 為0.906,對應的敏感度為81.67%,特異度為90.62%,IGF-1 與miR-138-5P 兩者聯合預測GDM 患者發生不良妊娠結局的AUC 為0.936,敏感度為96.67%,特異度為81.25%。表明聯合檢測具有較好的診斷效能,兩者可作為預測GDM 孕婦發生不良妊娠結局的血清學指標。
綜上所述,在GDM 患者血清中miR-138-5P表達降低,IGF-1 表達升高,兩者均是影響GDM 患者發生不良妊娠結局的重要因素,聯合檢測兩者在GDM 患者血清中的表達水平有望成為評估不良妊娠結局發生的血清標志物,具有較高的檢測價值。但本研究納入樣本較少,研究具有一定局限性,未來需要做進一步深入探究。

