玻璃體腔注射康柏西普與阿柏西普治療厚脈絡(luò)膜新生血管病變的療效比較
王曉宇,劉 淵,侯靜文,詹 添,王愛媛
0 引言
厚脈絡(luò)膜新生血管病變(pachychoroid neovasculopathy,PNV)在臨床表現(xiàn)為與脈絡(luò)膜增厚和/或Haller血管擴張相關(guān)的1型新生血管的生成,但不伴有典型的玻璃膜疣等年齡相關(guān)性黃斑變性特征的厚脈絡(luò)膜譜系疾病[1]。依據(jù)Warrow和Freund最早提出的厚脈絡(luò)膜疾病概念,因在厚脈絡(luò)膜色素上皮病變的眼底觀察到1型新生血管的形成,并由此提出了PNV[2-3]。PNV被認為是由厚脈絡(luò)膜表型所引發(fā)的病理生理機制改變,該病介于中心性漿液性脈絡(luò)膜視網(wǎng)膜病變(presence of central serous chorioretinopathy,CSCR)、脈絡(luò)膜色素上皮病變(pigment epitheliopathy,PPE)和息肉樣脈絡(luò)膜血管病變(polypoidal choroidal vasculopathy,PCV)之間,其可能在長期CSCR和PPE后形成,并在最終進展成為PCV。抗血管內(nèi)皮生長因子(vascular endothelial growth factor, VEGF)藥物作為該疾病的首選治療方法,既往已有很多研究報道了阿柏西普對PNV的治療起到了一定效果[4-5],康柏西普作為一種多靶點作用的重組融合蛋白,在臨床對于新生血管類疾病發(fā)揮了良好表現(xiàn),當(dāng)前已報道的關(guān)于阿柏西普及康柏西普對比治療研究多集中在糖尿病視網(wǎng)膜病變及濕性年齡相關(guān)性黃斑變性等疾病[6-7],在PNV方面的尚未見報道。本研究將首次對接受康柏西普與阿柏西普治療的PNV患者進行回顧性觀察,隨訪6mo內(nèi)患者的最佳矯正視力(best corrected visual acuity, BCVA)、黃斑中心凹下脈絡(luò)膜厚度(subfoveal choroidal thickness,SFCT)、黃斑中心凹視網(wǎng)膜厚度(central macular thickness, CMT)及注藥次數(shù),探討玻璃體腔注射康柏西普在治療PNV上的安全性及有效性。
1 對象和方法
1.1對象選取2018-02/2022-10于中國醫(yī)科大學(xué)附屬盛京醫(yī)院確診為PNV并進行玻璃體腔注射阿柏西普或康柏西普的患者33例35眼,其中男18例20眼,女15例15眼;平均年齡50.8±6.2歲。根據(jù)不同給藥方案將患者分為A組(康柏西普組)和B組(阿柏西普組)。納入標準:(1)Ⅰ型CNV;(2)雙眼SFCT≥300μm[8];(3)存在CSCR或PPE(包括RPE異常、脈絡(luò)膜血管擴張以及既往CSCR病史)。排除標準:(1)合并其他眼底疾病;(2)合并視神經(jīng)病變及影響屈光間質(zhì)疾病干擾眼底疾病診斷的患者;(3)既往接受過激光光凝、光動力治療(PDT)或抗VEGF治療等任何眼內(nèi)手術(shù)治療的患者(非復(fù)雜的白內(nèi)障手術(shù)除外);(4)既往有其他嚴重的全身疾病,包括腦卒中、心肌梗死、惡性腫瘤等;(5)懷孕及哺乳期婦女;(6)臨床資料不全或其他不能配合完成研究的患者。本研究遵循《赫爾辛基宣言》原則,并經(jīng)倫理委員會審核批準。所有患者治療前均簽署知情同意書。
1.2方法
1.2.1檢查方法所有患者治療前均進行全面的眼科檢查,包括BCVA、眼壓、裂隙燈檢查、眼底照相、OCT和眼底血管造影(全身狀況不允許的患者需有OCT血管成像)。BCVA采用標準對數(shù)視力表測得,統(tǒng)計分析時轉(zhuǎn)換為最小分辨角對數(shù)視力[LogMAR視力,轉(zhuǎn)換公式LogMAR=lg(1/小數(shù)視力)]。CMT、SFCT采用OCT自動測量并進行數(shù)據(jù)記錄。
1.2.2治療方法術(shù)前常規(guī)使用抗生素滴眼液,玻璃體腔注射均在無菌層流手術(shù)室內(nèi)進行,眼周消毒、鋪巾、開瞼器開瞼后使用聚維酮碘及生理鹽水沖洗結(jié)膜囊,隨后采用30G注射針頭在距角鞏膜緣3.5~4mm的睫狀體平坦部垂直進針,注入藥物康柏西普(0.5mg/0.05mL)或阿柏西普(2mg/0.05mL),拔出后使用消毒棉簽壓迫進針處30s。患者遵循在首診注射后采用按需治療(pro re nata,PRN)的方式,即1+PRN方案。若復(fù)查時出現(xiàn)視力減退、CMT增高、OCT結(jié)果可見層間積液其中的兩項,則重復(fù)進行注射抗新生血管藥物。
1.2.3觀察指標所有患者均于術(shù)前,術(shù)后1、3、6mo進行BCVA、OCT檢查,比較患者治療前后BCVA、CMT及SFCT變化。記錄患者在6mo內(nèi)的注藥次數(shù),觀察治療后是否出現(xiàn)并發(fā)癥及藥物不良反應(yīng)。

2 結(jié)果
2.1治療前兩組基線資料的比較A組14例14眼,B組19例21眼。治療前兩組患者年齡、性別、BCVA、CMT、SFCT比較,差異均無統(tǒng)計學(xué)意義(P>0.05),見表1。
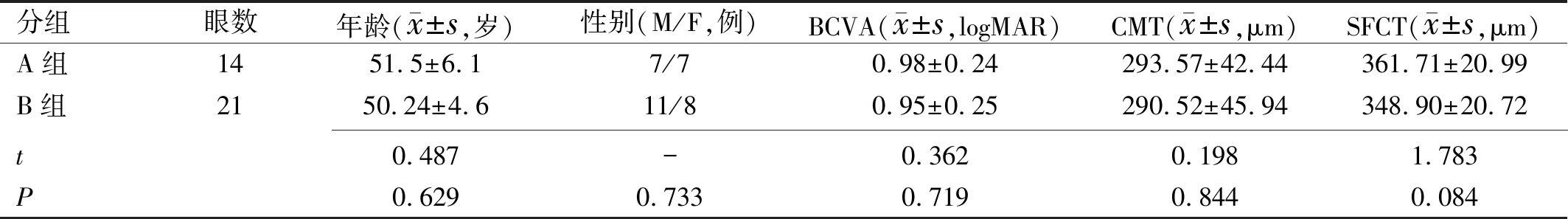
表1 兩組患者治療前視力和解剖參數(shù)比較
2.2治療效果
2.2.1兩組患者治療前后視力和解剖參數(shù)比較在初次玻璃體腔注射藥物后,隨著時間的推移,治療后1、3、6mo,兩組患者BCVA均較治療前有了明顯改善(均P<0.001),但兩組間視力改善方面的差異無統(tǒng)計學(xué)意義(均P>0.05)。同時,治療前后兩組患者CMT及SFCT隨時間推移顯著降低,差異具有統(tǒng)計學(xué)意義(均P<0.001),但兩組間上述觀察指標改善情況的差異無統(tǒng)計學(xué)意義(均P>0.05),見表2。典型病例的臨床表現(xiàn)及治療前后對比見圖1~3。
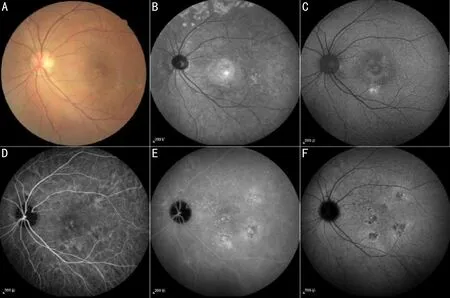
圖1 眼底圖片 A:眼底照相可見黃斑區(qū)色素不均,但未見玻璃膜疣(drusen);B:紅外照相可見與眼底照相病灶對應(yīng)區(qū)域的脈絡(luò)膜深層病損;C:自發(fā)熒光可見黃斑區(qū)斑片狀增強病灶區(qū)域;D~F:吲哚菁綠血管造影(IA)早期可見點狀病灶,隨著時間推移相應(yīng)病灶處點片狀熒光素滲漏,隨著背景熒光減弱晚期可見5處點狀熒光染色病灶。

圖3 治療前后對比可發(fā)現(xiàn)RPE層逐漸趨于平伏,視網(wǎng)膜下液逐漸減少及SFCT明顯降低。

表2 兩組患者治療前后視力和解剖參數(shù)比較
2.2.2兩組患者玻璃體腔注藥次數(shù)比較在初次治療后隨訪觀察的6mo內(nèi),康柏西普組注藥次數(shù)為2(2,3)次,阿柏西普組注藥次數(shù)為2(1.5,2)次,兩組間的注藥次數(shù)比較差異無統(tǒng)計學(xué)意義(Z=-0.802,P=0.423)。
2.3兩組患者并發(fā)癥發(fā)生情況在所有治療過程中,康柏西普及阿柏西普各出現(xiàn)結(jié)膜下出血1例1眼,兩組患者均未見嚴重的與手術(shù)相關(guān)的并發(fā)癥,如并發(fā)性白內(nèi)障、視網(wǎng)膜脫離、眼內(nèi)炎等。
3 討論
PNV是由Ⅰ型CNV發(fā)展而來的厚脈絡(luò)膜病變,其疾病的發(fā)生機制是與厚脈絡(luò)膜的形成密切相關(guān),具體包含脈絡(luò)膜大血管擴張和通透性增高[1]。Ⅰ型新生血管的形成是PNV的特征性改變,其在空間上的分布或出現(xiàn)的位置常常對應(yīng)局部脈絡(luò)膜血管增厚、脈絡(luò)膜毛細血管層變薄和RPE異常,在臨床上通常將此認為是PPE及CSCR的晚期并發(fā)癥。當(dāng)前在臨床上,PNV的鑒別診斷仍是一個難點。在本次回顧性研究中我們發(fā)現(xiàn),有相當(dāng)數(shù)量的PNV在臨床上被誤診斷為年齡相關(guān)性黃斑變性(age-related macular degeneration,ARMD)。該病區(qū)別于新生血管性ARMD的關(guān)鍵特征在于發(fā)病年齡小、OCT可見新生血管區(qū)對應(yīng)的脈絡(luò)膜增厚且無或僅有少量的軟性玻璃膜疣[9]。Pang和Freund提出,在缺乏特征性ARMD或退行性改變的情況下,當(dāng)出現(xiàn)Ⅰ型新生血管形成和脈絡(luò)膜增厚特征時應(yīng)優(yōu)先考慮PNV[1,10]。Hata等[11]通過研究眼內(nèi)VEGF濃度發(fā)現(xiàn)在PNV患者中,其VEGF濃度顯著低于新生血管ARMD患者的VEGF濃度。因此,PNV患者需要的玻璃體腔注藥次數(shù)通常少于ARMD患者。雖然當(dāng)前臨床對于上述疾病的主流治療方式均為抗VEGF藥物,但其治療效果往往具有很大差異。因此,準確的診斷疾病并給予適當(dāng)?shù)闹委熤陵P(guān)重要。
當(dāng)前PNV的發(fā)病機制尚不明確,既往研究結(jié)果表明阿柏西普作為多靶點的抗VEGF藥物在治療亞洲人群的厚脈絡(luò)膜疾病中具有良好表現(xiàn)。部分報告指出在減少脈絡(luò)膜厚度方面,多靶點的阿柏西普顯著優(yōu)于單靶點藥物[4]。阿柏西普通過抑制VEGF及其受體信號傳遞來降低眼內(nèi)VEGF的水平,同時在VEGFR1/2/3、KIT、PDGFRB等多個靶點發(fā)揮作用,從而顯著抑制新生血管,減輕血管滲漏;同樣康柏西普作為我國自主研發(fā)生產(chǎn)的多靶點藥物,是一種人源化的VEGF受體抗體,屬于重組融合蛋白,具有很強的親和力,可以與VEGF-1各亞型及VEGF-B、胎盤生長因子(placental growth factor,PIGF)等結(jié)合,起到抗VEGF-A、VEGF-B的作用,此外還能通過改善脈絡(luò)膜微循環(huán),激活色素上皮酶來促進營養(yǎng)物質(zhì)的輸送,進一步使得感光細胞功能得到修復(fù)[12]。當(dāng)前認為脈絡(luò)膜厚度調(diào)節(jié)機制為當(dāng)病理條件下脈絡(luò)膜毛細血管異常時,脈絡(luò)膜基質(zhì)中的高滲透性大分子積聚,從而引起水分子向脈絡(luò)膜血管內(nèi)積聚,導(dǎo)致脈絡(luò)膜厚度增加。此外,液體也可從視網(wǎng)膜流經(jīng)病變的RPE而逆流至脈絡(luò)膜[13]。而康柏西普與阿柏西普可能就是通過上述機制減輕了脈絡(luò)膜厚度,促進了視力的恢復(fù)。本研究對玻璃體腔注射康柏西普與阿柏西普治療PNV患者進行了回顧性分析。我們發(fā)現(xiàn),兩組患者在治療后1、2、3mo視力逐漸改善,且相較于治療前其BCVA均顯著改善,差異均有統(tǒng)計學(xué)意義(P<0.001),同時,CMT及SFCT均顯著降低,兩種藥物均表現(xiàn)良好,上述數(shù)據(jù)在兩組間的差異無統(tǒng)計學(xué)意義(均P>0.05)。通過進一步對比發(fā)現(xiàn),雖然無論是阿柏西普組還是康柏西普組其BCVA在治療后均較治療前有了明顯改善,但在治療后1、3、6mo的結(jié)果比較時,并無明顯的差別,通過對數(shù)據(jù)的再次分析發(fā)現(xiàn)是因為在A、B兩組中分別有5、7眼出現(xiàn)了在第1mo注射藥物后,BCVA在之后治療過程中不見改善,這提示PNV患者在治療到一定程度時可能會出現(xiàn)停滯的情況,Sartini等[14]提出可以通過PDT的方法改善上述的情況。康柏西普既往在糖尿病視網(wǎng)膜病變、脈絡(luò)膜新生血管、ARMD等多種疾病中顯著抑制了新生血管的生長,因此本研究將其與阿柏西普進行對比研究,結(jié)果證明康柏西普及阿柏西普均能在短期內(nèi)改善視力,同時有效誘導(dǎo)黃斑CMT及SFCT降低,均具有較高的安全性。
本研究存在一定的局限性:(1)該病發(fā)生率較低,臨床患者數(shù)量相對較少,同時少部分患者由于注藥次數(shù)過多帶來的經(jīng)濟及心理負擔(dān)過重而導(dǎo)致部分失訪,可能會對結(jié)果產(chǎn)生一定影響;(2)我們研究的人群都是中國東北地區(qū)患者,由于地域及種族群體的限制可能會對藥物治療PNV的療效產(chǎn)生影響,另外在診斷時尚未考慮到脈絡(luò)膜厚度受到生理及病理因素的影響,生理上眼軸軸長、年齡與黃斑區(qū)的脈絡(luò)膜厚度呈明顯負相關(guān)[15],在病理情況方面,當(dāng)發(fā)生脈絡(luò)膜低灌注相關(guān)眼病時,如青光眼和慢性腎臟疾病,SFCT變薄;而發(fā)生脈絡(luò)膜高灌注相關(guān)的視網(wǎng)膜脈絡(luò)膜病變,如CSCR、Ⅰ型CNV等,SFCT則明顯增加[16-17]。這提示對于PNV的診斷標準可能需要進一步的完善。盡管如此,本研究結(jié)果仍表明玻璃體腔注射康柏西普及阿柏西普均可以起到改善厚脈絡(luò)膜血管病變的解剖結(jié)構(gòu)和視功能。希望在將來有更多的研究著眼于PNV治療的研究。

