外周血炎癥標記物預測嬰兒支氣管肺炎病情預后的價值
李 民
(濟南市第三人民醫院兒科,山東 濟南 250132)
支氣管肺炎主要是指由細菌、支原體及病毒感染導致的氣道或肺部炎癥,屬于呼吸科臨床較為常見的疾病[1]。嬰兒因支氣管及肺部均處于發育階段,加之其機體抵抗力及免疫力相對薄弱,是支氣管肺炎的高發人群,如不予以及時有效的治療,隨著病情的進展可能引發重癥肺炎,增加臨床治療難度,亦是導致嬰兒死亡的重要原因之一[2-3]。此外,支氣管肺炎發生后會導致大量毒素的釋放,從而對肺泡免疫細胞產生刺激,促使大量炎癥介質的合成、釋放,導致氣道組織的水腫并刺激黏膜分泌,導致病情加重,且隨著炎癥細胞及炎癥介質的大量釋放入血,極易引發全身炎癥反應綜合征,增加死亡的風險[4]。當前,如何早期有效診治嬰兒支氣管肺炎已成為臨床亟待解決的難題。鑒于此,本研究探討外周血炎癥標記物預測嬰兒支氣管肺炎病情預后的價值,現報道如下。
1 資料與方法
1.1 一般資料選取2022 年1 月至2023 年1 月濟南市第三人民醫院收治的300 例支氣管肺炎患兒作為研究對象進行回顧性分析。根據小兒危重病例評分(PCIS)[5]的差異將所有患兒分為危重組(120 例)和非危重組(180例)。危重組患兒中男性72 例,女性48 例;年齡1 個月~3 歲,平均年齡(1.42±0.38)歲;病程1~6 d,平均病程(3.11±0.49)d。非危重組患兒中男性111 例,女性69 例;年齡2 個月~3 歲,平均年齡(1.43±0.40)歲;病程1~6 d,平均病程(3.14±0.47)d。不同病情患兒一般資料比較,差異無統計學意義(P>0.05),組間具有可比性。根據臨床預后的差異將所有患兒分為預后良好組(228 例)和預后不良組(72 例)。預后良好組患兒中男性133 例,女性95 例;年齡1 個月~3 歲,平均年齡(1.43±0.36)歲;病程1~7 d,平均病程(3.12±0.51)d。預后不良組患兒中男性50 例,女性22 例;年齡3 個月~3 歲,平均年齡(1.45±0.37)歲;病程1~7 d,平均病程(3.14±0.48)d。不同預后患兒一般資料比較,差異無統計學意義(P>0.05),組間具有可比性。本研究經濟南市第三人民醫院醫學倫理委員會批準。納入標準:①符合《兒童社區獲得性肺炎診療規范(2019 年版)》[6]中支氣管肺炎的診斷標準;②入組前未接受過任何抗感染治療;③年齡1 個月~3 歲。排除標準:①合并肺結核或支氣管哮喘等其他呼吸系統疾病的患兒;②存在免疫系統疾病的患兒;③伴有先天性畸形或遺傳代謝性疾病的患兒;④心、肝、腎等臟器功能嚴重不全的患兒。
1.2 研究方法①外周血炎癥標記物檢測:分別采集患兒入院后次日晨起進食前外周血5 mL,檢測C 反應蛋白(CRP)、白細胞介素-6(IL-6)、降鈣素原(PCT)及前白蛋白(PA)水平。檢測方式選用酶聯免疫吸附實驗,具體操作以試劑盒說明書為準。CRP 試劑盒購自邁克生物股份有限公司產品,PCT、IL-6 試劑盒購自星童醫療技術(蘇州)有限公司,PA 試劑盒購自中元匯吉生物技術有限公司。②治療方案:所有支氣管肺炎患兒入院后均常規予以抗生素治療,同時予以止咳化痰及維持酸堿、水電解質平衡等支持治療,抗生素治療標準參考《兒童社區獲得性肺炎管理指南(2013 修訂)(下)》[7]進行,治療7 d。③病情評估:按照PCIS 的差異將研究組患兒分為危重組和非危重組。PCIS 主要內容涵蓋呼吸、酸堿度、血紅蛋白、心率及肌酐等10 項,將總分≤80 分的患兒納入危重組,>80分納入非危重組。④預后評估:治療7 d 后,患兒咳嗽及氣促等一系列臨床癥狀均消失,且感染獲得良好控制,無發熱,痰培養陰性記作預后良好,未符合以上任意一項即為預后不良。
1.3 觀察指標①比較不同病情及不同預后患兒各項外周血炎癥標記物水平。②分析外周血炎癥標記物水平預測支氣管肺炎患兒預后的效能。
1.4 統計學分析采用SPSS 22.0 統計學軟件進行數據分析處理。計量資料以()表示,組間比較采用獨立樣本t檢驗;預測價值采用受試者操作特征(ROC)曲線分析。以P<0.05 為差異有統計學意義。
2 結果
2.1 不同病情患兒外周血炎癥標記物水平比較危重組患兒外周血CRP、IL-6 及PCT 水平均高于非危重組,PA水平低于非危重組,差異有統計學意義(P<0.05),見表1。
表1 不同病情患兒外周血炎癥標記物水平比較()

表1 不同病情患兒外周血炎癥標記物水平比較()
注:CRP:C 反應蛋白;IL-6:白細胞介素-6;PCT:降鈣素原;PA:前白蛋白。
?
2.2 不同預后患兒外周血炎癥標記物水平比較預后不良組患兒外周血CRP、IL-6 及PCT 水平均高于預后良好組,PA 水平低于預后良好組,差異有統計學意義(P<0.05),見表2。
表2 不同預后患兒外周血炎癥標記物水平比較()
表2 不同預后患兒外周血炎癥標記物水平比較()
注:CRP:C 反應蛋白;IL-6:白細胞介素-6;PCT:降鈣素原;PA:前白蛋白。
?
2.3 外周血炎癥標記物水平預測支氣管肺炎患兒預后效能的ROC 分析ROC 曲線分析發現,外周血CRP、IL-6、PCT 及PA 水平聯合預測支氣管肺炎患兒預后不良的效能優于上述四項指標單獨預測(P<0.05),見表3、圖1。
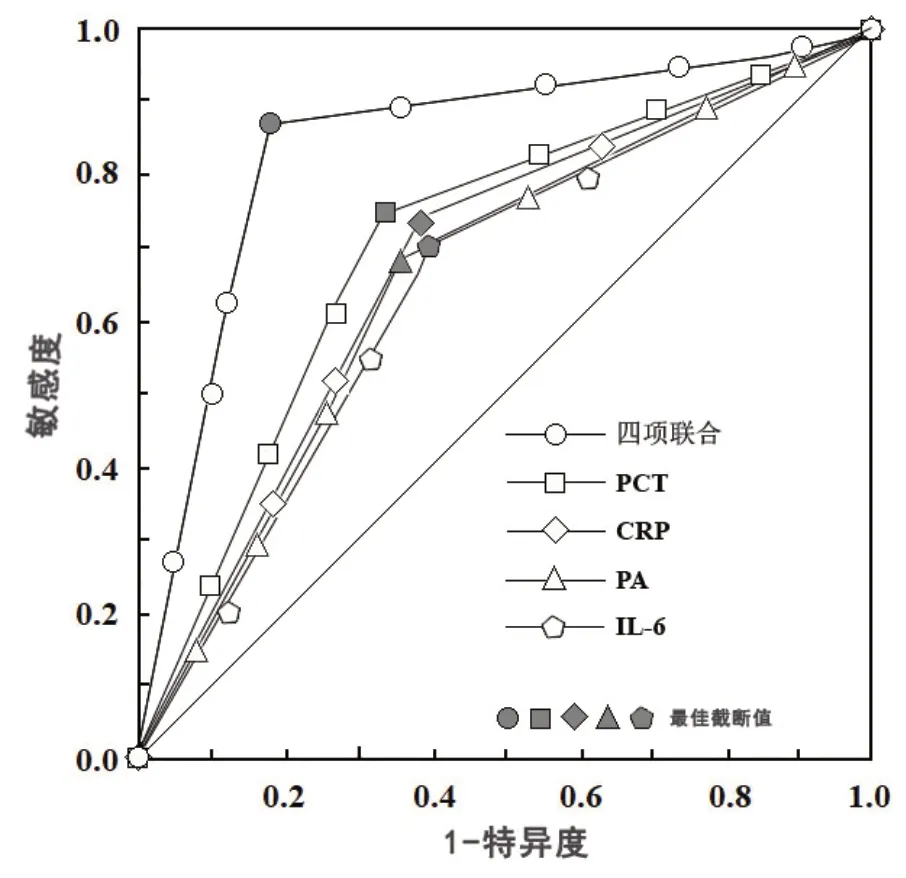
圖1 外周血炎癥標記物水平預測支氣管肺炎患兒預后的ROC 曲線

表3 外周血炎癥標記物水平預測支氣管肺炎患兒預后效能的ROC 分析結果
3 討論
受人們生活方式轉變及生活環境持續惡化等因素的影響,國內嬰兒肺炎的發病率及病死率均呈逐漸升高趨勢[8]。因嬰兒呼吸系統和免疫系統均處于發育階段,更易發生支氣管肺炎,如不予以及時有效的診治,不僅會出現呼吸系統的異常改變,還可能增加循環、神經及消化系統等相關并發癥的發生風險,嚴重威脅患兒生命安全[9-10]。因此,在臨床工作中如何有效判斷支氣管肺炎患兒病情顯得尤為重要,可為臨床治療方案的制訂和實施提供可靠依據,對改善患兒預后具有極其重要的意義。然而,由于嬰兒無法通過言語或動作等方式準確表達癥狀特點,故而迫切需要一種或多種可靠的指標以反映患兒病情程度及預測預后情況。相關研究表明,嬰兒發生支氣管肺炎后易突破機體防御屏障侵襲下呼吸道,從而促使各種炎癥細胞被異常激活,而多種炎癥細胞的相互作用會引發多系統損害,導致患兒病情的加劇[11-12]。由此推測,支氣管肺炎的發生往往需要一系列炎性細胞因子介導,故而通過對外周血炎癥標記物進行監測可能有助于支氣管肺炎患兒病情的判斷及預后評估。
本研究結果顯示,危重組患兒外周血CRP、IL-6 及PCT 水平均高于非危重組,PA 水平低于非危重組。這在既往相關研究報道中得以佐證[13],提示了外周血炎癥標記物水平與支氣管肺炎患兒病情密切相關,即隨著炎癥標記物水平的升高,患兒病情加重。本研究發現,預后不良組患兒外周血CRP、IL-6 及PCT 水平均高于預后良好組,PA 水平低于預后良好組。經ROC 曲線分析發現,外周血CRP、IL-6、PCT 及PA 水平聯合預測支氣管肺炎患兒預后不良的效能優于上述各項指標單獨預測。這說明上述炎癥標記物水平與支氣管肺炎患兒預后有關,可作為評估患兒預后的可靠生物學標記物。分析原因,CRP 屬于急性時相蛋白之一,是臨床上應用較為廣泛的炎癥標記物,在正常狀態下水平較低,而在機體發生感染時其表達水平可在短時間內迅速升高,并沉積于炎癥及組織損傷部位,介導炎癥過程。IL-6 是由T 細胞及纖維細胞分泌的一種促炎因子,可刺激急性期蛋白的合成,介導炎癥反應的發生、發展過程。PCT 屬于降鈣素前體激素,在健康狀態下,PCT 不會被釋放至血液循環中,所以正常血液中的PCT 基本無法檢測出;而在機體遭受感染時,所有組織均可誘導PCT 的合成,從而導致其在血液中的水平迅速升高。PA 則是由肝臟合成的非特異性宿主防御細胞因子,可有效清除細菌感染過程中大量釋放進血液循環中的多種毒性代謝產物,并逐漸被消耗,導致其血中水平顯著降低[14-15]。因此,上述指標的異常表達往往反映了機體炎癥反應的加劇,組織損傷程度增加,病情加重。
綜上所述,外周血炎癥標記物預測嬰兒支氣管肺炎病情預后的價值較高,值得臨床應用。

