黃連溫膽湯聯合穴位埋線治療痰熱內擾型頸源性失眠臨床觀察*
馮 蕾 劉 帥△ 蔡之幸
頸源性失眠是由過度使用頸部和上背部肌肉或不良姿勢引起頸部和肩部活動范圍受限,進而導致睡眠障礙的一種疾病。研究表明:在頸部不適患者中約有53.7%的患者發展為輕度到重度失眠,約22.9%的患者出現顯著性失眠[1],頸源性失眠屬于“不寐、不得臥、少睡、少寐、骨痹、痹證”,是以長期不能獲得正常睡眠伴有頸部疼痛為特點的一類疾病[2]。該病的發病機制以痰濕阻滯及濕熱侵襲為主[3]。目前頸源性失眠治療多以針刺或推拿為主[4],但由于療程偏長且較疼痛,患者難以堅持。黃連溫膽湯治療痰熱內擾型失眠療效確切[5]。目前有關黃連溫膽湯治療頸源性失眠的文獻報道較少,現采用黃連溫膽湯加減聯合穴位埋線對痰熱內擾型頸源性失眠的患者進行干預,旨在觀察該療法對頸源性失眠患者臨床療效,現報道如下。
1 資料與方法
1.1 一般資料選取2021年1月-2022年12月上海市閔行區華漕社區衛生服務中心的痰熱內擾型頸源性失眠患者60例。采用隨機數字表法將患者隨機分為2組:埋線組(穴位埋線)30例(其中脫落1例,因埋線后皮膚紅腫退出):男5例,女24例;年齡38~75歲,平均(61.07±10.29)歲;病程0.4~16年,平均(9.2±4.42)年。聯合組(黃連溫膽湯加減聯合穴位埋線治療)30例(其中脫落3例,1例因聯合治療后皮膚瘙癢退出,2例因隨訪未果退出):男6例,女21例;年齡33~77歲,平均(58.59±12.90)歲;病程0.5~20年,平均(10.10±5.64)年。2組患者一般資料比較,差異無統計學意義(P>0.05),具有可比性。研究已通過上海市閔行區華漕社區衛生服務中心倫理委員會審查。
1.2 診斷標準
1.2.1 西醫診斷標準參照《中國成人失眠診斷與治療指南2017)》[6]中非器質性失眠癥的診斷標準;參照《頸椎病的分型、診斷及非手術治療專家共識(2018)》[7]中頸椎病的診斷標準。
1.2.2 中醫診斷標準參照《上海市中醫病證診療常規》[8]不寐和骨痹的診斷標準;中醫辨證屬于痰熱內擾型。
1.3 病例篩選標準納入標準:①符合上述睡眠障礙伴有頸痛等診斷標準的頸源性失眠者;②中醫辨證屬痰熱內擾型者;③自愿簽署知情同意書者。排除標準:①治療前已服用治療頸源性失眠藥物及其他療法者;②凝血功能異常、對中藥及羊腸線過敏者;③由其他頸部疾病引起的失眠癥者;④中重度精神障礙者;⑤有急、慢性感染病史者。①剔除標準:出現暈針或癥狀加重、不能堅持口服中藥或穴位埋線,療效不明顯要求退出試驗者;②因其他原因中途退出試驗或服用其他與本治療相關或排斥的藥物或療法,影響試驗的有效性者。
1.4 方法
1.4.1 治療方法埋線組(穴位埋線):操作如下:取穴:頸白勞(雙)、天柱(雙)、安眠(雙)、足三里(雙)、豐隆(雙)、中脘(雙)、內庭(雙)。以祛痰清熱、安神止痛穴位為主。無菌材料:一次性使用埋線針(0.7),一次性1.5 cm可吸收性羊腸線(3-0),利多卡因氣霧劑(Ⅱ)(規格:每瓶內容物50 g,內含利多卡因1.2 g;廣州市香雪制藥股份有限公司,國藥準字 H20031189)每次皮膚噴1~2次,噴后2 min進行操作。操作方法:囑患者取坐位,佩戴無菌手套,穴位消毒,操作部位噴利多卡因噴霧劑(Ⅱ),將羊腸線用塑料鑷子放入一次性埋線針內,用注射法將羊腸線埋入所選穴位中,深度在2 cm左右,必要時部位行提插捻轉,起針,最后消毒針孔,無菌膠布固定。10 d治療1次,3次為1個療程,治療2個療程。在穴位埋線治療的基礎上加用黃連溫膽湯加減(聯合組):川黃連9 g,淡竹茹12 g,炒枳實6 g,姜半夏9 g,橘皮9 g,炙甘草3 g,干姜6 g,云茯苓9 g,粉葛15 g,杭白芍15 g。日煎1劑,分2次晚飯后半小時和臨睡前各服用 150 ml;30 d為1個療程,治療2個療程。
1.4.2 觀察指標匹茲堡睡眠質量指數(PSQI)評分:每項評分在0~3分之間,總評分范圍在0~21分,評分越低表示睡眠質量越好。頸痛量表(NPQ)評分:采用百分制評分,分值越低表示病情越輕。治療前后各評定1次。中醫證候總積分:參考《上海市中醫病證診療常規》[8],按照痰熱內擾屬于不寐的癥狀:睡臥不寧、醒后即不能再入睡,多夢易醒,重者徹夜難眠,頸痛,屈伸屈曲或左右轉側不靈活,活動時伴有關節常有的喀刺聲響。次要癥狀:心煩不寧,思慮過傷,胸脅滿悶,胃脘脹滿,口苦目眩,舌紅,苔黃膩,脈滑等癥狀,其中主證以無計0分、輕度計2分、中度計4分、重度計6分,分值相加即為總分。
1.4.3 療效判定標準參考《中醫病證診斷療效標準》[9]治愈:睡眠和頸痛癥狀消失;顯效:睡眠深沉,睡眠時間延長、醒后精力充沛和頸部不適明顯改善,睡眠時間增加3 h/d以上,總睡眠時間<6 h;有效:睡眠深沉,睡眠時間長度、醒后精力和頸部不適改善效果不明顯,睡眠時間增加<3 h/d;無效:未能改善睡眠深沉,睡眠時間長度、醒后精力不充沛和頸部不適未能改善。總有效率=(治愈例數+顯效例數+有效例數)/總例數×100%。
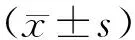
2 結果
2.1 PSQI評分2組治療前PSQI評分比較,差異無統計學意義(P>0.05)。治療后,聯合組PSQI評分低于治療前,P<0.05;且聯合組低于埋線組,P<0.05。見表1。
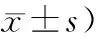
表1 2組患者PSQI評分比較 (分,
2.2 NPQ評分2組治療前NPQ評分比較,差異無統計學意義(P>0.05)。治療后,聯合組NPQ評分低于治療前,P<0.05;且聯合組低于埋線組,P<0.05。見表2。
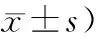
表2 2組患者NPQ評分比較 (分,
2.3 中醫證候積分2組治療前中醫證候積分比較,差異無統計學意義(P>0.05)。治療后,聯合組中醫證候積分低于治療前,P<0.05;且聯合組低于埋線,P<0.05。見表3。
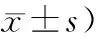
表3 2組患者中醫證候積分比較 (分,
2.4 臨床療效聯合組總有效率高于埋線組,差異具有統計學意義(P<0.05)。見表4。
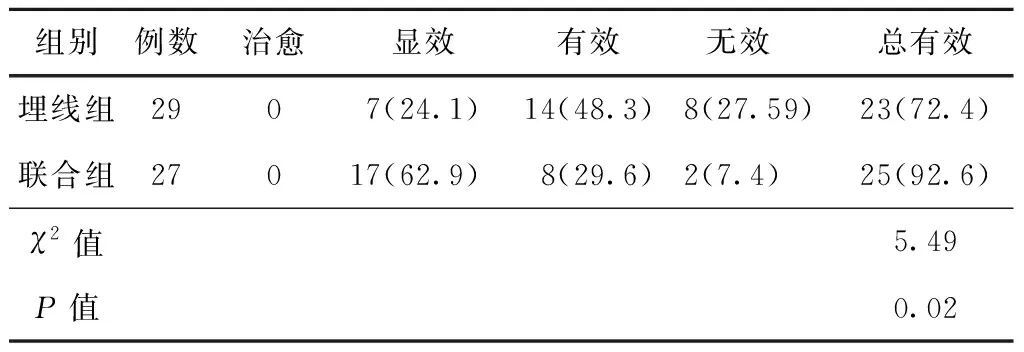
表4 2組患者臨床療效比較 (例,%)
2.5 不良反應埋線組出現2例皮膚紅腫硬結現象,不良反應發生率為6.90%(2/29);聯合組出現1例皮膚硬結,考慮為穴位埋線治療引起,不良反應發生率為3.70%(1/27)。2組不良反應發生率比較,差異無統計學意義(P>0.05)。
3 討論
隨著生活節奏加快,生活及工作壓力增大,長期肥甘厚味飲食及生活環境導致頸源性失眠患者日益激增,且好發于各個年齡階段,頸椎病患者出現的失眠是其他骨性關節病的2~3倍,同時失眠后更容易加重患者的頸部不適,導致病情不易好轉,反復發作。中醫辨證論治在治療頸源性失眠上具有一定優勢,痰熱內擾型是東南方地區頸源性失眠的主要證型[10],多以實證、熱證為主,此病病位在腦,涉及脾胃,脾胃為后天之本,是氣機升降之樞,脾陽升則清陽之氣輸注五臟,流通經脈、營養肌肉,胃陰降則腐濁之氣傳入六腑,氣機升降功能得到正常運轉,機體機能維持良好平衡[11]。脾胃運化不健,嗜好肥甘厚味,易聚濕釀痰,痰蘊化而為熱,熱邪挾痰凝于頸項,脈絡阻滯,灼津成痰,痰熱內擾心神及頸項所致不寐及骨痹。
穴位埋線療法是一種現代技術改良的針灸療法,是傳統針刺療法的更新和改進形式。它通過在特定穴位埋入可吸收的羊腸線,從而產生持久的針刺效應,且具有操作簡便、作用持久等特點。與傳統其他針刺療法相比穴位埋線在治療原發性失眠中被證明是最有效且PSQI評分最高的療法[12]。本研究中發現埋線組在NPQ、PSQI和中醫證候積分等方面均較治療前好轉,說明穴位埋線可改善頸源性失眠癥患者頸部血液循環,促進局部組織新陳代謝,減少神經炎癥反應和水腫從而消除頸部不適改善失眠。
黃連溫膽湯通過作用于白細胞介素-6(IL-6)、人絲裂原蛋白激酶3(MAPK3)、人絲裂原蛋白激酶1(MAPK1)、腫瘤壞死因子-α(TNF-α)和前列腺素(PG)等多靶點來調節促炎性細胞因子和神經遞質水平,從而改善失眠,頸源性失眠的發病機制可能于IL-6、白細胞介素-1(IL-1)和TNF-α和PG有關[13]。張文硯[14]提出頸源性失眠的發病機制主要有頸肩部的慢性疼痛、腦供血不足和植物神經功能失調引起大腦興奮從而出現失眠。Wang等[15]通過對溫膽湯成分進行定量,表明溫膽湯中黃酮類化合物的含量最為豐富,其次為三萜類化合物。其中黃酮類化合物具有調節中樞神經系統、改善骨關節炎的作用,而三萜類化合物具有解熱鎮痛、抗焦慮、調節免疫和治療退行性病變的作用[16,17]。黃連溫膽湯加減組方中二陳治一切痰濕,加黃連、竹茹以清熱除煩,干姜以溫胃,枳實以破氣,粉葛以解肌,白芍、甘草以緩急止痛,相濟相須,脾胃和則項痊瘥乃臥安。現代藥理表明:黃連溫膽湯具有調節痰熱內擾型患者體內氨基酸代謝、脂質代謝以及能量代謝并能松弛頸部肌肉,改善頸部血管供血不足,調節植物神經功能興奮從而改善頸源性失眠[18]。此研究結果顯示:聯合組的NPQ、PSQI、中醫證候積分和總有效率等指標均優于埋線組,說明黃連溫膽湯加減能有效改善頸源性失眠患者的頸部肌肉緊張,降低頸部肌肉組織硬度,加速組織修復從而改善睡眠障礙,提高人們的生活質量。此次研究出現3例不良反應均在患者埋線后埋線穴位處出現紅腫硬結現象,考慮可能與羊腸線未吸收或皮膚過敏有關。2組不良反應總發生率差異無統計學意義,表明黃連溫膽湯加減聯合穴位埋線治療痰熱內擾型頸源性失眠安全性高。
綜上所述,在穴位埋線治療基礎上,黃連溫膽湯加減治療痰熱內擾型頸源性失眠療效確切,安全性高,可有效改善頸部不適引起的睡眠障礙,可進一步予以推廣。由于本研究樣本量較少,對于聯合治療改善頸源性失眠的作用機制研究尚淺,下一步會更深入的研究探討。

