艾滋病合并傷寒沙門菌硬膜下膿腫一例
李翔?杞敏?付旭文?李海雯?陳海云
【摘要】硬膜下膿腫是指硬腦膜與蛛網膜下腔之間的膿腫,常由葡萄球菌、鏈球菌等引起,傷寒沙門菌引起的硬膜下膿腫罕見。該文報道了一例艾滋病患者,表現為發熱、頭痛的硬膜下膿腫,血培養、腦脊液高通量測序(NGS)均提示傷寒沙門菌感染,予基于藥物敏感試驗的敏感抗生素治療結合外科引流的方法而治愈,引流物培養出傷寒沙門菌。術后4個月隨訪,患者癥狀消失,影像學無異常。該文提示,傷寒沙門菌引起的顱內感染罕見,可見于免疫功能低下人群,血培養、膿液培養和NGS對于鑒別該病原體感染有重要的價值,確診后選用敏感抗生素結合外科治療,可取得良好療效。
【關鍵詞】獲得性免疫缺陷綜合征;傷寒沙門菌;硬膜下膿腫;影像診斷
AIDS complicated with Salmonella Typhi subdural abscess: a case report Li Xiang, Qi Min, Fu Xuwen, Li Haiwen, Chen Haiyun. The Third People Hospital of Kunming City/Yunnan Clinical Medical Center for Infectious Diseases, Kunming 650041, China
Corresponding author, Chen Haiyun, E-mail: grxjb@sina.cn
【Abstract】Subdural abscesses are located between the dura mater and the subarachnoid space, which are primarily caused by Staphylococci and Streptococci, etc. Subdural abscesses caused by Salmonella Typhi are extremely rare. In this article, a patient with acquired immunodeficiency syndrome (AIDS) presented with a subdural abscess with fever and headache. Blood culture and next-generation sequencing (NGS) of cerebrospinal fluid were indicative of Salmonella Typhi infection. He was treated with sensitive antibiotics based on drug sensitivity testing combined with surgical drainage, and Salmonella Typhi was cultured in the drainage sample. During 4-month postoperative follow-up, relevant symptoms were mitigated and imaging examination results were normal. This case prompts that intracranial infection caused by Salmonella Typhi is extremely rare, which can occur in immunocompromised population. Blood culture, pus culture and NGS are of significant value in differential diagnosis of Salmonella Typhi infection. After the diagnosis is confirmed, sensitive antibiotics combined with surgical treatment can achieve high efficacy.
【Key words】Acquired immunodeficiency syndrome; Salmonella Typhi; Subdural abscess; Diagnostic imaging
沙門菌屬是一類通過受污染食物傳播的兼性厭氧革蘭陰性菌,根據臨床感染癥狀,分為傷寒和非傷寒沙門菌感染,其侵入人體造成感染,通常造成胃腸道感染,發生在中樞神經系統的少見,常表現為腦膜炎,表現為硬膜下膿腫罕見[1-3]。本文報道一例合并HIV感染,以發熱、頭痛為主要表現的傷寒桿菌所致的硬膜下膿腫,通過敏感抗生素治療聯合外科膿腫引流得到治愈,旨在提高臨床醫師對該病的認識水平,達到及時診斷和治療的目的。
病例資料
一、主訴與病史
患者男,43歲。因間斷發熱、頭痛2個月,頭痛加重伴反應遲鈍1周,于2020年9月14日收入我科。患者2個月來間斷發熱,發熱多在夜間,最高體溫39 ℃,發熱時感頭痛,無惡心、嘔吐,1周前自覺頭痛加重,反應遲鈍,記憶力下降,站立困難,步態不穩。患者自起病以來,體質量下降10 kg。患者既往有靜脈吸毒史,3 d前在當地疾病控制與預防中心檢測HIV抗體,初篩結果呈陽性。患者父母健在,否認家族遺傳病史。
二、體檢檢查、實驗室檢查與輔助檢查
患者入院體格檢查:體溫36.5 ℃,脈搏55次/分,呼吸22次/分,血壓109/60 mmHg(1 mmHg=
0.133 kPa)。患者一般情況差,精神萎靡,消瘦,神志清晰,反應慢,記憶力下降,無法回憶銀行卡密碼及家庭住址門牌號碼,對光反射遲鈍,口腔見白色偽膜,頸抵抗,生理反射存在,病理反射未引出。
入院后實驗室檢查:外周血白細胞總數3.77×109/L[參考值范圍(3.97~9.15)×109/L],中性粒細胞計數2.34×109/L[參考值范圍(2.40~7.60)×109/L],嗜酸性粒細胞計數0×109/L[參考值范圍(0~0.1)×109/L],淋巴細胞1.09×109/L[參考值范圍(0.80~4.00)×109/L];超敏CRP 118.15 mg/L(參考值范圍0~6 mg/L),血清淀粉樣蛋白A 440.7 mg/L(參考值范圍0~10 mg/L),IL-6 39.34 pg/L(參考值范圍0~7 pg/L);ESR 140 mm/h(參考值范圍0~20 mm/h);CD4+ T淋巴細胞計數158.55 /μL(參考值范圍410~1 590 /μL)。腦脊液蛋白1 298.2 mg/L(參考值范圍80~430 mg/L),腦脊液葡萄糖1.64 mmol/L(參考值范圍2.2~3.9 mmol/L),腦脊液氯化物124.7 mmol/L(參考值范圍118~132 mmol/L),腦脊液白細胞50×106/L(參考值范圍0~8×106/L),腦脊液球蛋白陽性。HIV RNA 4.26×106 copies/mL;全自動加抗血培養傷寒沙門菌陽性,對氨芐西林、哌拉西林、頭孢唑啉、阿米卡星、慶大霉素、四環素耐藥,阿莫西林/克拉維酸鉀、頭孢他啶、頭孢曲松鈉、頭孢吡肟、阿奇霉素、厄他培南、亞胺培南、美羅培南、環丙沙星、復方磺胺甲唑、哌拉西林/他唑巴坦、頭孢哌酮/舒巴坦、頭孢西丁、頭孢噻肟、頭孢呋辛、氯霉素敏感,左氧氟沙星、呋喃妥因、氨芐西林/舒巴坦中介。肥達試驗及外斐反應陰性。腦脊液下一代測序(NGS)檢出沙門菌屬腸沙門菌,序列數為4。
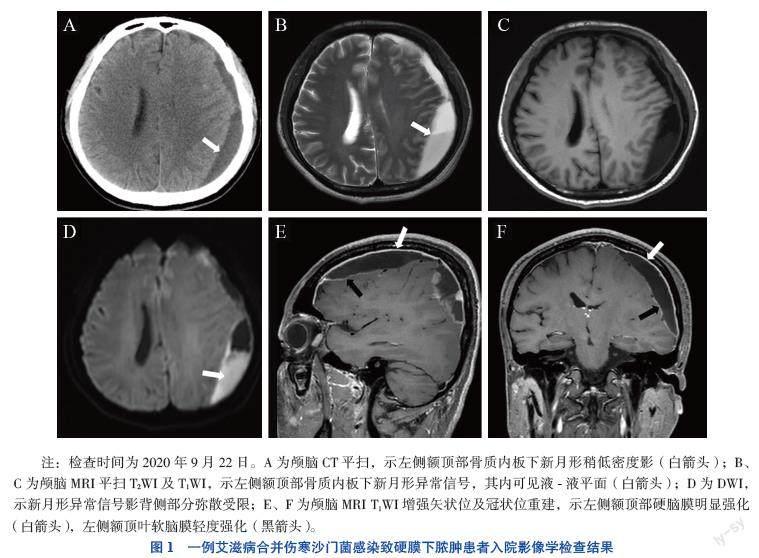
入院影像學檢查:肺部CT提示雙肺內多發斑片狀影,考慮為肺部感染。顱腦CT提示左側額頂部骨質內板下新月形稍低密度影,CT值約29 Hu,鄰近腦實質受壓、腦溝變淺,左側側腦室受壓縮小,左側額葉內結節狀高密度影,周圍未見水腫(圖1A)。顱腦MRI提示左側額頂部骨質內板下新月形異常信號影,其內可見液-液平面,其腹側呈低T1加權像(T1WI)、高T2WI信號影,T2液體抑制反轉恢復序列(FLAIR)呈低信號影,其背側呈等T1WI、稍高T2WI信號影(圖1B、C),彌散加權成像(DWI)可見新月形異常信號背側部分彌散受限(圖1D),表觀彌散系數(ADC)值約為774×10-6 mm2/s,增強掃描左側額頂部硬腦膜明顯強化,左側額頂葉軟腦膜輕度強化(圖1E、F)。
三、治療與轉歸
考慮患者為傷寒沙門菌引起的顱內感染,給予甘露醇脫水治療、美羅培南抗感染治療,使用美羅培南注射液2 g,每日3次,連續使用2周。2020年10月5日,行左側額頂部硬膜下膿腫顱骨鉆孔引流術,引流物為灰白色膿液,引流物培養為傷寒沙門菌。
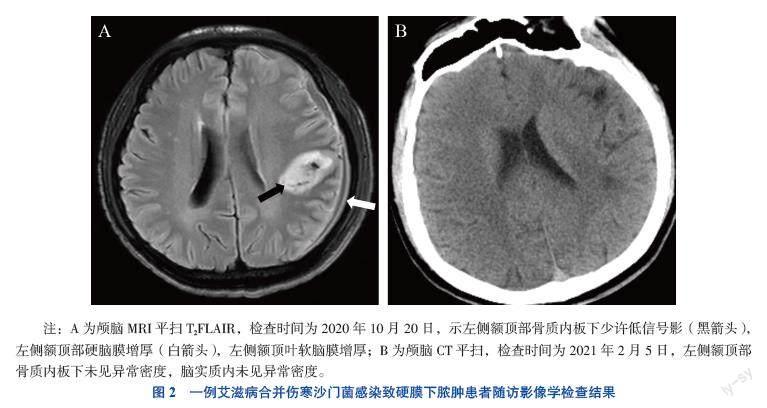
術后患者頭痛緩解,術后12 d(2020年10月17日)腦脊液檢查提示,蛋白246.6 mg/L(參考值范圍80~430 mg/L),葡萄糖2.33 mmol/L(參考值范圍2.2~3.9 mmol/L),氯化物132.4 mmol/L(參考值范圍118~132 mmol/L),白細胞22×106/L(參考值范圍0~8×106/L),球蛋白陽性。2020年10月20日復查顱腦MRI,提示左側額頂部骨質內板下異常信號影范圍明顯縮小,額頂部硬腦膜及額頂葉軟腦膜增厚,左側頂葉片狀低T1WI、高T2WI信號,提示腦實質水腫(圖2A)。患者病情好轉后出院。2021年2月5日,患者返院隨訪,未述不適,入院體格檢查:患者神志清晰,反應正常,口腔未見白色偽膜,頸軟無抵抗,生理反射存在,病理反射未引出。入院后實驗室檢查:超敏CRP 1.89 mg/L,血清淀粉樣蛋白A 4.1 mg/L,IL-6 2.73 pg/L,ESR 16 mm/h,CD4+ T淋巴細胞計數242.75 /μL(參考值范圍410~1 590 /μL),HIV RNA 檢測陰性。復查顱腦CT示,左側額頂部硬膜下低密度影完全消失,腦實質內未見異常密度(圖2B)。
討論
傷寒沙門菌屬于沙門菌屬,其感染是一個全球的公共衛生問題,每年有大約1 000萬新發病例,并造成超過10萬人的死亡[4]。在亞洲,傷寒沙門菌感染病例主要集中在南亞次大陸[5]。在中國,2020年傷寒發病率約為0.38/100 000,且發病率逐年下降[6]。在中國南方地區,傷寒沙門菌感染逐漸被甲型副傷寒感染取代[5]。雖然非傷寒沙門菌是HIV感染患者血培養陽性主要病原體之一[7]。WHO將沙門菌引起的菌血癥定義為艾滋病指向性疾病[8]。HIV患者傷寒沙門菌感染報道卻很少見,在南非HIV患者傷寒發病率約為1.1/100 000,在越南HIV患者合并傷寒感染也出現逐漸下降趨勢[9-10]。
傷寒沙門菌通過糞口傳播,細菌在腸道內通過腸系膜淋巴結到達血液播散至全身,通常引起腸道的感染,在免疫低下人群中可引起腸外的感染[11-12]。傷寒的診斷依賴于PCR和血培養,但血培養靈敏度較低,近年來,NGS技術在傷寒的診斷上也有一定程度的應用[13]。HIV患者中,中樞神經系統感染常見病原體有結核分枝桿菌、新型隱球菌和弓形蟲等,但發生硬膜下膿腫少見。本文患者突發中樞神經系統癥狀,血常規提示嗜酸性粒細胞計數為0,臨床考慮存在傷寒沙門菌感染的可能,通過血培養檢出沙門菌,但硬膜下膿腫的病原體有待進一步的檢查,既往有報道沙門菌引起硬膜下膿腫的病例,但未報道具體細菌[14]。HIV感染者的T淋巴細胞免疫功能低下,為傷寒沙門菌引起腸外感染的危險因素。本文患者最后通過硬膜下膿腫引流NGS及培養結果確診,雖然腦脊液NGS沙門菌序列數為4,但因為該細菌為胞內菌,NGS檢測效能相對較低,尤其是在腦脊液中檢出,故結合臨床及其他實驗室檢查,仍具有較高的臨床診斷價值[15]。
硬膜下膿腫在成人可由血源性感染引起[16]。本文患者血培養陽性,且無顱腦外傷、中耳、牙周、面部感染等,故推測其為血行感染。硬膜下膿腫早期臨床癥狀缺乏特異性,表現為發熱、頭痛等,故影像學檢查在其診斷中具有較重要的價值,CT和MRI表現為硬膜下區域低密度影和低T1WI、高T2WI信號[16]。本例患者在CT檢查中表現為硬膜下等低混合密度影,其等密度成分為膿液,而MRI表現也出現了液-液平面,其CT表現為等密度影成分在MRI上出現彌散受限,增強掃描可見患側硬腦膜的明顯強化,符合硬膜下膿腫的診斷。
在治療上,敏感抗菌藥物的使用尤為重要,喹諾酮類、阿奇霉素、頭孢菌素和氯霉素均可選用,其中頭孢曲松鈉、頭孢他啶具有很好的療效[17-18]。有研究發現沙門菌多重耐藥率高達76.56%[19]。考慮到藥物不良反應、可及性及細菌耐藥的問題,故在臨床上多選用三代頭孢菌素類、氟喹諾酮類和碳青霉烯類藥物。本文患者使用美羅培南進行抗菌治療,該藥抗菌活性強、抗菌譜廣,是低免疫狀態患者敏感菌導致的顱內感染患者推薦用藥。除敏感抗菌藥物的應用外,硬膜下膿腫還應行手術治療以清除病灶及解除對腦組織的壓迫[16]。本文患者在抗生素聯合外科引流的治療下,癥狀改善、感染指標好轉,復查影像學膿腫消失,僅可見硬腦膜的增厚征象。
傷寒沙門菌引起的顱內感染罕見,可見于免疫功能低下人群,血培養、膿液培養和NGS對于鑒別該病原體感染有重要的價值,確診后選用敏感抗生素結合外科治療,可獲得良好的療效。
參 考 文 獻
[1] Wen S C, Best E, Nourse C. Non-typhoidal Salmonella infections in children: review of literature and recommendations for management[J]. J Paediatr Child Health, 2017, 53(10): 936-941.
[2] Belloso W H, Romano M, Greco G S, et al. Recurrent meningitis and subarachnoid hemorrhage due to salmonella in an HIV+ patient: case report and mini-review of the literature[J]. Open AIDS J, 2011, 5: 62-66.
[3] Ahmed T, Ahmed T. Salmonella meningitis complicated by ventriculitis and brain abscesses in an HIV positive adult patient[J]. Cureus, 2020, 12(10): e11223.
[4] Collaborators G 2 T A P. The global burden of typhoid and paratyphoid fevers: a systematic analysis for the Global Burden of Disease Study 2017[J]. Lancet Infect Dis, 2019, 19(4): 369-381.
[5] Wain J, Hendriksen R S, Mikoleit M L, et al. Typhoid fever[J]. Lancet, 2015, 385(9973): 1136-1145.
[6] 高璽玉, 湯巧雨, 劉鳳鳳, 等. 2004—2020年中國傷寒/副傷寒流行病學特征分析[J]. 中華流行病學雜志, 2023, 44(5): 743-750.
Gao X Y, Tang Q Y, Liu F F, et al. Epidemiological characteristics of typhoid fever and paratyphoid fever in China, 2004-2020[J]. Chin J Epidemiol, 2023, 44(5): 743-750.
[7] 張可依, 黃曦悅, 石明巧, 等. HIV合并血流感染者病原菌分布及臨床特征分析[J]. 中國艾滋病性病, 2019, 25(2): 187-188.
Zhang K Y, Huang X Y, Shi M Q, et al. Distribution and clinical characteristics of pathogenic bacteria in HIV patients with bloodstream infection[J]. Chin J AIDS STD, 2019, 25(2): 187-188.
[8] Meremo A, Mshana S E, Kidenya B R, et al. High prevalence of Non-typhoid salmonella bacteraemia among febrile HIV adult patients admitted at a tertiary Hospital, North-Western Tanzania[J]. Int Arch Med, 2012, 5(1): 28.
[9] Keddy K H, Sooka A, Smith A M, et al. Typhoid fever in South Africa in an endemic HIV setting[J]. PLoS One, 2016, 11(10): e0164939.
[10] Nga T V, Parry C M, Le T, et al. The decline of typhoid and the rise of non-typhoid salmonellae and fungal infections in a changing HIV landscape: bloodstream infection trends over 15 years in southern Vietnam[J]. Trans R Soc Trop Med Hyg, 2012, 106(1): 26-34.
[11] 謝磊, 王佳, 丁曼琳, 等. 傷寒感染的保護性免疫機制及疫苗研究進展[J]. 重慶醫學, 2022, 51(10): 1778-1782.
Xie L, Wang J, Ding M L, et al. Research advances in immunoprotective mechanisms of typhoid infection and vaccine development[J]. Chongqing Med, 2022, 51(10): 1778-1782.
[12] 袁婷, 龍云鑄, 譚琴, 等. 傷寒桿菌致感染性腹主動脈瘤合并腹腔膿腫1例[J]. 傳染病信息, 2022, 35(6): 570-573.
Yuan T, Long Y Z, Tan Q, et al. A case report of infectious abdominal aortic aneurysm with abdominal abscess caused by Salmonella typhi[J]. Infect Dis Inf, 2022, 35(6): 570-573.
[13] 錢奕亦, 朱逸敏, 馬逸珉, 等. 分子檢測快速診斷傷寒沙門菌血流感染一例[J]. 中華傳染病雜志, 2018, 36(1): 48-49.
Qian Y Y, Zhu Y M, Ma Y M, et al. A case of rapid diagnosis of Salmonella typhi bloodstream infection by molecular detection[J]. Chin J Infect Dis, 2018, 36(1): 48-49.
[14] 賀小桔, 張生梅, 陳婉秋, 等. 沙門菌感染致硬膜下膿腫一例[J]. 中華傳染病雜志, 2021, 39(12): 761-762.
He X J, Zhang S M, Chen W Q, et al. A case of subdural abscess caused by Salmonella infection[J]. Chin J Infect Dis, 2021, 39(12): 761-762.
[15] 《中華傳染病雜志》編輯委員會. 中國宏基因組學第二代測序技術檢測感染病原體的臨床應用專家共識[J]. 中華傳染病雜志, 2020, 38(11): 681-689.
Editorial Board of the Chinese Journal of Infectious Diseases. Clinical practice expert consensus for the application of metagenomic next generation sequencing[J]. Chin J Infect Dis, 2020, 38(11): 681-689.
[16] 劉永杰, 袁益光, 牛占峰, 等. 硬膜下膿腫的臨床特點及治療[J]. 中華神經外科疾病研究雜志, 2018, 17(4): 382-384.
Liu Y J, Yuan Y G, Niu Z F, et al. Clinical features and treatment of intracranial subdural empyema[J]. Chin J Neurosurg Dis Res, 2018, 17(4): 382-384.
[17] 熊和民, 顏太瓊, 孫建文. 頭孢曲松鈉與左氧氟沙星治療傷寒的療效比較——附41例報告[J]. 新醫學, 2008, 39(9): 589-590.
Xiong H M, Yan T Q, Sun J W. Comparison of therapeutic effects of ceftriaxone sodium and levofloxacin in the treatment of typhoid fever: a report of 41 cases[J]. J New Med, 2008, 39(9): 589-590.
[18] 周東輝, 張群智, 鐘恢海. 頭孢他啶與氨芐西林治療傷寒的療效比較: 附76例報告[J]. 新醫學, 2010, 41(4): 244-246.
Zhou D H, Zhang Q Z, Zhong H H. Comparison of ceftazidime and ampicillin in the treatment of typhoid: a report of 76 cases[J]. J New Med, 2010, 41(4): 244-246.
[19] 王小強, 趙悅宛, 營思思, 等. 2015—2021年西安市腹瀉患者沙門菌耐藥性及分子分型研究[J]. 中國人獸共患病學報, 2023, 39(4): 333-339.
Wang X Q, Zhao Y W, Ying S S, et al. Characteristics of antimicrobial resistance and molecular typing of Salmonella isolated from patients with diarrhea in Xian from 2015 to 2021[J]. Chin J Zoonoses, 2023, 39(4): 333-339.
(收稿日期:2023-07-28)
(本文編輯:林燕薇)

