BIS指導下丙泊酚聯(lián)合瑞芬太尼靶控輸注對老年髖關節(jié)置換患者術中丙泊酚用量和術后譫妄發(fā)生率的影響
朱磊磊, 鄔薇薇, 高 武, 趙仙雅, 王純輝
(1.安徽醫(yī)科大學第一附屬醫(yī)院麻醉科, 安徽 合肥 230000 2.安徽省公共衛(wèi)生臨床中心, 安徽 合肥 230000)
隨著中國老齡化社會進程加快,老年群體出現髖部骨折的概率逐年增長,選擇接受人工髖關節(jié)置換術(total hip arthroplasty,THA)老年患者越來越多,但隨之而來的麻醉風險和術后并發(fā)癥也越發(fā)增加[1]。由于老年患者身體機能逐步減退,在接受THA治療前合并多種慢性疾病,對麻醉藥物敏感性較高,對手術耐受程度相對偏差,術后譫妄的發(fā)生率也隨之增加,不利于老年患者術后恢復[2-3]。因此,針對老年髖關節(jié)置換患者應實施更加精確化、安全、可靠的麻醉管理,對促進老年患者術后恢復、減少術后譫妄等并發(fā)癥顯得十分重要。瑞芬太尼是一種起效迅速、鎮(zhèn)痛強效持久的選擇性阿片受體激動劑,主要作用于μ阿片受體以對機體疼痛進行有效控制,可減輕或消除應激刺激引起的應激反應,有效維持心臟與血管系統(tǒng)的血流動力學穩(wěn)定的功效,確保良好的麻醉深度,患者蘇醒時間短,但本品極易引起如低血壓、呼吸抑制、惡心嘔吐、出汗過多等不良反應[4]。丙泊酚是一種常用于手術或其他醫(yī)療途徑的短效靜脈麻醉劑,;丙泊酚常需借助腦電雙頻指數(bispectral index,BIS)進行麻醉深度監(jiān)控,以便于作為醫(yī)師輔助判斷丙泊酚的靶濃度,丙泊酚閉環(huán)靶控輸注靶控輸注(target-contolled infusion,TCI)是臨床常用的麻醉方式,能依據患者麻醉深度自動增減用藥劑量,可避免麻醉深度過深,在維持血流動力學穩(wěn)定和有效穩(wěn)定平穩(wěn)期方面具備明顯優(yōu)勢[5]。本研究將BIS指導下丙泊酚聯(lián)合瑞芬太尼靶控輸注靶控輸注TCI對本院收治的行THA的老年髖部骨折患者圍手術期內,探討本研究開展的上述麻醉治療方法對丙泊酚用量和術后譫妄發(fā)生率的影響。
1 資料與方法
1.1臨床資料:納入2019年3月至2023年3月在本院骨科行THA的老年髖部骨折患者進行回顧性分析。依據患者接受的麻醉方式不同分為兩組,即接受BIS指導下丙泊酚聯(lián)合瑞芬太尼TCI麻醉的髖關節(jié)置換患者納入觀察組,接受BIS指導下丙泊酚聯(lián)合瑞芬太尼持續(xù)靜脈泵入麻醉的同類患者納入對照組。入組后,觀察組為63例,對照組為62例,構建傾向性評分匹配模型分析得出觀察組獲取56例病例資料,對照組獲取49例病例資料,且組間差異無統(tǒng)計學意義(P>0.05)。見表1。
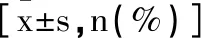
表1 兩組基線資料經傾向性評分匹配前后的結果對比
1.2納入、排除標準
1.2.1納入標準:符合《骨關節(jié)病診斷指南》[6]對髖部骨折的診斷標準,經CT或X線照射確診者;納入年齡范圍在60~95歲者;依照美國麻醉師協(xié)會(American society of anesthesiologists,ASA)分級標準,納入符合Ⅱ~Ⅲ級者;根據簡易精神狀態(tài)檢查法(MMSE)進行量化評估得出,以上分值在17分以上者;經檢查心肺功能正常者;對所接受的麻醉治療風險知情,并自愿簽訂知情同意書者。
1.2.2排除標準:經臨床評估和檢查明確有帕金森病或老年癡呆病史者;譫妄發(fā)生史者;精神系統(tǒng)疾病或認知功能障礙者;既往2個月內服用抗抑郁、抗焦慮或改善失眠的藥物者;既往濫用藥物史者;患有癲癇疾病者;酗酒者;穿刺部位感染者;入組前進行臨床評估、血液檢查和凝血功能評估判斷存在血功能障礙者;對麻醉藥過敏等其他麻醉禁忌癥(術前禁食、禁飲時間不夠者,術前高血壓、高血糖控制不正常者,術前心絞痛、冠心病經常發(fā)作者,術前心衰癥狀、心功能不全糾正不好者,以及術前支氣管哮喘、氣管炎控制不好者)者;重要臟器器質性病變者;聽力障礙,或具備語言溝通能力障礙者;入組受試期間因其他因素中途擅自中止試驗或失聯(lián)者。
1.3麻醉方式:兩組均THA術治療,術前常規(guī)特定時間禁止進食和飲食,將患者推進手術室后對其合適靜脈插入靜脈導管以建立靜脈通路,并連接多功能監(jiān)測儀,連續(xù)監(jiān)測患者的血壓、心率(Heart rate,HR)、血氧飽和度(Pulse oxygen saturation,SpO2)等指標,麻醉誘導依次緩慢靜脈注射:地佐辛0.1mg/kg;咪達唑侖0.04~0.08mg/kg;舒芬太尼0.4~0.8ug/kg;羅庫溴銨0.6~0.9mg/kg或苯磺順阿曲庫銨0.2~0.4mg/kg;依托咪酯0.1~0.4mg/kg;全麻插管后,并明顯患者的患肢對側撓動脈位置,對其進行刺置管測壓,為患者提供面罩吸氧以及補液處理,維持機體供氧和水電解質平衡。全麻后,調整術式體位為仰臥位,利用枕墊墊高在髖骨處以做好術前準備,選擇在髖關節(jié)后外側以手術刀開一個長度在13~16cm的手術切口,再將肌層先實施逐層分離的處理手法,以充分暴露髖關節(jié)關節(jié)囊并進行切開處理,注意在操作過程中,最大程度地骨折塊相連筋膜組織進行保護處理,然后到固定時候選擇合適鋼絲對準復位大小轉子后處實施良好固定,明確小轉子上方1cm位置,將股骨頸截骨全部取出;待到全髖關節(jié)置換完全后,將髖臼開展常規(guī)處理,將臼杯安放;以中心點將股骨小粗隆進行對半劃分,再對其進行稍微前傾,傾斜角度為15度,再開展擴髓處理;最后按照順序分別將股骨柄假體、股骨頭假體依次安置完善,確保髖關節(jié)復位良好,明確關節(jié)松緊適中且能與頭臼達到良好匹配效果后,在利用生理鹽水對傷口進行充分、干凈地沖洗,常規(guī)留置引流管,將傷口進行良好縫合。
1.3.1觀察組給予BIS指導下丙泊酚聯(lián)合瑞芬太尼TCI麻醉維持:應用把控輸注-Ⅲ雙通道靶控輸注泵(產自北京思路高醫(yī)療科技有限公司),靶控輸注注射用鹽酸瑞芬太尼(產自宜昌人福藥業(yè)),血漿靶濃度為2.5ng/mL,靶控輸注1%丙泊酚(產自奧地利費森尤斯卡比股份有限公司),血漿靶濃度為4μg/mL,將潮氣量設置為6~8mL/kg,再調節(jié)呼吸頻率為12 bpm,I∶E 1∶2(維持PETCO235-45mmHg);確保麻醉深度處于良好維持狀態(tài):根據BIS值調節(jié)丙泊酚血漿靶濃度,調節(jié)范圍是0.5μg/mL維持BIS值45~55,間斷酌情追加順阿曲庫銨靜脈注射以維持肌松,于手術結束時刻停止給藥。
1.3.2對照組在BIS指導下丙泊酚聯(lián)合瑞芬太尼靜脈持續(xù)泵入麻醉,給予丙泊酚4~12mg·kg-1·h-1聯(lián)合瑞芬太尼0.2~0.5μg/(kg.min)持續(xù)靜脈泵注,將潮氣量設置為6~8mL/kg,再調節(jié)呼吸頻率為12 bpm,I:E 1∶2(維持PETCO235-45mmHg),在參考BIS值的指導下,對兩種藥物泵入速度進行控制,以維持BIS值45~55。
1.4觀察指標
1.4.1生命體征指標監(jiān)測:時間點:入室后標記為T0、麻醉后標記為T1、骨水泥后標記為T2、術畢標記為T3、出室后標記為T4、術后3h標記為T5及術后5h標記為T6時刻,兩組均接受多功能監(jiān)測儀(生產公司來自Philips公司,型號為MP50型)監(jiān)測,結合以上時間點,將平均動脈壓(Mean Arterial Pressure,MAP)、HR進行有效記錄并對比變化。
1.4.2手術情況、丙泊酚用量、BIS值維持情況及麻醉恢復情況:觀察兩組手術時間、麻醉時間、術中出血量,記錄兩組圍手術期的丙泊酚用量、BIS值目標范圍維持時間比、蘇醒時間、氣管拔管時間、定向力恢復時間。
1.4.3術后譫妄:應用譫妄量表分析系統(tǒng)(confusion assessment method-chinese reversion,CAM-CR)[6]對兩組受測患者的術后譫妄狀態(tài)和程度進行量化評定,測評時間選擇在術前及術后1h、6h、1d、3d、7d時刻。CAM-CR量表測評的項目涉及急性病程、注意障礙、興奮遲滯、意識障礙等11個條目,每個條目由無到重度存在,分別賦予分值在1~4分,最低測定分值在11分,最高則44分,當受測患者經測定后獲得越高分值,則提示術后譫妄程度越嚴重。以22分為中界線,當超過22分便可確診為譫妄,將兩組術后譫妄病例進行確切記錄。
1.4.4生化指標測定:采集兩組病例的靜脈血,采集時間為術前及術后1d,選用己糖激酶(Hexokinase,HK)法測定血糖(Blood Glucose,GLU),將血樣放置于離心機內,設置離心半徑r=10 cm,離心轉速V=3000r/min,離心分離時間為10min,取血漿,檢測血漿皮質醇(cortisol,Cor)(酶聯(lián)免疫吸附法)及腎上腺素(Adrenalin,E)(酶聯(lián)免疫吸附法)表達含量。
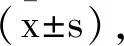
2 結 果
2.1兩組不同時間的MAP、HR血流動力學指標比較:重復測量設計資料的方差分析結果顯示,影響MAP的組間效應(F分組=5.022,P<0.001)、時間效應(F時間=162.213,P<0.001)有統(tǒng)計學意義(P>0.05),但分組與時間的交互作用(F交互=0.994,P=0.429)無統(tǒng)計學意義(P>0.05);影響HR的組間效應(F分組=6.605,P<0.001)、時間效應(F時間=84.471,P<0.001)及二者的交互作用(F交互=5.089,P<0.001)均有統(tǒng)計學意義(P<0.05);觀察組在T1時刻MAP值相比T0時刻有降低(P<0.05),兩組均在T2時刻MAP值相比T0時刻有降低(P<0.05),其中對照組在T5、T6及T7時刻HR值相比T4時刻出現降低(P<0.05)。見表2。

表2 兩組不同時間的MAP HR比較
2.2兩組手術一般情況、丙泊酚用量、BIS值維持情況及麻醉恢復情況對比:通過比較兩組受試患者的手術時間、麻醉時間及術中出血量發(fā)現,組間差異無統(tǒng)計學意義 (P>0.05),觀察組瑞芬太尼用量顯著少于對照組(P<0.05),觀察組BIS值目標范圍維持時間比顯著高于對照組(P<0.05),觀察組蘇醒時間、氣管拔管時間及定向力恢復時間顯著短于對照組(P<0.05)。見表3。

表3 兩組手術一般情況丙泊酚用量BIS值維持情況及麻醉恢復情況對比
2.3兩組不同時間點CAM-CR評分和術后譫妄發(fā)生率比較:兩組時間效應、組間效應以及時間與組間交互作用均有統(tǒng)計學意義(P<0.05),兩組CAM-CR評分可見先升高后降低,觀察組術后1h、6h、1d、3d的CAM-CR評分均低于對照組(P<0.05),兩組術后7d的上述評分較術前和組間同時間點對比均差異無統(tǒng)計學意義(P>0.05)。觀察組的術后譫妄發(fā)生率為5.36%(3/56),低于對照組的18.37%(9/40)(χ2=4.370,P=0.037)。見表4。
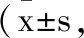
表4 兩組不同時間點CAM-CR評分比較分)
2.4兩組術前及術后1d的血糖及血漿腎上腺素及血漿皮質醇水平對比:在術后1d時刻,較之術前對比兩組Glu及血漿腎上腺素、血漿皮質醇水平均表現為升高(P<0.05),但觀察組升高幅度顯著小于對照組(P<0.05)。見表5。

表5 兩組術前及術后1d的Glu及血漿E Cor水平對比
3 討 論
BIS是通過運用相關性分析以及頻譜分析進行腦電圖定量分析的臨床麻醉參考指標之一,可精準地反映圍麻醉期患者的腦電活動變化,進而充分、客觀地體驗其鎮(zhèn)靜深度與大腦意識狀態(tài),運用于麻醉藥物指導方面可發(fā)揮顯著價值[7]。閉環(huán)TCI可對麻醉藥物實現實時調整輸注速率的作用,并結合計算機信息技術借助BIS指導促使系統(tǒng)完成自動調控TCI泵,能精準控制圍麻醉期患者所使用的麻醉藥物輸出靶濃度,從而保證患者處于理想麻醉深度狀態(tài),利于手術順利完成,并可確保患者在術中的血流動力學維持良好穩(wěn)定性[8]。既往研究表明,麻醉深度與BIS有良好相關性,術中維持BIS在40~60是理想麻醉深度,而針對老年患者則建議術中BIS維持在45及以上,更利于降低麻醉并發(fā)癥風險,從而提高麻醉效果[9]。本文研究納入研究對象均步入老年階段,故術中BIS維持在45~55之間,在達到精準麻醉深度的同時,確保麻醉安全性。
本研究結果顯示,行THA術患者經BIS指導下丙泊酚聯(lián)合瑞芬太尼TCI麻醉后,MAP值會在T2時刻呈明顯下降趨勢。骨水泥操作期間低血壓是大部分老年THA術患者常見的不良反應,嚴重可誘發(fā)骨水泥植入綜合征(Bone Cement Implantation Syndrome,BCIS)[10],患者主要表現為血壓低、心律失常、肺動脈壓異常增高、嚴重低氧血癥以及凝血功能異常等,而持續(xù)低血壓狀態(tài)會增加術后譫妄風險。臨床針對此情況應在患者植入骨水泥前,對其進行血容量補充,以糾正患者的低血壓,減少麻醉并發(fā)癥發(fā)生,預防BCIS發(fā)生;此外,針對骨水泥期間低血壓情況,臨床麻醉師應擴大麻醉手術禁忌癥,對于心肺功能嚴重改變者應在手術方案制定前建議慎用骨水泥;然后,在使用骨水泥后,針對血壓降幅在6kPa以上患者,則給予去甲腎上腺素泵注,以改善低血壓,預防術后譫妄。本文進一步觀察患者出室后至術后5h內的血流動力學指標發(fā)現,選擇BIS指導下丙泊酚聯(lián)合瑞芬太尼TCI麻醉的患者,其MAP、HR值相對選擇BIS指導下丙泊酚聯(lián)合瑞芬太尼持續(xù)靜脈泵入麻醉麻醉更為平穩(wěn),可對患者的血流動力學起到明顯穩(wěn)定作用,提高臨床麻醉安全性。
其次,本文研究結果顯示,相較于丙泊酚聯(lián)合瑞芬太尼持續(xù)靜脈泵入麻醉,選擇BIS指導下丙泊酚聯(lián)合瑞芬太尼TCI麻醉后,行THA術患者在圍手術期丙泊酚的使用劑量明顯減少,BIS值目標范圍維持時間比明顯提高,患者蘇醒時間、氣管拔管時間及定向力恢復時間均明顯縮短。究其原因可能在于,TCI經藥代動力學引導下,能將丙泊酚+瑞芬太尼的藥物濃度設置為靶濃度,并依據BIS等臨床指標結果判斷設置或自動(閉環(huán))靶控輸注,通過不斷自動調節(jié)丙泊酚+瑞芬太尼的麻醉濃度,進而有效控制BIS的波動幅度,不僅能極大解決麻醉深度無法精確把握的問題,提高BIS值目標范圍維持時間比,達到良好控制麻醉深度的作用,而且能減少丙泊酚的麻醉劑量,避免因人為經驗靶控輸注所致麻醉劑量增加,預防蘇醒延遲和拔管延遲等不良反應。
張宏等[11]報道,200例接受THA術老年患者,其蘇醒期譫妄發(fā)生率可達22.50%。老年患者在術后期間誘發(fā)譫妄的高危因素之一是圍手術期處于較深的麻醉深度。目前,臨床針對術后譫妄的病理機制尚十分清楚,認為可能與老年患者腦組織出現退行性改變、生理功能紊亂、圍手術期持續(xù)低血壓等多種因素存在密切關聯(lián)。譫妄這類不良事件一旦發(fā)生在老年患者蘇醒期間,不僅會促使機械通氣時間延長,而且可增加多種并發(fā)癥發(fā)生風險,從而延誤患者康復時間和歸轉,嚴重還可增加院內死亡等不良事件發(fā)生。而本文結果中,采取BIS指導下丙泊酚聯(lián)合瑞芬太尼TCI麻醉,能更加精準地調控目標麻醉深度,節(jié)約丙泊酚等麻醉劑使用量,可有效穩(wěn)定血流動力學,改善術中低血壓情況,促進麻醉恢復,能對神經功能造成一定影響,進而患者在術后1h、6h、1d、3d的CAM-CR評分明顯減少,術后譫妄發(fā)生率明顯降低,從而有效預防行THA術患者術后譫妄的發(fā)生。
最后,老年骨科手術患者圍手術期會引起中樞神經內分泌系統(tǒng)調節(jié)紊亂,機體出現一系列應激反應,主要表現引起兒乙酰膽堿、茶酚胺等合成和分泌異常,神經遞質平衡紊亂,進而外周血血糖大幅度升高,加重對神經元的損傷和促進其凋亡,同時血循環(huán)中血漿皮質醇、腎上腺素也會呈高水平表達,進而影響機體代謝,造成免疫抑制和血液循環(huán)異常,從而不利于患者術后恢復[12]。而BIS指導下丙泊酚聯(lián)合瑞芬太尼TCI的優(yōu)勢在于精準把控麻醉深度,控制麻醉劑量,能避免因麻醉深度和麻醉藥物劑量過大等因素,對患者的神經功能造成不利于影響,同時還可發(fā)揮最大限度的麻醉效果,對圍手術期患者起到良好鎮(zhèn)靜、鎮(zhèn)痛作用,以減輕患者機體應激反應,能明顯促進患者的身體機能和精神狀況快速恢復,提高整體麻醉效果。
綜上所述,相較于丙泊酚聯(lián)合瑞芬太尼持續(xù)靜脈泵入麻醉,在BIS指導下丙泊酚聯(lián)合瑞芬太尼TCI用于行THA術患者中,不僅能對患者機體內血流動力學平衡起到良好穩(wěn)定作用,在一定程度上減少丙泊酚的使用劑量,促進麻醉恢復,并改善術后譫妄,而且還能有效減輕機體應激反應,保護患者神經功能,臨床應用經濟效益比明確。

