脛骨高位截骨術(shù)中傳統(tǒng)下肢力線測(cè)量法的指導(dǎo)意義
丁銘陽,鐘齊剛,鄭劉杰,龐楠雨,馮茹,閆子豪,李軍,姚運(yùn)峰
脛骨高位截骨術(shù)(high tibial osteotomy,HTO)最早出現(xiàn)于20 世紀(jì)60 年代,如今已發(fā)展成為一種成熟的保膝手術(shù)方式,主要適用于患有合并內(nèi)翻畸形的膝骨關(guān)節(jié)炎患者,尤其是年輕的或者有勞動(dòng)需求的患者[1-4]。HTO 的手術(shù)方式分為外側(cè)閉合楔形脛骨高位截骨術(shù)、內(nèi)側(cè)開放楔形脛骨高位截骨術(shù)、穹頂樣脛骨高位截骨術(shù)等[5],其中內(nèi)側(cè)開放楔形脛骨高位截骨術(shù)由于創(chuàng)傷小、可調(diào)性高、精準(zhǔn)度高、技術(shù)簡(jiǎn)單等優(yōu)點(diǎn)開展得最為廣泛[6-8]。為取得滿意的中遠(yuǎn)期隨訪結(jié)果,精準(zhǔn)的下肢機(jī)械軸線矯正是內(nèi)側(cè)開放楔形脛骨高位截骨術(shù)成功的關(guān)鍵[9]。隨著計(jì)算機(jī)導(dǎo)航、3D打印等高新技術(shù)的逐漸應(yīng)用,HTO 下肢軸線的控制也越來越精準(zhǔn)[10],但在現(xiàn)階段,受限于新技術(shù)費(fèi)用高、時(shí)間成本高、手術(shù)時(shí)間長(zhǎng)等弊端,傳統(tǒng)的術(shù)中力線測(cè)量法仍是絕大部分外科醫(yī)師的選擇。
評(píng)估下肢機(jī)械軸線最好的方法是拍攝下肢站立位全長(zhǎng)正位X線片,但在術(shù)中無法實(shí)現(xiàn)患者負(fù)重狀態(tài)下的拍攝,只能使用便攜式的C 型臂X 線機(jī)進(jìn)行透視,并用電刀線或金屬力線桿連接髖關(guān)節(jié)中心和踝關(guān)節(jié)中心來模擬下肢機(jī)械軸線。雖然這種傳統(tǒng)的力線測(cè)量法應(yīng)用非常廣泛,但很少研究報(bào)道其可靠性及準(zhǔn)確性。本研究旨在評(píng)估內(nèi)側(cè)開放楔形脛骨高位截骨術(shù)中使用的力線標(biāo)記物法對(duì)術(shù)后下肢力線的矯正是否具有指導(dǎo)意義,并分析術(shù)前、術(shù)中及術(shù)后各項(xiàng)測(cè)量數(shù)據(jù)之間的相關(guān)性。
1 資料與方法
1.1 納入排除標(biāo)準(zhǔn)
納入標(biāo)準(zhǔn):①診斷為膝關(guān)節(jié)內(nèi)側(cè)間室骨關(guān)節(jié)炎;②Kellgren-Lawrence分級(jí)為Ⅱ~Ⅲ級(jí);③患者年齡:45~65 歲,體重指數(shù)(body mass index, BMI)<35 kg/m2;④膝關(guān)節(jié)活動(dòng)度正常,屈曲畸形<10°,脛骨近端內(nèi)側(cè)角(medial proximal tibial angle, MPTA)<85°;⑤均行內(nèi)側(cè)開放楔形脛骨高位截骨術(shù),且術(shù)中使用傳統(tǒng)的力線測(cè)量法。
排除標(biāo)準(zhǔn):①術(shù)中及術(shù)后影像學(xué)資料不全的患者;②合并膝關(guān)節(jié)周圍韌帶損傷或病理性松弛的患者;③雙側(cè)一期脛骨高位截骨術(shù)患者;④患肢既往有骨折且畸形愈合的患者。
1.2 一般資料
回顧性分析2020 年1 月至2021 年9 月因膝關(guān)節(jié)內(nèi)側(cè)間室骨關(guān)節(jié)炎行內(nèi)側(cè)開放楔形脛骨高位截骨術(shù)的患者62 例,符合納入排除標(biāo)準(zhǔn)54 例(54 膝);其中單平面截骨18例,雙平面截骨36例;男22例(22膝),女32 例(32 膝);Kellgren-Lawrence 分級(jí):Ⅱ級(jí)33 例(33 膝),Ⅲ級(jí)21 例(21 膝);患者年齡50~60 歲,平均(55.57±5.43)歲;BMI平均(26.29±2.02) kg/m2。
本研究已獲得安徽醫(yī)科大學(xué)第二附屬醫(yī)院倫理委員會(huì)批準(zhǔn)(審批號(hào):YX2023-105),并豁免患者知情同意。
1.3 手術(shù)方法
患者取平臥位,全身麻醉后利用電極片在C型臂X線機(jī)透視下標(biāo)記出髖關(guān)節(jié)中心位置,再進(jìn)行術(shù)野常規(guī)消毒鋪巾,鋪巾時(shí)注意暴露髖關(guān)節(jié)中心的體表標(biāo)記并予以碘膜覆蓋。在脛骨結(jié)節(jié)內(nèi)側(cè)做6~8 cm 縱行切口,逐層切開后顯露鵝足,松解內(nèi)側(cè)淺層側(cè)副韌帶,于鵝足止點(diǎn)的近端指向上脛腓關(guān)節(jié)上緣水平置入2枚2.0 mm克氏針,繼之用擺鋸結(jié)合骨刀緊貼克氏針遠(yuǎn)端行脛骨的內(nèi)側(cè)、前方、后方的截骨,保留1 cm 的合頁,再依據(jù)術(shù)前規(guī)劃(Miniaci法)的截骨角度用骨刀及撐開器緩慢撐開截骨間隙至合適高度;接著使用電刀線或金屬力線桿連接髖關(guān)節(jié)中心和踝關(guān)節(jié)中心并用碘膜固定在體表,透視膝關(guān)節(jié)觀察力線經(jīng)過脛骨平臺(tái)的位置,通過調(diào)整截骨撐開角度使力線經(jīng)過術(shù)前規(guī)劃的目標(biāo)位置;力線滿意后安裝TomFix 接骨板固定,再次透視檢查脛骨外翻角度良好、內(nèi)固定牢固、脛骨平臺(tái)后傾角度無明顯改變;反復(fù)沖洗傷口,留置負(fù)壓引流管一條,逐層縫合關(guān)閉切口,無菌敷料包扎。
1.4 觀察評(píng)估指標(biāo)
所有觀測(cè)指標(biāo)均由3 名獨(dú)立的觀察員在影像存檔與傳輸系統(tǒng)(Picture Archiving and Communication System, PACS)工作站系統(tǒng)進(jìn)行測(cè)量,各觀察指標(biāo)分別測(cè)量3 次,取平均值。分別測(cè)量所有患者術(shù)前X 線片的髖-膝-踝(hip-knee-ankle, HKA)角、膝關(guān)節(jié)關(guān)節(jié)線相交角(joint line convergence angle, JLCA);術(shù)中透視影像的機(jī)械軸偏向(mechanical axis deviation,MAD);術(shù)后1 個(gè)月復(fù)查X 線片的MAD 和膝關(guān)節(jié)JLCA;以及脛骨平臺(tái)的實(shí)際寬度。
MAD定義為下肢機(jī)械軸線經(jīng)過脛骨平臺(tái)的位置(百分?jǐn)?shù)表示),脛骨平臺(tái)內(nèi)側(cè)緣為0%,脛骨平臺(tái)外側(cè)緣則為100%[11]。HKA 角定義為股骨頭中心至膝關(guān)節(jié)中心連線與膝關(guān)節(jié)中心至踝關(guān)節(jié)中心連線之間的夾角。膝關(guān)節(jié)JLCA 定義為股骨遠(yuǎn)端關(guān)節(jié)走行方向線與脛骨近端關(guān)節(jié)走行方向線的夾角(圖1)。

圖1 主要觀察指標(biāo)的測(cè)量及計(jì)算方法
1.5 統(tǒng)計(jì)學(xué)方法
采用SPSS 26.0軟件進(jìn)行統(tǒng)計(jì)學(xué)分析。對(duì)所有測(cè)量指標(biāo)進(jìn)行Kolmogorov-Smirnov 檢驗(yàn)以評(píng)估數(shù)據(jù)的正態(tài)性;計(jì)算組內(nèi)相關(guān)系數(shù)以評(píng)估觀察者內(nèi)及觀察者間的可靠性;對(duì)所有測(cè)量數(shù)據(jù)進(jìn)行描述性分析;對(duì)術(shù)中MAD 與術(shù)后MAD 進(jìn)行Pearson 相關(guān)性分析和單因素線性回歸分析;再采用多因素線性回歸分析研究性別、年齡、BMI、術(shù)前HKA 角、術(shù)前JLCA 對(duì)術(shù)中與術(shù)后MAD 差異的影響。以P<0.05 為差異有統(tǒng)計(jì)學(xué)意義。
2 結(jié)果
依據(jù)Kolmogorov-Smirnov 檢驗(yàn)結(jié)果,所有放射學(xué)觀測(cè)數(shù)據(jù)均符合正態(tài)分布;觀察者內(nèi)及觀察者間可靠性分析顯示組內(nèi)相關(guān)系數(shù)均大于0.8(P<0.05),顯示測(cè)量良好的重復(fù)性。
脛骨平臺(tái)寬度平均為(79.69±7.30)mm,術(shù)中MAD 平均為55.22%±2.46%,術(shù)后MAD 平均為59.33%±2.14%,術(shù)中MAD 與術(shù)后MAD 的平均差值為4.11%±1.97%[即(3.29±1.63) mm],術(shù)前膝關(guān)節(jié)JLCA 平均為2.46°±1.29°,術(shù)前HKA 角平均為170.58°±2.03°。術(shù)中MAD 與術(shù)后MAD 之間Pearson相關(guān)系數(shù)為0.642(P<0.001),兩者具有較強(qiáng)的相關(guān)性;單因素線性回歸分析顯示:術(shù)中MAD 與術(shù)后MAD 存在顯著的線性關(guān)系(R2=0.412,β=0.642,P<0.001),線性回歸方程為:術(shù)后MAD=28.539+0.558×術(shù)中MAD(表1);多因素線性回歸分析模型顯示:BMI(β=0.442,P<0.001)、術(shù)前負(fù)重位膝關(guān)節(jié)JLCA(β=0.586,P<0.001)是術(shù)中與術(shù)后MAD 差異的正向影響因素,多元線性回歸方程為:MAD 差值=0.809+0.430×BMI+0.893×術(shù)前膝關(guān)節(jié)JLCA(表2)。
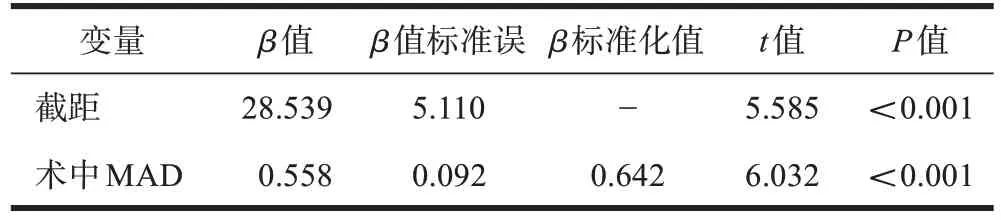
表1 單因素線性回歸分析結(jié)果

表2 多因素線性回歸分析結(jié)果
典型病例見圖2。
3 討論
為取得HTO 術(shù)后令人滿意的長(zhǎng)期隨訪結(jié)果,精準(zhǔn)的術(shù)前計(jì)劃和術(shù)中評(píng)估是至關(guān)重要的。大多數(shù)骨科醫(yī)師都使用術(shù)前拍攝的站立位下肢全長(zhǎng)正位X 線片來制定術(shù)前計(jì)劃,確定截骨角度最常用的術(shù)前測(cè)量方法是Miniaci 法[12],此外還有Dugdale 法、Coventry法等;確定矯正度數(shù)后,可以通過Hernigou 轉(zhuǎn)化表來確定截骨處撐開的高度。然而,術(shù)中力線評(píng)估無法實(shí)現(xiàn)站立位攝片,只能使用便攜式C型臂X線機(jī)進(jìn)行局部攝片,并且用電刀線或金屬力線桿來模擬下肢機(jī)械軸線進(jìn)行下肢對(duì)齊評(píng)估。關(guān)于這種傳統(tǒng)的術(shù)中評(píng)估方法在HTO 中的可靠性的研究還很有限。Hankemeier等[13]的研究證明,傳統(tǒng)的電刀線法可能會(huì)導(dǎo)致矯正不足或矯正過度,然而他們只研究了10膝,并且沒有評(píng)估術(shù)后的站立位下肢全長(zhǎng)X 線片;Sabharwal和Zhao[14]比較了80 例(102 膝)術(shù)中平臥位透視影像和術(shù)后站立位X線片,得出結(jié)論是術(shù)中透視結(jié)合電刀線評(píng)估下肢力線是一個(gè)可靠的方法,然而他們比較的是不同手術(shù)的下肢對(duì)齊情況,僅有29 例接受截骨手術(shù)。Jang 等[11]測(cè)量了59 例接受內(nèi)側(cè)開放楔形脛骨高位截骨術(shù)的患者術(shù)前、術(shù)中及術(shù)后的影像資料并進(jìn)行統(tǒng)計(jì)學(xué)分析,所有病例均行雙平面截骨,而本研究既納入了雙平面截骨也包含一部分單平面截骨病例。本研究共納入54 例(54 膝)進(jìn)行統(tǒng)計(jì)學(xué)分析,結(jié)果發(fā)現(xiàn)術(shù)中測(cè)量的MAD與術(shù)后負(fù)重位MAD之間存在有統(tǒng)計(jì)學(xué)意義的線性關(guān)系(P<0.001),這說明傳統(tǒng)的術(shù)中力線測(cè)量法具有較好的可靠性。
本研究期望為骨科醫(yī)師在行內(nèi)側(cè)開放楔形脛骨高位截骨術(shù)時(shí)提供參考,即術(shù)中評(píng)估下肢對(duì)齊時(shí),是否可以偏向一點(diǎn)矯正不足,使得術(shù)后患者站立位時(shí)下肢在外翻力矩的作用下達(dá)到術(shù)前規(guī)劃的目標(biāo)力線。van de Pol等[15]研究了27 例行HTO 的病例,術(shù)中將下肢力線對(duì)準(zhǔn)脛骨平臺(tái)外側(cè)嵴(約脛骨平臺(tái)寬度的56%),結(jié)果發(fā)現(xiàn)術(shù)后負(fù)重位的下肢力線可以達(dá)到滿意的效果,并避免矯正過度。當(dāng)然目標(biāo)力線的選擇并不是固定的,雖然說Fujisawa 點(diǎn)是目前較為公認(rèn)的HTO術(shù)后理想力線標(biāo)準(zhǔn),但最新觀點(diǎn)認(rèn)為目標(biāo)力線的選擇應(yīng)當(dāng)根據(jù)患者膝關(guān)節(jié)軟骨磨損的程度進(jìn)行個(gè)性化的選擇[16-18]。本研究所納入病例均在術(shù)前根據(jù)患者負(fù)重位膝關(guān)節(jié)正位X 線片大致評(píng)估了內(nèi)側(cè)軟骨的磨損程度,磨損程度越高,目標(biāo)力線的選擇越偏向外側(cè),但不超過65%;磨損程度越低,目標(biāo)力線越偏向內(nèi)側(cè),但必須超過膝關(guān)節(jié)中點(diǎn),不能殘留內(nèi)翻[5]。最終統(tǒng)計(jì)結(jié)果顯示術(shù)中截骨后MAD 與術(shù)后負(fù)重位MAD 平均差值為4.11%(3.29 mm),當(dāng)然這一結(jié)果僅供參考,不能作為絕對(duì)的力線選擇指標(biāo),因?yàn)檫@一差值還會(huì)受到其他因素的影響。本研究的多因素回歸分析顯示,BMI、術(shù)前負(fù)重位膝關(guān)節(jié)JLCA是術(shù)中與術(shù)后MAD差值的正向影響因素。這也為骨科醫(yī)師在選擇術(shù)中力線時(shí)提供了參考,隨著BMI、術(shù)前膝關(guān)節(jié)JLCA 的增大,可以適當(dāng)加大術(shù)中力線矯正不足的程度。
本研究尚有一些不足之處:如術(shù)中使用電刀線作為標(biāo)記物時(shí)很難保證線纜呈筆直狀態(tài);術(shù)中透視的影像易受患肢旋轉(zhuǎn)或屈曲的影響;納入研究的樣本量不夠多等。
4 結(jié)論
綜上所述,在內(nèi)側(cè)開放楔形脛骨高位截骨術(shù)中,采用傳統(tǒng)的力線標(biāo)記物來測(cè)量下肢機(jī)械軸的方法,對(duì)下肢力線的矯正具有較好的指導(dǎo)意義,此外,術(shù)者可以嘗試在術(shù)前規(guī)劃時(shí)結(jié)合患者的BMI、膝關(guān)節(jié)負(fù)重位JLCA 引入適量的矯正不足,這樣或許能夠獲得更加滿意的術(shù)后站立位下肢機(jī)械軸線。
【利益沖突】所有作者均聲明不存在利益沖突

