經鼻高流量濕化氧療在重癥肺部感染合并呼吸衰竭患者脫機后的應用*
【摘要】 目的:探究經鼻高流量濕化氧療(HFNC)在重癥肺部感染合并呼吸衰竭患者脫機后的應用。方法:擬選取2022年9月—2023年5月廣東省人民醫院贛州醫院(贛州市立醫院)收治的重癥肺部感染合并呼吸衰竭患者90例為研究對象,經隨機數字表法,分為對照組與觀察組,各45例。所有患者均滿足脫機標準,對照組脫機后予以常規氧療,觀察組脫機后給予HFNC。比較兩組脫機成功率及成功脫機24、48、96 h及1周后的再插管率,以及血清中Th1、Th2細胞因子[腫瘤壞死因子-α(TNF-α)和白細胞介素(IL)-6]水平,觀察脫機后12、24 h的血氣分析[動脈血氧分壓(PaO2)、動脈血二氧化碳分壓(PaCO2)、動脈血氧飽和度(SaO2)],并統計兩組氧療24 h內低血氧癥發生率和氧療1周內并發癥發生情況。結果:觀察組脫機后12、24 h的PaO2、SaO2均高于對照組,脫機后24 h的PaCO2低于對照組(P<0.05)。兩組脫機成功率比較,差異無統計學意義(P>0.05)。兩組成功脫機24 h后再插管率比較,差異無統計學意義(P>0.05);觀察組成功脫機48、96 h及1周后的再插管率均顯著低于對照組(P<0.05)。觀察組氧療24 h內低血氧癥發生率和氧療1周內其他并發癥發生率均低于對照組(P<0.05)。治療后,兩組TNF-α、IL-6水平均下降,且觀察組均低于對照組(P<0.05)。結論:HFNC可有效改善重癥肺部感染合并呼吸衰竭患者脫機后的血氣指標,有效調節Th1、Th2細胞因子,減輕肺部炎癥,改善呼吸功能,提高脫機成功率,降低并發癥發生率及再插管率。
【關鍵詞】 高流量濕化氧療 重癥肺部感染 呼吸衰竭 細胞因子
Application of High-flow Nasal Canula in Patients with Severe Pulmonary Infection Complicated with Respiratory Failure after Weaning/KANG Huan, ZENG Qilong, LIU Wei. //Medical Innovation of China, 2024, 21(18): 018-022
[Abstract] Objective: To investigate the application of high-flow nasal canula (HFNC) in patients with severe pulmonary infection complicated with respiratory failure after weaning. Method: A total of 90 patients with severe pulmonary infection complicated with respiratory failure admitted to Ganzhou Hospital of Guangdong Provincial People's Hospital (Ganzhou Municipal Hospital) from September 2022 to May 2023 were selected as the study objects, and they were divided into control group and observation group by random number table method, with 45 cases in each group. All patients met the weaning criteria. The control group was given conventional oxygen therapy after weaning, and the observation group was given HFNC after weaning. The success rate of weaning and the rate of re-intubation after successful weaning 24, 48, 96 h and 1 week and the levels of Th1 and Th2 cytokines [tumor necrosis factor-α (TNF-α) and interleukin (IL)-6] in serum were compared between the two groups. Blood gas analysis [arterial partial pressure of oxygen (PaO2), arterial partial pressure of carbon dioxide (PaCO2), arterial oxygen saturation (SaO2)] of the two groups at 12 and 24 h after weaning were observed, and the incidence of hypoxemia within 24 h of oxygen therapy and complications within 1 week of oxygen therapy in the two groups were analyzed. Result: PaO2 and SaO2 levels in observation group were higher than those in control group at 12 and 24 h after weaning, and PaCO2 level at 24 h after weaning was lower than that in control group (P<0.05). There was no significant difference in weaning success rate between the two groups (P>0.05). There was no significant difference in the rate of re-intubation between the two groups after 24 h successful weaning (P>0.05). The re-intubation rates of the observation group 48, 96 h and 1 week after successful weaning were significantly lower than those of the control group (P<0.05). The incidences of hypoxemia within 24 h oxygen therapy and other complications within 1 week of oxygen therapy in observation group were lower than those in control group (P<0.05). After treatment, the levels of TNF-α and IL-6 were decreased in both groups, and those in the observation group were lower than those in the control group (P<0.05). Conclusion: HFNC can effectively improve blood gas indexes in patients with severe pulmonary infection complicated with respiratory failure after weaning, effectively regulate Th1, Th2 cytokines, reduce pulmonary inflammation, improve respiratory function, increase the success rate of weaning, and reduce the incidence of complications and re-intubation rate.
[Key words] High-flow nasal cannula Severe pulmonary infection Respiratory failure Cytokine
First-author's address: Department of Critical Care Medicine, Ganzhou Hospital of Guangdong Provincial People's Hospital (Ganzhou Municipal Hospital), Ganzhou 341000, China
doi:10.3969/j.issn.1674-4985.2024.18.005
重癥肺部感染是肺部的實質性病變,肺組織分泌大量的炎性物質出現缺氧或二氧化碳潴留,死亡率高達30%~50%,且極易引發呼吸衰竭,表現為呼吸困難、發紺、心悸等[1-2]。對呼吸衰竭患者,多采用氣管插管呼吸機輔助通氣方式輔助患者呼吸,以維持循環用氧需求[3-4]。在患者肺部感染得到有效控制后,氧合情況會逐漸改善,達到脫機的標準,這些標準包括患者能夠維持穩定的呼吸頻率、潮氣量和血氧飽和度,沒有嚴重的呼吸窘迫和呼吸肌疲勞等。脫機后,患者通常會使用面罩吸氧,傳統的面罩通氣雖然可提高呼吸氧合作用,但是可能造成呼吸性酸中毒[5]。臨床研究發現,經鼻高流量濕化氧療(HFNC)能提供可調控且相對恒定的吸氧濃度,還可通過對氣體進行加溫、加濕處理,提高患者依從性[6]。張慧秋等[7]報道,患者嚴重多發傷合并感染時,其Th1、Th2細胞因子發生明顯變化。因此,對重癥肺部感染合并呼吸衰竭患者積極干預至關重要,故廣東省人民醫院贛州醫院(贛州市立醫院)使用HFNC治療重癥肺部感染合并呼吸衰竭患者,觀察其對脫機效果及Th1、Th2細胞因子的影響,目的在于為患者提供一種具有借鑒意義的臨床治療方法,并為臨床治療提供客觀依據和指導。
1 資料與方法
1.1 一般資料
擬選取2022年9月—2023年5月廣東省人民醫院贛州醫院(贛州市立醫院)收治的重癥肺部感染合并呼吸衰竭患者90例。納入標準:(1)患者伴有咳嗽、發紺加重、心率加快等臨床癥狀,相關輔助檢查支持重癥肺部感染;(2)符合文獻[8]中呼吸衰竭診斷標準,即動脈血氧分壓(PaO2)<60 mmHg或伴有動脈血二氧化碳分壓(PaCO2)>50 mmHg;(3)患者依從性佳,臨床治療詳實。排除標準:(1)患有重大外傷、心腦血管疾病、其他嚴重原發性疾病;(2)合并肺部手術史;(3)存在HFNC治療禁忌證;(4)妊娠期、哺乳期。經隨機數字表法,將患者分為對照組與觀察組,各45例。本次試驗經本院醫學倫理委員會批準。患者或家屬知情并自愿參與本次研究。
1.2 方法
所有研究對象均滿足脫機標準。
對照組:脫機后予以常規氧療。面罩吸氧治療,以2~6 L/min面罩氧流量供給患者,10 min后監測患者經皮動脈血氧飽和度(SpO2),依據患者具體情況調節供氧速度,使SpO2維持在92%以上。若患者經常規吸氧治療癥狀無改善,應考慮行有創通氣。
觀察組:脫機后給予HFNC。采用經鼻高流量濕化氧療治療儀,插入鼻導管后,鼻導管與鼻腔之間應存在合適的間隙,避免存在密閉空間,設置供給氣體溫度為31 ℃,60%為常規供氧濃度,40~50 L/min為常規供給氧氣速度,依據患者的耐受程度可以適時增減,治療1 h后調節吸入氣氧濃度,使SpO2維持在92%以上。若患者HFNC治療癥狀無改善,需要重新插管行有創通氣。
1.3 觀察指標及判斷標準
(1)血氣分析:觀察脫機前和脫機后12、24 h的PaO2、PaCO2、動脈血氧飽和度(SaO2)。(2)脫機成功率:比較兩組的脫機成功率,脫機成功指征為脫機48 h以上,氧合達標(PaO2/FiO2≥150 mmHg,呼氣末正壓≤8 cmH2O),無呼吸困難等主觀不適。(3)再插管率:比較兩組成功脫機后24、48、96 h及1周的再插管率。(4)并發癥:對患者氧療24 h內低血氧癥發生例數和氧療1周內出現的并發癥發生情況進行記錄。(5)Th1、Th2細胞因子:分別于治療前(入院時)、治療后(氧療1周后)留取患者外周靜脈血,采樣后經靜置離心,收集血清,-70 ℃冰箱貯存備用,避免反復凍融。采用酶聯免疫吸附試驗測定血清中腫瘤壞死因子-α(TNF-α)和白細胞介素(IL)-6水平。
1.4 統計學處理
研究數據均采用SPSS 22.0軟件進行統計學處理。計數資料用率(%)表示,進行字2檢驗或Fisher精確概率檢驗;計量資料采用(x±s)表示,組間比較采用獨立樣本t檢驗,組內比較采用配對t檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 兩組基線資料比較
對照組男23例,女22例;年齡45~75歲,平均(57.55±8.10)歲;急性生理學和慢性健康狀況評價Ⅱ(APACHEⅡ)評分18~24分,平均(21.78±2.36)分;臨床肺部感染評分(CIPS)8~11分,平均(9.15±1.24)分。觀察組男24例,女21例;年齡46~75歲,平均(57.69±7.78)歲;APACHEⅡ評分18~24分,平均(22.13±2.45)分;CIPS 8~11分,平均(9.22±1.16)分。兩組患者基線資料比較,差異均無統計學意義(P>0.05),具有可比性。
2.2 兩組血氣分析比較
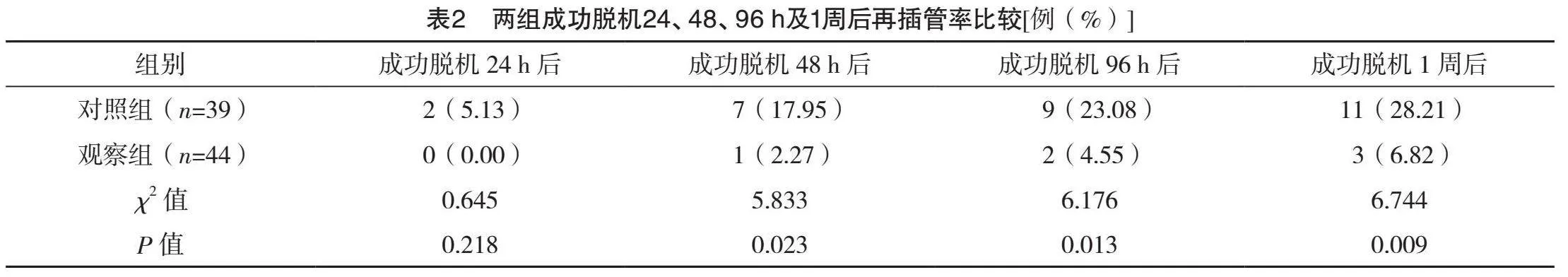
兩組脫機前PaO2、PaCO2、SaO2比較,差異均無統計學意義(P>0.05);觀察組脫機后12、24 h的PaO2、SaO2均高于對照組,脫機后24 h的PaCO2低于對照組(P<0.05);對照組脫機后12、24 h PaO2、SaO2均低于脫機前,PaCO2高于脫機前(P<0.05);脫機后12 h兩組PaCO2比較,差異無統計學意義(P>0.05)。見表1。
2.3 兩組脫機成功率比較
觀察組脫機成功率97.78%(44/45)略高于對照組86.67%(39/45),但差異無統計學意義(字2=2.478,P=0.110)。
2.4 兩組成功脫機24、48、96 h及1周后再插管率比較
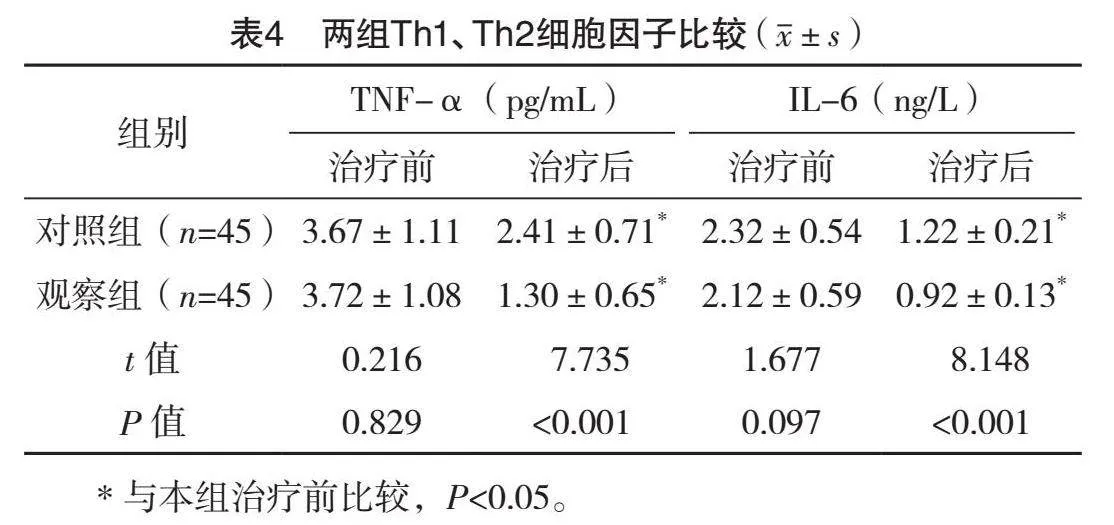
成功脫機24 h后兩組再插管率比較,差異無統計學意義(P>0.05);成功脫機48、96 h及1周后觀察組再插管率均顯著低于對照組(P<0.05)。見表2。
2.5 兩組并發癥發生情況比較
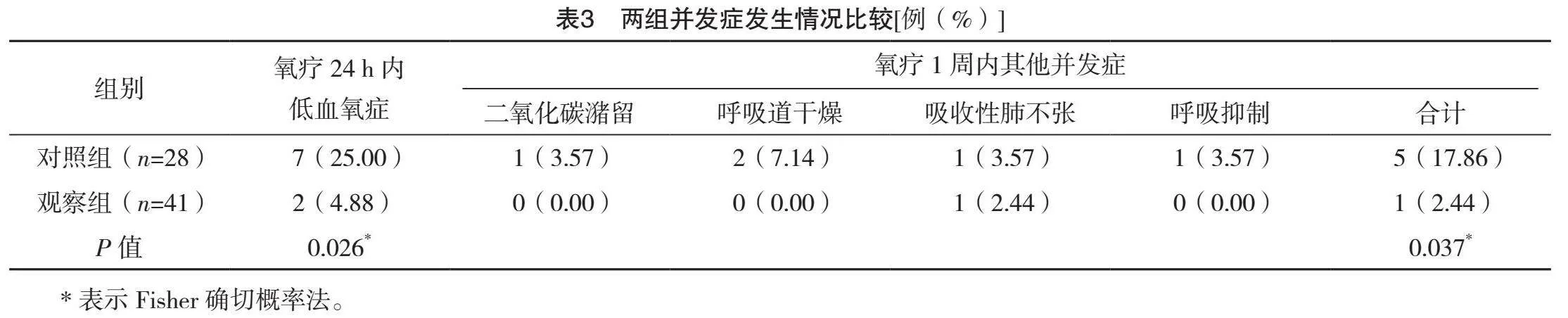
觀察組氧療24 h內低血氧癥發生率和氧療1周內其他并發癥發生率均低于對照組(P<0.05),見表3。
2.6 兩組Th1、Th2細胞因子比較
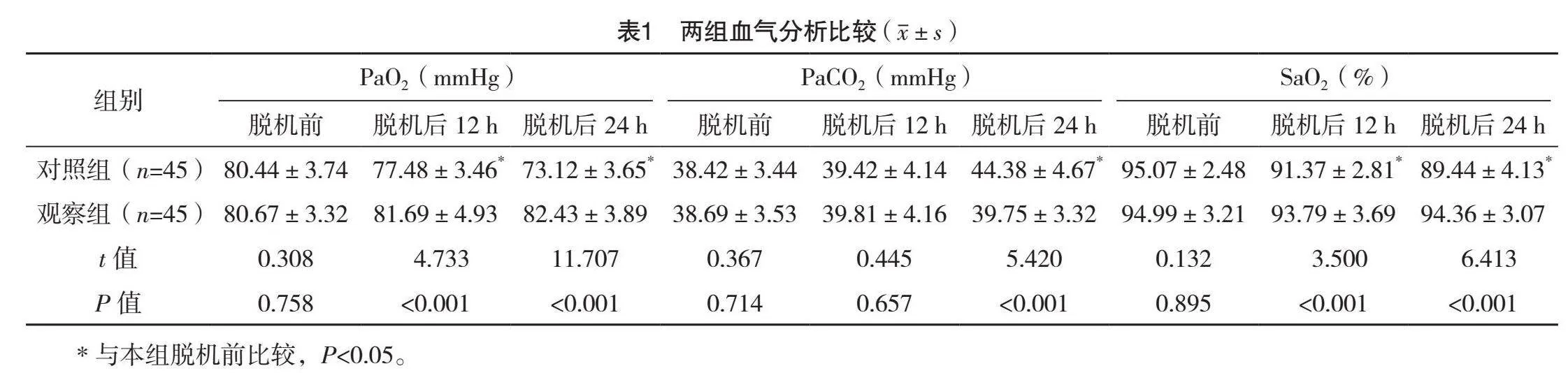
治療前,兩組TNF-α、IL-6比較,差異均無統計學意義(P>0.05);治療后,兩組TNF-α、IL-6均下降,且觀察組均低于對照組(P<0.05)。見表4。
3 討論
重癥肺部感染可誘發全身炎癥反應,嚴重者可出現多器官衰竭,病死率較高,且易產生如呼吸衰竭等嚴重并發癥[9],目前臨床上對于合并呼吸衰竭的重癥肺部感染患者給予機械通氣,以保證體內氧氣的供應,待肺部炎癥控制,通氣和換氣功能改善后,予以脫離呼吸機治療。脫離呼吸機后,傳統方案予以常規氧療,但本研究顯示常規氧療在成功脫機后48 h內仍有17.95%的患者需要再次插管,而HFNC治療的脫機成功率達到97.78%,HFNC使用特定鼻塞可將空氣、氧氣混合后,將混合氣體加溫至貼合常人體溫,同時增加相對濕度,較傳統供氧方案,舒適度更佳且對患者呼吸道刺激較小,是一種新型無創呼吸支持模式[10]。
本研究發現觀察組脫機后12、24 h的PaO2、SaO2均高于對照組,脫機后24 h的PaCO2低于對照組,表明HFNC可有效改善重癥肺部感染合并呼吸衰竭患者的血氣指標。原因可能為,HFNC處理后的氣體對患者呼吸道刺激更小,可促進氣道上皮黏液層正常結構及纖毛清除功能恢復,降低痰液濃度,有助患者排除出痰液,痰液減少后,患者呼吸更為順暢,呼吸效率提高,改善肺功能,從而改善血氣指標與呼吸變異率[11]。觀察組脫機成功率略高于對照組,但差異不顯著(P>0.05),可能與樣本量較少有關。成功脫機24 h后兩組再插管率無明顯差異(P>0.05),但成功脫機48、96 h及1周后,觀察組再插管率均顯著低于對照組,表明HFNC可有效改善患者的呼吸功能,一定程度提高脫機成功率,減少再插管率。原因為HFNC提供的氣流可以被加熱和加濕,使得呼吸道的溫度和濕度更接近正常體溫,溫暖和濕潤的氣流可以減少呼吸道的刺激,改善呼吸舒適度[12]。HFNC還可以提供較高的流量來產生一定程度的呼吸末正壓,從而保持肺泡的開放性,減少肺泡塌陷,改善肺泡通氣和通氣/血流比例,從而提高氧合和通氣效果,減少再插管率。同時高濃度的氧氣可以提供更多的氧氣給肺部,增加氧氣的攝入量,當肺部氧合功能改善時,呼吸中樞會感知氧氣水平的升高,從而降低呼吸頻率,并提高脫機成功率。觀察組氧療24 h內低血氧癥發生率和氧療1周內其他并發癥發生率均低于對照組(P<0.05),說明患者應用HFNC可有效減少并發癥的發生。原因在于HFNC可以提供高濕度的氧氣,保持呼吸道的濕潤,減少呼吸道干燥;提供高濃度的氧氣,減少組織缺氧,降低低血氧癥發生率和呼吸抑制的風險。方國強等[13]證實慢性阻塞性肺疾病急性加重致嚴重呼吸衰竭患者早期拔管后序貫HFNC治療可減少相關并發癥發生率。TNF-α經免疫細胞分泌,是作用于細胞膜上的特異性受體,對細胞的增殖分化、炎癥反應、免疫功能等多種生物功能進行調控[14-16]。IL-6亦是一種經免疫細胞分泌的細胞因子,除參與免疫調控、細胞分化與增值外,也可以促進某些蛋白的合成[17-18],IL-6上升與疾病進展有一定相關性,通過對IL-6水平的檢測,可了解疾病的嚴重程度與療效[19-20]。本研究發現治療后兩組患者的TNF-α、IL-6均下降,且觀察組水平均低于對照組,表明重癥肺部感染合并呼吸衰竭患者脫機后應用HFNC有利于降低炎癥因子水平,改善肺部炎癥。分析原因為HFNC通過提供高濕度的氧氣,減少黏液的黏稠度,促進黏液的排除,從而減少炎癥因子的聚集,同時促進呼吸道正常功能的恢復。
綜上所述,重癥肺部感染合并呼吸衰竭患者脫機后應用HFNC可提高PaO2和SaO2,降低PaCO2,改善Th1、Th2細胞因子,并有助患者成功脫機,降低再插管率和并發癥發生率。
參考文獻
[1]彭潔,孫建,馬春蘭,等.纖支鏡肺泡灌洗聯合鹽酸氨溴索治療老年重癥肺炎合并呼吸衰竭的療效分析[J].北華大學學報:自然科學版,2021,22(5):648-652.
[2]孫宗發,朱艷,李學兵,等.中性粒細胞/淋巴細胞比值、單核細胞/淋巴細胞比值、二氧化碳分壓及降鈣素原對肺部感染患者的臨床影響[J].中國臨床醫生雜志, 2022,50(10):1183-1185.
[3]蔣寶賢.有創與無創序貫機械通氣治療重癥呼吸衰竭的臨床療效及應用價值研究[J].重慶醫學,2021,50(S02):265-266.
[4]丁方,劉文靜,王會青,等.有創機械通氣與經鼻高流量氧氣濕化序貫療法治療老年AECOPD合并呼吸衰竭的療效[J].中國老年學雜志,2021,41(24):5544-5547.
[5]李旭,許瑩,劉潔.經鼻高流量氧療預氧合在慢性阻塞性肺疾病患者心肺復蘇后氣管插管中的有效性[J].中國醫科大學學報,2022,51(2):121-124.
[6]李淑靜,任素霞,郭志麗.經鼻高流量濕化氧療對慢阻肺合并呼吸衰竭患者炎癥反應、血氣指標及肺功能的影響[J].武警后勤學院學報:醫學版,2021,30(10):107-109.
[7]張慧秋,劉麗,劉玲,等.嚴重多發傷患者外周血Th1/Th2細胞因子水平變化及其對醫院感染的預測價值分析[J].中國感染與化療雜志,2022,22(4):418-424.
[8]中華醫學會呼吸病學分會呼吸危重癥醫學學組,中國醫師協會呼吸醫師分會危重癥醫學工作委員會.成人經鼻高流量濕化氧療臨床規范應用專家共識[J].中華結核和呼吸雜志,2019,42(2):83-91.
[9]張欣欣,羅源,楊慶斌,等.纖維支氣管鏡吸痰聯合肺泡灌洗對重癥肺炎并發呼吸衰竭患者療效、CPIS評分及血清炎性指標水平的影響[J].山東醫藥,2022,62(4):86-88.
[10]石丹英,張紅英.加溫濕化高流量鼻導管氧療與nCPAP在小兒重癥肺炎呼吸衰竭輔助治療中的應用對比觀察[J].山東醫藥,2021,61(18):69-71.
[11]李洋,劉雷,李闊,等.撤機后序貫經鼻高流量濕化氧療對肺癌根治術后呼吸衰竭患者的影響[J].中國現代醫學雜志,2022,32(5):7-12.
[12] DING L,WANG L,MA W,et al.Efficacy and safety of early prone positioning combined with HFNC or NIV in moderate to severe ARDS: a multi-center prospective cohort study[J].Crit Care,2020,24(1):28.
[13]方國強,萬秋風,田雅潔,等.AECOPD致嚴重呼吸衰竭患者早期拔管后序貫經鼻高流量濕化氧療與無創正壓通氣的優劣比較[J].中華危重病急救醫學,2021,33(10):1215-1220.
[14]程春生,李綱.纖維支氣管鏡肺泡灌洗對重癥肺炎伴呼吸衰竭患者炎性反應介質因子的影響[J].解放軍醫藥雜志, 2022, 34(1):656-658.
[15] JANG D I,LEE A H,SHIN H Y,et al.The role of tumor necrosis factor alpha (TNF-α) in autoimmune disease and current TNF-α inhibitors in therapeutics[J].Int J Mol Sci,2021,22(5):2719.
[16]馬青松,趙芝煥,馬麗容,等.AECOPD患者誘導痰和血清中TNF-α、sTNFR-55、sTNFR-75表達水平及其臨床意義[J].昆明醫科大學學報,2023,44(1):41-46.
[17]馬祥兵,龍超,郭健.老年COPD合并RF患者血清CysC、IL-6、ACTA水平變化及與病情急性發作和預后的相關性[J].分子診斷與治療雜志,2023,15(3):531-535.
[18] CHOY E H,DE BENEDETTI F,TAKEUCHI T,et al.
Translating IL-6 biology into effective treatments[J].Nat Rev Rheumatol,2020,16(6):335-345.
[19]李天星.現代臨床醫學免疫學檢驗技術[M].北京:軍事醫學科學出版社,2014:324.
[20] HIRANO T.IL-6 in inflammation, autoimmunity and cancer[J].Int Immunol,2021 ,33(3):127-148.
(收稿日期:2024-01-03) (本文編輯:陳韻)

