改良體位聯合精細化管理配合主動風險防范模式在高血壓患者消化內鏡檢查中的應用研究
【摘要】 目的 探討改良體位聯合精細化管理配合主動風險防范模式在高血壓患者消化內鏡檢查中的應用效果。方法 選取2021年9月—2022年9月于廈門大學附屬第一醫院行消化內鏡檢查的94例高血壓患者,采用隨機數字表法分為對照組和觀察組,各47例。對照組采用側臥位姿勢配合主動風險防范模式進行護理,觀察組采用改良體位聯合精細化管理配合主動風險防范模式進行護理,比較2組患者的血壓、心率、心理狀況、不適癥狀和對護理的滿意度。結果 觀察組血壓、心率、焦慮評分、抑郁評分和消化內鏡檢查過程中不適癥狀率均低于對照組(P<0.05);觀察組對消化內鏡檢查的滿意度高于對照組(P<0.05)。結論 采取改良體位聯合精細化管理配合主動風險防范模式進行護理,有助于減小高血壓患者的血壓波動,緩解患者的不適感和不良情緒,提高患者的依從性和滿意度,有助于保持和諧的護患關系。
【關鍵詞】 高血壓;內窺鏡檢查;消化系統;改良體位;主動風險防范模式
文章編號:1672-1721(2024)30-0119-04 文獻標志碼:A 中國圖書分類號:R473.5
消化內鏡檢查被廣泛用于消化道檢查中,主要是通過內鏡成像技術對患者消化系統內部的病變、病變程度、位置等進行診斷,具有較高的安全性、準確性和便捷性等[1]。但在進行消化內鏡檢查時,患者可能會出現惡心、血壓升高等生理不適反應,同時還會出現緊張、恐懼等情緒,而這些情緒可能會加劇患者的心理不適感,影響患者的配合度,進一步加大檢查難度[2]。對于存在高血壓病史的患者,焦慮、恐懼等情緒會使得患者交感神經興奮,體內的兒茶酚胺、皮質醇等過量分泌,導致患者血壓進一步升高并干擾血流動力學的穩定性,出現心率加速和呼吸急促等癥狀,從而增加消化內鏡檢查的危險性[3-4]。有研究表明,合適的體位和精細化管理有助于減輕消化內鏡檢查患者的不適反應[5]。基于此,本研究通過對改良體位聯合精細化護理配合主動風險防范模式在高血壓患者行消化內鏡檢查時血壓波動、不適癥狀、心理情況和滿意度影響的闡述,以期輔助臨床高血壓患者完成消化內鏡檢查工作,報告如下。
1 資料與方法
1.1 一般資料
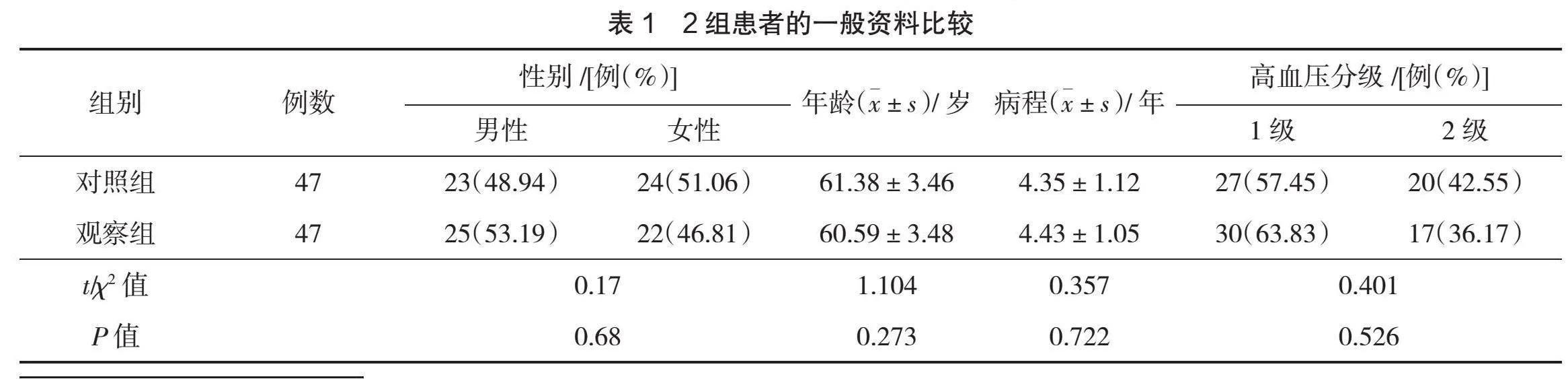
選取2021年9月—2022年9月在廈門大學附屬第一醫院門診接受消化內鏡檢查的94例高血壓患者為研究對象,隨機分成對照組和觀察組,各47例。2組患者的一般資料比較,差異無統計學意義(P>0.05),具可比性,見表1。本研究經醫院醫學倫理委員會審批,患者及其家屬知情并簽署知情同意書。
納入標準:<70歲;首次接受消化內鏡檢查;滿足消化內鏡檢查指征與適應證[6];存在1級—2級高血壓病史,并采取藥物治療。
排除條件:患有心律失常、心絞痛;口腔畸形;存在溝通障礙;具有麻醉禁忌證。
1.2 方法
1.2.1 對照組護理方法
對照組采用側臥位姿勢配合主動風險防范模式護理。檢查前,給予患者常規健康宣教,患者進入檢查室后,指導患者呈側臥位,協助患者頭部后仰,并放置雙側上肢于兩側,稍微屈膝;同時采用監護儀檢測患者的血壓和心電圖。主動風險防范模式為,在消化內鏡檢查整個過程中,采用監護儀監測患者的血壓和心電圖,密切關注患者面色、意識、生命體征的改變,并保持口腔、鼻腔清潔,如果發生異常,應立即告知內鏡操作醫師并協助處理。此外,注意醫院環境、設備方面的風險因素,比如消除就診環境可能出現的安全隱患,保證地面干燥,水池旁增設防滑墊,防止患者滑倒;保證呼吸機、除顫儀等搶救設備處于應急狀態。
1.2.2 觀察組護理方法
觀察組采用改良體位聯合精細化護理配合主動風險防范模式護理。
精細化護理。(1)檢查前。于檢查前耐心詢問患者的所有癥狀,排除是否存在禁忌證。檢查前8 h禁食禁水,檢查前10 min可遵醫囑給予減少胃腸道蠕動的藥物。健康宣教,即護理人員在檢查前告知患者消化內鏡檢查的過程和配合要點,給患者示范并指導正確吞咽動作。心理疏導,即在進行消化內鏡檢查之前,護理人員針對性地與患者進行溝通,了解患者具體的生理、心理情況,并給予解決建議,以增強患者的信心。護理人員還要耐心、仔細地闡述檢查過程中的注意事項,告知檢查的必要性,并及時糾正患者的錯誤認知。(2)檢查中。檢查過程中護理人員應陪同患者,并耐心指導患者進行吞咽動作,協助成功完成檢查,記錄病灶大小。如果患者出現不適反應(比如惡心、嘔吐),要及時給予安慰和鼓勵,確保患者能夠堅持完成檢查。創面出血量大的患者要配合醫生進行創面沖洗和止血。(3)內鏡檢查結束后要點。消化內鏡檢查結束后,護理人員需肯定患者的表現與配合,表揚患者在檢查時表現好的方面,同時告知患者檢查后可能出現的胃腸道不適癥狀,并結合患者自身危險因素預防性給予止疼、止血、抑酸藥物,并觀察用藥后的反應。密切觀察患者的生命體征變化,警惕穿孔、發熱等情況發生。完成檢查后的第1天,電話隨訪,了解患者的基本情況,并告知患者應繼續保持清淡、易消化飲食,鼓勵患者多飲用溫水。(4)并發癥預防與處理。對于發熱患者,給予物理或藥物降溫,詢問患者有無胸痛、胸悶等癥狀。出現上述癥狀時予以止痛干預,但檢查后2 d癥狀仍無好轉甚至轉變為腹痛、高熱的患者,則需考慮消化道穿孔,立即協助患者入院檢查治療。
改良體位。指導患者雙肩略向前傾斜,左腿垂直,同時右腿屈曲,使軀干與右大腿呈80°,并用右前腳掌勾住左小腿,呈左側臥位。此外,護理人員需指導患者左上肢肘部彎曲,不高于右手腋下,右上肢自然平放于骼部。同時幫患者松開衣領和腰帶,注意使用軟枕墊起頭部,但不易過高。
1.3 觀察指標
(1)血壓和心率指標。記錄比較2組患者檢查前、檢查中和檢查后的收縮壓、舒張壓、心率。(2)不適癥狀。記錄患者在消化內鏡檢查中的各種不適反應,比如惡心、嘔吐、呼吸道誤吸和躁動等。(3)心理狀態。護理前后,采用漢密爾頓焦慮量表[7]評估患者的焦慮程度,評分≤7分表示無焦慮,8~14分表示可能焦慮,15~21分表示焦慮,22~29分表示明顯焦慮,>29分為嚴重焦慮。采用漢密爾頓抑郁量表[8]評估患者的抑郁狀態,評分≤7分表示正常,8~17分為可能有抑郁癥狀,18~24分為肯定有抑郁癥狀,>24分表示嚴重抑郁。(4)滿意度評估。通過滿意度調查表進行統計分析,從檢驗室環境、技術水平、服務態度、健康教育4個方面評定,分為非常滿意、滿意、一般、不滿意,分別以91~100分、81~90分、60~80分、<60分統計。總滿意度=(非常滿意例數+滿意例數)/總例數×100%。
1.4 統計學方法
采用SPSS 18.0統計學軟件分析數據,計量資料以x±s表示,組間比較行獨立樣本t檢驗,組內比較行配對樣本t檢驗;計數資料以百分比表示,行χ2檢驗;P<0.05為差異有統計學意義。
2 結果
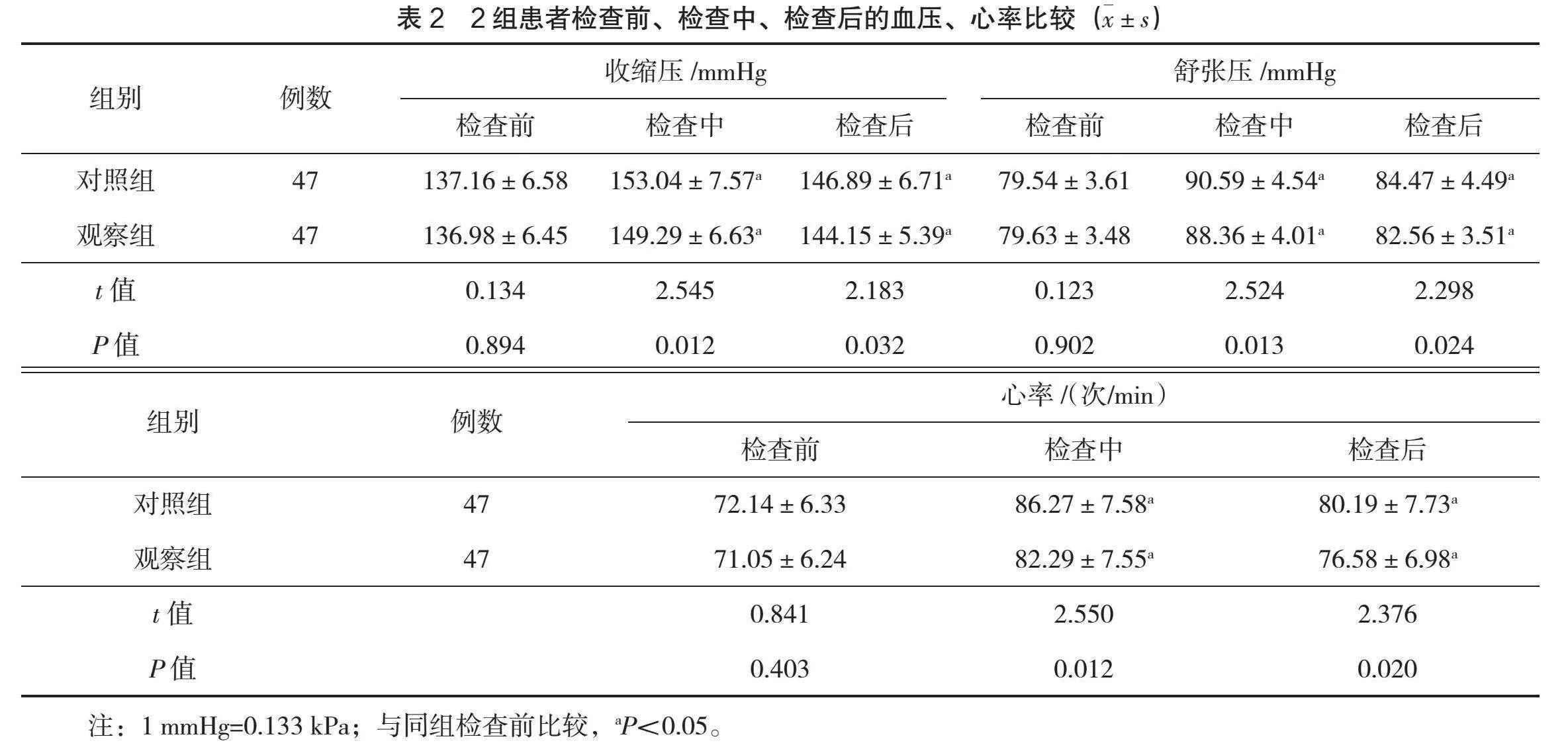
2.1 血壓、心率比較
本研究中,患者均未出現重大風險事件。檢查前,2組患者的收縮壓、舒張壓和心率比較,差異無統計學意義(P>0.05);檢查中、檢查后,2組患者的收縮壓、舒張壓、心率均明顯升高,且觀察組的指標水平明顯低于對照組(P<0.05),見表2。
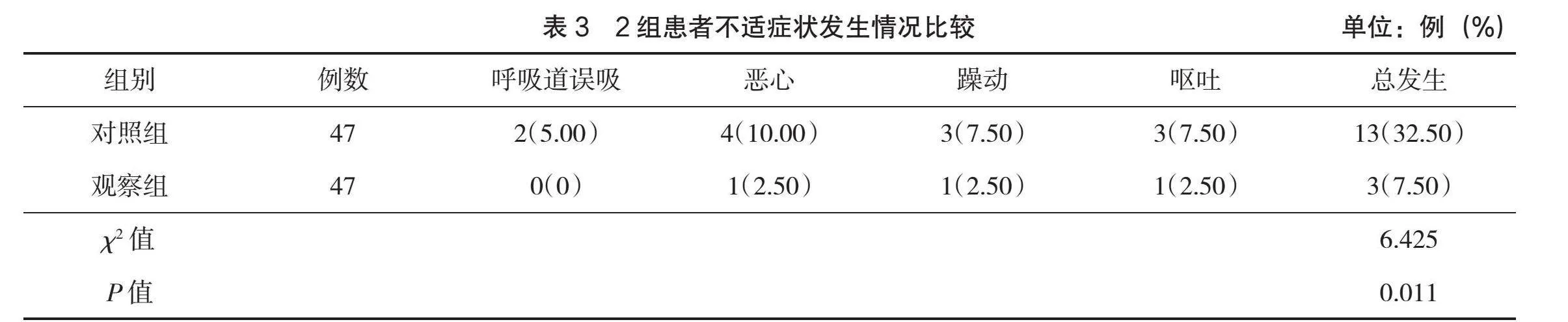
2.2 不適癥狀發生情況比較
觀察組不適癥狀發生率低于對照組(P<0.05),見表3。
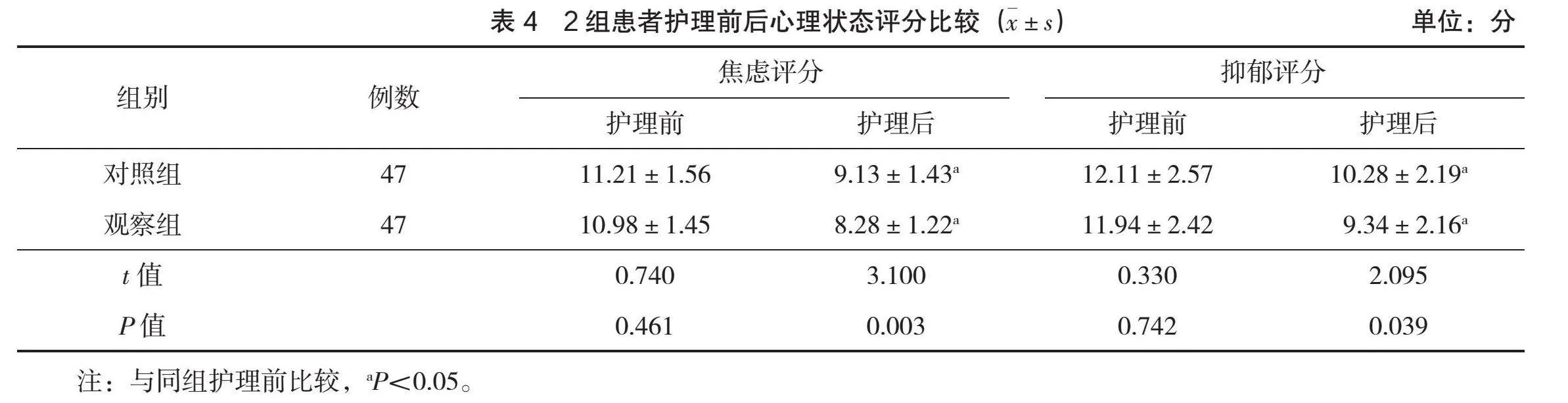
2.3 心理狀態評分比較
護理前,2組患者的焦慮評分和抑郁評分比較,差異無統計學意義(P>0.05);護理后,2組患者的焦慮評分和抑郁評分明顯降低,且觀察組的焦慮評分、抑郁評分明顯低于對照組(P<0.05),見表4。
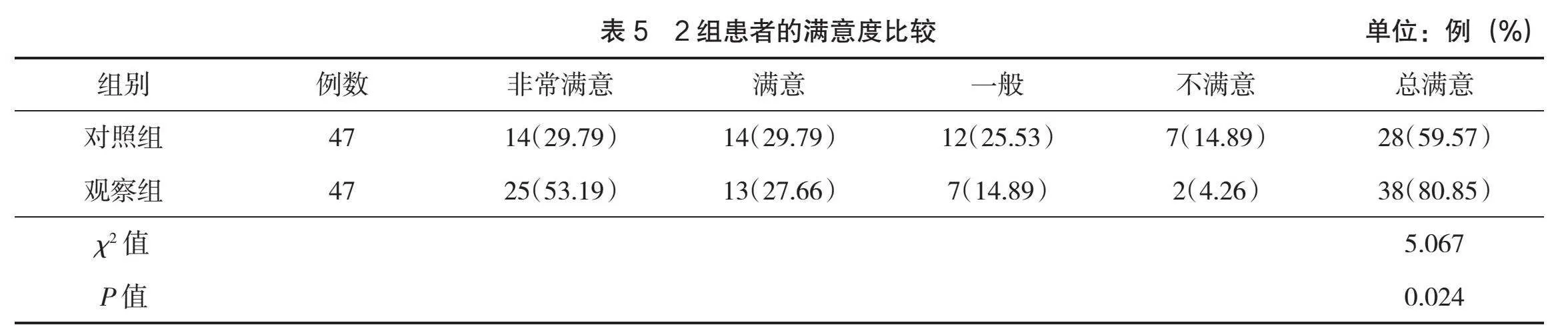
2.4 患者滿意度比較
經比較,觀察組的滿意度明顯高于對照組(P<0.05),見表5。
3 討論
消化內鏡檢查具有侵入性,對高血壓患者而言,可能會增加患者的心理壓力,引起害怕、焦慮等情緒,影響內鏡檢查工作的順暢進行[9]。因此,在護理工作中需更加注重細節和精度,以促進內鏡檢查的順利完成。
本研究結果顯示,行消化內鏡檢查中、檢查后,觀察組的血壓、心率均顯著低于對照組(P<0.05)。這表明,改良體位聯合精細化管理配合主動風險防范模式,可以有效緩解高血壓患者的血壓和心率波動。究其原因,可能是改良體位使患者雙肩略向前傾斜,增加了患者的舒適度,減小了患者血流在消化道內的壓力。左腿垂直下垂,可以緩解下肢血流不暢的情況,同時右腿呈屈曲姿勢,以減小下肢靜脈回流量。軀干與右腿呈80°可以提高患者的舒適度,減輕心臟負擔[10]。
本研究結果顯示,相較對照組而言,觀察組不適癥狀發生率更低(P<0.05)。分析原因,可能是采用改良的體位護理指導患者呈左側臥位,可以減少胃液反流,防止誤吸,減輕患者的嘔吐感;同時,改良體位可以緩解患者身體肌肉緊張的情況,消除患者的緊張情緒,從而減少呼吸道誤吸和躁動等癥狀的發生[11]。此外,研究顯示,面對內鏡檢查時,患者可能會對疼痛和不良反應感到害怕,從而產生強烈的心理抗拒,這種心理抗拒會導致患者產生過度應激反應,干擾患者的神經系統,使身體出現不適癥狀[12]。精細化護理中的健康宣教和心理疏導護理可提高患者對消化內鏡檢查的認知,減輕擔心和焦慮情緒,讓患者更好地面對檢查中可能出現的情況,幫助提升心理承受力,緩解緊張情緒,減小應激反應,從而減少不適癥狀。向患者闡述消化內鏡檢查中的要點,護理人員在檢查過程中指導患者進行吞咽、呼吸等基本動作,減少患者的不適癥狀。
此外,觀察組的不良情緒評分低于對照組,且患者滿意度明顯提升(P<0.05)。究其原因,可能是改良體位使得患者在消化內鏡檢查時相較常規護理舒適度增加;同時護理人員在整個檢查過程中通過與患者的充分交流,對患者進行安慰和鼓勵等,減輕了患者的心理壓力,緩解了患者的焦慮、抑郁情緒。在消化內鏡檢查過程中,由于健康宣教、心理疏導,患者對消化內鏡的認知提升,焦慮感和恐懼感減輕,能夠保持冷靜,提高了患者的依從性和配合度,進而提高了患者的滿意度。
綜上所述,在操作過程中,改良體位聯合精細化護理配合主動風險防范模式,可以有效減小高血壓患者在行消化道內鏡檢查時的風險,減少血壓、心率波動,不良心理情緒,不適應癥狀,提高患者的滿意度。
參考文獻
[1] MARYA N B,MUTHUSAMY R V.Methods for endoscope reprocessing[J].Gastrointest Endosc Clin N Am,2020,30(4):665-675.
[2] 張婷婷,黨欣欣.心理干預聯合細節護理在消化內鏡檢查患者中的應用[J].護理實踐與研究,2022,19(7):1071-1073.
[3] 趙咪,張竹青.瑞芬太尼聯合小劑量丙泊酚對行胃腸鏡檢查的老年高血壓患者鎮痛、血壓控制及安全性影響[J].醫學臨床研究,2021,38(8):1261-1263.
[4] 張曉,陰瑞,馬運玲.老年高血壓患者鼻胃鏡普痛胃鏡與無痛胃鏡檢查的臨床對照及護理[J].中國藥物與臨床,2019,19(9):1563-1565.
[5] 毛紅玲,吳楊玲,魏小飛,等.體位護理聯合心理干預對無痛胃腸鏡檢查患者生命體征及心理狀態的影響[J].實用醫院臨床雜志,2020,17(5):193-195.
[6] 汪嶸,陳星,原麗莉.內鏡下治療早期食管癌及其適應證的探討[J].中華消化內鏡雜志,2007,24(3):187-189.
[7] 鄭宇,張學軍,石寶琪,等.高齡晚期胃癌患者不同姑息性介入治療前后生活質量及焦慮狀態的臨床觀察[J].介入放射學雜志,2020,29(2):149-153.
[8] 胡雪萍,周媛婷,單廷.ERAS理念下的胃癌圍術期前移護理模式對臨床指標、負性情緒及并發癥的影響[J].國際護理學雜志,2019,38(6):820-824.
[9] WANG Y L,ZHANG H W,LIN F.Computed tomography combined with gastroscopy for assessment of pancreatic segmental portal hypertension[J].World J Clin Cases,2022,10(24):8568-8577.
[10] 錢秋萍,朱明花,張晶.改良體位聯合精細化護理對胃鏡檢查患者配合度、心理狀態及不適癥狀的影響[J].護理實踐與研究,2022,19(18):2812-2816.
[11] 余雅靖,涂玲,宋軍,等.磁控膠囊內鏡檢查中不同體位對食管觀察效果的比較[J].臨床消化病雜志,2022,34(5):325-328.
[12] 周劍金.健康信念干預與情緒引導護理配合對消化內鏡檢查患者不適度與配合度的影響研究[J].山西醫藥雜志,2022,51(7):821-823.
(編輯:許 琪)

