基于PCNE分類系統的兒科前置審核醫囑分析


關鍵詞PCNE分類系統;藥物相關問題;醫囑;兒科;前置審核
藥物相關問題(drug-relatedproblems,DRPs)是指用藥過程中出現的任何可能會干擾實現預期治療結果的情況或事件[1]。DRPs可能會導致患者治療效果不佳、治療時間延長、住院率升高甚至死亡,從而增加患者的治療成本,影響其生活質量[2―3]。DRPs在臨床治療過程中十分常見,可發生于不同病種、不同年齡段人群,已日益受到藥學工作者的重視[4―7]。兒童由于其生理特點導致藥品吸收、分布、代謝等與成人不同,其DRPs的發生率明顯高于成人[7],這主要與藥品選擇、用法用量等密切相關[4]。
歐洲藥學監護聯盟(PharmaceuticalCareNetworkEurope,PCNE)分類系統是藥物治療管理者識別和應對DRPs的重要標準工具之一[8]。該分類系統可用于了解DRPs的性質、發生原因、處理結果,還可用于評價藥師的藥學服務能力,已逐步在臨床藥學中推廣使用,是一種藥物治療管理中識別和應對DRPs的簡單易行的工具[4]。國內外已有使用PCNE分類系統進行DRPs分類研究的相關報道[4,9―11],但研究對象主要為成人,兒童的研究相對較少,且基于PCNE分類系統的前置審核醫囑分析也罕見報道。本研究通過收集上海交通大學醫學院附屬上海兒童醫學中心(以下簡稱“我院”)2022年7月至2023年6月的門診前置審核醫囑數據,采用PCNE分類系統,分析兒科醫囑DRPs,了解兒童用藥現狀和存在的問題,以期為改進前置審核系統、減少用藥錯誤的發生提供參考依據,從而保障兒童安全、有效地用藥。
1 資料與方法
1.1 前置審核系統基本情況
1.1.1 前置審核系統點評依據
參考藥品說明書、《國家處方集》與《臨床用藥須知》、Pediatricamp;NeonatalDosageHandbook、美康藥品數據庫、臨床指南、專家共識、UpToDate知識庫及其他循證級別較高的文獻資料等進行醫囑點評。
1.1.2 DRPs醫囑定義
前置審核系統對臨床醫生開具的醫囑進行不同程度的監管和指導,分為監測、提醒、警告和攔截4個級別。本研究將存在超用法用量、配伍禁忌等情況的醫囑判定為DRPs醫囑,包括:(1)警告級別——此級別DRPs醫囑的藥品用量超出了藥品說明書和用藥指南等推薦劑量范圍。此種情況下系統會要求在線藥師參與醫囑審核,臨床醫生通過評估藥師的審核意見來決定是否修改醫囑,或者通過雙簽名的方式強制執行原醫囑。(2)攔截級別——該級別DRPs醫囑的藥品存在用法不當或配伍禁忌的情況,系統不允許保存攔截級別的DRPs醫囑以避免對患者造成危害。臨床醫生需要根據系統的攔截提示來修改醫囑,以確保藥品的安全使用。
1.2 數據來源
回顧性收集2022年7月至2023年6月我院前置審核系統中的門診前置審核醫囑數據,匯總和分析臨床醫生開具的DRPs醫囑。相關指標的計算公式如下:某年齡段的DRPs醫囑占比(%)=該年齡段發生DRPs醫囑條數/全院DRPs醫囑總條數×100%;某科室的DRPs醫囑占比(%)=該科室發生DRPs的醫囑條數/全院DRPs醫囑總條數×100%;某科室的DRPs醫囑發生率(%)=該科室發生DRPs的醫囑條數/該科室醫囑總條數×100%。本研究經本院倫理委員會審核通過(編號SCMCIRB-K2024147-1)。
1.3 DRPs醫囑納入與排除標準
DRPs醫囑的納入標準為:(1)警告級別和攔截級別DRPs醫囑;(2)患者年齡為0~18歲。DRPs醫囑的排除標準為:(1)重復醫囑;(2)前置審核系統測試用醫囑;(3)因流感病毒而備藥的醫囑。
1.4 DRPs醫囑分析
本研究采用PCNE分類系統(V9.1版)對前置審核醫囑中發現的DRPs進行分析、分類[12]。該分類系統可以判斷DRPs是否屬于藥物治療過程中的有效性、安全性或其他問題,然后對問題的產生原因、介入情況、介入被接受情況和問題解決情況進行分析。由于本研究收集的是通過前置審核系統審核的醫囑,對不合理醫囑已經進行了干預,處于介入狀態,因此主要采用PCNE分類系統對DRPs醫囑產生的問題類型、問題的產生原因、介入被接受情況3個部分內容進行分析。
1.5 統計學方法
采用SPSS25.0進行數據分析,計數資料以例數和率/百分比表示,采用χ2檢驗,檢驗水準α=0.05。采用Excel進行帕累托分析,明確發生DRPs的主要藥品種類。
2 結果
2.1 DRPs醫囑基本資料
本研究共計分析門診前置審核醫囑2558498條,涉及患者944809例次,根據納排標準,共納入DRPs醫囑66017條,涉及患者41165例次。其中≤5歲患兒的DRPs醫囑條數占比最高(58.25%),其次為6~12歲患兒(33.52%)。在≤5歲、6~12歲、≥13歲這3個年齡段患兒的人均DRPs醫囑條數分別為0.07、0.06、0.09條,差異有統計學意義(χ2=969.71,P<0.05)。
2.2 DRPs醫囑的科室及藥品種類分布
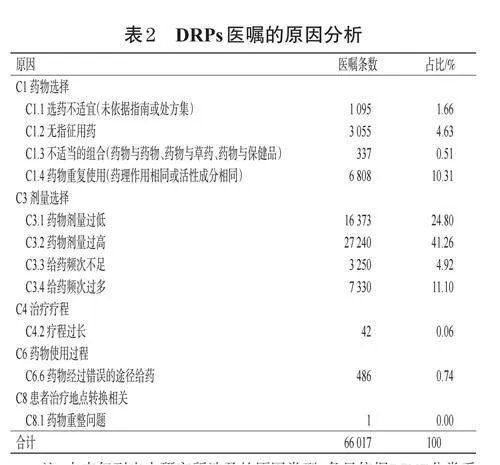
DRPs醫囑科室分布以兒內科占比最高(71.41%),其次為耳鼻喉科和血液專科,分別為4.58%和3.66%;DRPs醫囑發生率最高的科室為胸外科(9.73%),其次為兒保科和兒外科(5.17%和5.06%)。詳見圖1。
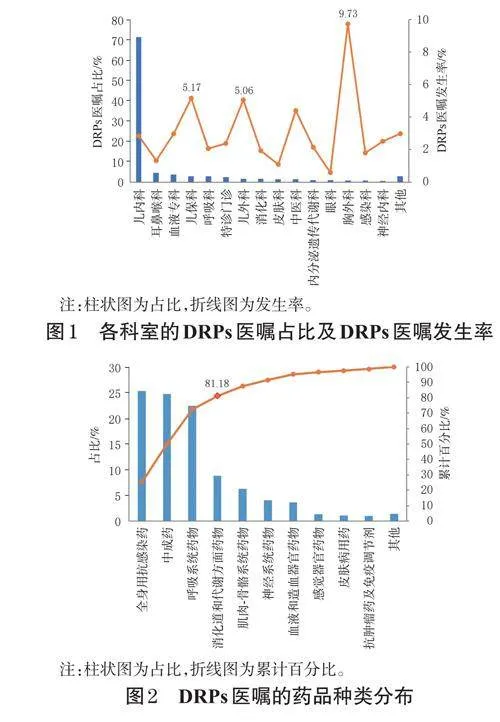
帕累托分析結果顯示,發生DRPs醫囑的藥品種類主要為全身用抗感染藥(25.26%)、中成藥(24.74%)、呼吸系統藥物(22.38%)、消化道和代謝方面藥物(8.8%)。詳見圖2。
2.3 DRPs醫囑的問題類型
DRPs醫囑中問題類型占比最高為治療安全性問題(64.86%),其次為治療有效性問題(30.06%)。治療有效性中又以治療效果不佳為主要問題亞型,占總DRPs醫囑的29.78%。詳見表1。
2.4 DRPs醫囑的發生原因分析
本研究DRPs醫囑的發生原因主要為劑量選擇(82.09%),其次為藥物選擇(17.11%)。劑量選擇中以藥物劑量過高(41.26%)為主要的原因亞型,其次為藥物劑量過低(24.80%)和藥物頻次過多(11.10%)。詳見表2。
2.5 DRPs醫囑的介入接受情況
通過前置審核系統反饋的介入方案92.13%都能夠被臨床醫生接受并被完全執行,介入未被接受的DRPs醫囑僅占6.08%。有860條醫囑未提出介入方案,主要原因為經過審方藥師人工復核后認為臨床可以正常使用。詳見表3。
3 討論
隨著藥事管理改革的不斷深化,醫院藥師的藥學服務能力需要與時俱進,不斷守正創新,提供優質藥學服務。前置審核系統能夠將醫囑審核環節前移,通過設定醫囑審核規則,采用“系統審核+人工審核”的雙重審方模式,能夠實時、高效、全樣本審核醫囑,是促進藥學服務高質量發展的一種新型醫囑審核模式[13―15]。通過PCNE分類系統,對我院門診前置審核系統發現的DRPs醫囑進行歸納分析,能夠匯總臨床醫生的不合理用藥習慣,同時優化醫院的前置審核系統,提高醫囑審核質量,保障兒童的合理用藥,實現藥師的價值。
3.1 DRPs醫囑患者群體分析
本研究發現,嬰幼兒(≤5歲)患者的DRPs醫囑占比最高(58.25%),這與國內外兒科門診處方的研究結果一致[4,16]。嬰幼兒的免疫功能尚不健全,極易受各種病毒、細菌侵入導致呼吸道感染,如流感病毒、呼吸道合胞病毒、肺炎支原體等[17],因此兒童專科類醫院門診≤5歲患兒占比最高。由于嬰幼兒的身體器官尚未發育完全,藥物的吸收、分布、代謝和排泄過程與成年人有顯著差異,為降低藥品不良反應發生風險,嬰幼兒用藥應嚴格根據患兒年齡、身高、體重等進行個體化給藥[16]。
3.2 DRPs醫囑科室及藥品種類分布情況分析
本研究DRPs醫囑占比最高的科室為兒內科(71.41%),這與醫囑收集期間流感病毒、呼吸道合胞病毒、肺炎支原體等流行有關。對已有的DRPs醫囑臨床診斷進行分析后可知,上呼吸道感染、支氣管炎、肺炎等是常見的診斷。通過DRPs醫囑藥品種類分析也可知,全身用抗感染藥、中成藥、呼吸系統藥物、消化道和代謝方面藥物占據了DRPs醫囑的80%左右,這與流行性疾病治療的藥物選擇密切相關。DRPs醫囑發生率最高的科室為胸外科(9.73%);進一步分析可知,該科室DRPs醫囑問題類型及發生原因主要為“治療有效性”和“劑量選擇”,比如該科室常用的藥物阿司匹林腸溶片單次給藥劑量偏低,輔酶Q10膠囊和果糖二磷酸鈉口服溶液的給藥頻次不適宜等。
3.3 DRPs醫囑中治療安全性問題分析
本研究的DRPs醫囑問題類型主要為治療安全性問題(64.86%),瑞典一項利用臨床決策系統開展的關于兒科前置審核醫囑DRPs的研究也得到了類似的結果[2]。但成人DRPs的相關研究表明,治療有效性為主要的問題類型[18],主要原因包括藥物治療過程不完整、劑量過低等。本研究治療安全性的主要原因為藥物劑量過高、給藥頻次過多、藥物重復使用。通過分析具體原因可知,藥物劑量過高主要由單次給藥劑量超限、藥品日劑量超限等引起,比如兒童使用抗菌藥物一般需按體重進行換算,若給予整片(粒)藥品,容易導致用藥劑量偏大;止咳平喘、抗過敏類藥物一般按照年齡段劃分用藥劑量,若臨床醫生對藥品用量不熟悉,也容易導致用藥錯誤。給藥頻次過多主要是由給藥頻次不當所致,例如由于2023年初甲型流感病毒流行,奧司他韋的使用十分頻繁,但很多臨床醫生開具的奧司他韋醫囑給藥頻次為每日3次,經系統攔截提醒后,臨床醫生改為每日2次。藥物重復使用主要存在于中成藥,由于中成藥的組成成分較為復雜,兩種中成藥極易含有重復成分,因此一張處方開具2種及以上中成藥很可能存在重復用藥的情況[19]。今后應根據中成藥適應證、中西藥配伍禁忌、醫保合規性等要求進一步完善前置審核系統[19],促進兒科中成藥的合理使用。
3.4 DRPs醫囑介入接受情況分析
本研究結果顯示,通過前置審核系統與人工介入,臨床醫生對DRPs醫囑具有較高的介入接受度,但仍有6.08%的介入未被接受。分析后可知,臨床醫生拒絕介入方案的原因主要為藥品說明書和權威指南未推薦兒童用法用量,而臨床醫生根據臨床實際情況給予患兒個體化用藥方案。比如對于兒童耐藥肺炎支原體肺炎,臨床醫生使用了氟喹諾酮類進行治療,而氟喹諾酮類說明書提示18歲以下兒童禁用,因此審核系統進行了醫囑攔截;又如臨床醫生經常開具小劑量紅霉素處方,利用的是大環內酯類藥物的抗炎作用[20],而審核系統因為沒有更新規則進行了醫囑攔截。因此,為了提供更優質的藥學服務,審方藥師應定期與臨床醫生溝通特殊的用藥方案,并及時在前置審核系統更新審核規則[14],提高介入方案被接受度。
3.5 本研究的不足與改進
由于我院住院患兒前置審核醫囑數據尚未健全,因此本研究只采用了門診前置審核醫囑數據,后續將進一步納入住院醫囑進行分析,實現醫囑全覆蓋。此外,DRPs醫囑會造成患者的治療成本增加[16],但本研究主要關注的是藥物的安全性和有效性問題,尚未進行經濟性分析,后續將納入經濟學指標進行藥物經濟學分析,進一步體現藥師的工作價值。
綜上所述,使用PCNE分類系統,能夠有效分析前置審核系統識別的DRPs醫囑;藥師應重點關注≤5歲兒童的用藥情況,及時更新和制定個性化的審核規則,滿足兒童臨床用藥的合理性需求。

