原發性干燥綜合征合并甲狀腺疾病的臨床研究
袁鳳易 徐 丹 洪小平 劉冬舟
【摘要】 目的 探討原發性干燥綜合征合并甲狀腺疾病的發病率、臨床表現及自身抗體等情況。方法 分析56例原發性干燥綜合征患者的臨床表現、甲狀腺功能,其中37例檢測了抗甲狀腺抗體。結果 18例(32.1%)患者有甲狀腺功能異常。其中10例為原發性甲狀腺功能減退癥,6例為亞臨床甲狀腺功能減退癥,2例表現為甲狀腺功能亢進。PSS合并甲狀腺功能異常患者與PSS甲狀腺功能正常患者相比臨床表現差異無統計學意義(P>0.05),但前者紅細胞沉降率升高、免疫球蛋白G升高明顯(P<0.05)。37例患者行抗甲狀腺球蛋白抗體(TGAb)、抗甲狀腺微粒體抗體(TMAb)檢查,分別有10例(27.0%)、13例(35.1%)陽性。兩組患者相比TGAb、TMAb陽性率差異有統計學意義(P<0.05)。結論 原發性干燥綜合征與甲狀腺疾病常同時存在,臨床上應給予重視。
【關鍵詞】原發性干燥綜合征;甲狀腺疾病
原發性干燥綜合征(primary sj塯rens syndrome,PSS)是一種主要累及外分泌腺體的慢性炎癥性自身免疫病,臨床除有唾液腺和淚腺等外分泌腺受損功能下降而出現口干、眼干外,尚可合并甲狀腺疾病。同時,甲狀腺疾病特別是橋本氏病、Graves病等自身免疫性甲狀腺疾病常伴發其他自身免疫病,以干燥綜合征最為常見。本文檢測了56例PSS患者的甲狀腺功能,現報告如下。
1 資料和方法
1.1 研究對象 2000年1月至2007年12月本院風濕免疫科門診及住院的PSS患者共112例,均符合Fox診斷標準。其中56例檢查甲狀腺功能,37例檢查抗甲狀腺抗體。56例患者中,男2例,女54例,年齡25~75歲,平均(41.3±15.1歲。病程2個月~18年,平均(5.3±5.1)年。
1.2 臨床資料及檢查方法 記錄患者性別、年齡、病程、臨床表現等,檢測血常規、尿常規、肝腎功能、紅細胞沉降率(erythrocyte sedimentation rate,ESR)、C反應蛋白(C reactive protein,CRP)、免疫球蛋白(immune globulin,Ig)及補體(C3、C4)等。甲狀腺功能檢測包括血清游離三碘甲狀腺原氨酸(FT3)、血清游離甲狀腺素(FT4)、促甲狀腺激素(thyrotropic-stimulating hormone,TSH);甲狀腺抗體包括抗甲狀腺球蛋白抗體(antithyroglobulin antibody,TGAb)、抗甲狀腺微粒體抗體(thyroid microsomal antibody,TMAb),檢測方法均為放射免疫分析法。抗核抗體(antinuclear antibody,ANA)采用間接免疫熒光法檢測。抗SSA、抗SSB采用免疫印跡法檢測。部分患者行甲狀腺B超檢查。各檢測值參考同期的正常值。
1.3 統計學方法 用SPSS 12.0統計軟件進行統計學處理,計量資料以(x±s)表示,計數資料以例數及百分數表示。組間計量資料的比較采用成組t檢驗,率的比較用χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 甲狀腺功能情況 56例PSS患者中,18例(32.1%)患者有甲狀腺功能異常,38例(67.9%)甲狀腺功能正常。18例甲狀腺功能異常患者中,10例FT3和/或FT4降低伴TSH升高,6例FT3、FT4正常而單純TSH升高,2例FT3、FT4均升高伴TSH降低。
2.2 臨床表現與輔助檢查 在18例甲狀腺功能異常患者中,10例FT3和/FT4降低者,出現不同程度的畏寒、懶言、嗜睡、腹脹等表現,診斷為原發性甲狀腺功能減退癥,6例FT3、FT4正常而單純TSH升高診斷為亞臨床甲狀腺功能減退癥。2例FT3和/或FT4升高伴TSH降低的患者有不同程度的多汗、怕熱、心悸、氣短及甲狀腺Ⅰ~Ⅱ度腫大,表現為甲狀腺功能亢進。2例TFT3、FT4降低伴TSH升高的患者經臨床及甲狀腺穿刺病理診斷為橋本氏病。18例患者中有甲狀腺腫大者8例,經B超證實甲狀腺小于正常2例。38例甲狀腺功能正常患者中有單純性甲狀腺腫大5例。經統計學分析,18例PSS合并甲狀腺功能異常患者與PSS甲狀腺功能正常患者相比口干、眼干、關節疼痛、發熱、齲齒、腮腺腫大、肺間質病變及肝腎功能異常等差異無統計學意義(P>0.05),但甲狀腺功能異常組出現畏寒(33.3% vs 5.3%)、懶言(33.3% vs 10.5%)、嗜睡(27.8% vs 5.3%)、腹脹(38.9% vs 5.3%)等臨床表現的陽性率與甲狀腺功能正常組相比差異具有統計學意義(P<0.05)。
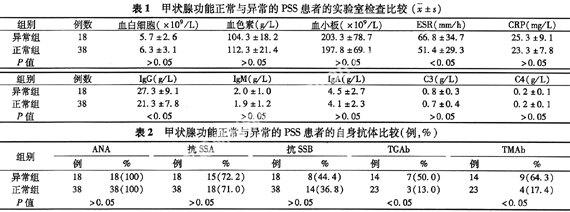
2.3 兩組實驗室檢查比較 PSS合并甲狀腺功能異常組ESR升高、免疫球蛋白G升高明顯,與甲狀腺功能正常組差異比較有顯著性意義(P<0.05),見表1。
2.4 兩組自身抗體比較 甲狀腺功能正常及異常的PSS患者ANA、抗SSA、抗SSB陽性率等方面相比差異無顯著性意義(P>0.05),共有37例患者行TGAb、TMAb檢查,分別有10例(27.0%)、13例(35.1%)陽性,甲狀腺功能異常組14例行TGAb、TMAb檢測,其中有6例TGAb陽性,8例TMAb陽性,而23例甲狀腺功能正常的PSS患者中僅有3例TGAb、4例TMAb陽性,兩組比較差異具有顯著性意義(P<0.05),見表2。
3 討論
已經發現,PSS患者中甲狀腺功能異常較為常見,且主要表現為自身免疫性甲狀腺疾病[1]。自身免疫性甲狀腺疾病一般包括常見的毒性彌漫性甲狀腺腫(Graves病),橋本氏甲狀腺炎等,橋本氏甲狀腺炎是導致原發性甲狀腺功能減退癥的最常見原因。早在1963年、1965年,Bloch KJ與Becker KL就分別報道了PSS合并自身免疫性甲狀腺疾病。隨著研究的不斷深入,國內外不斷報道PSS合并甲狀腺功能異常。研究發現,在自身免疫性甲狀腺疾病患者中,PSS的發病率是一般人群的10倍,在PSS患者中自身免疫性甲狀腺疾病的發病率是一般人群的9倍。PSS合并自身免疫性甲狀腺疾病主要是橋本氏甲狀腺炎,臨床主要表現為臨床或亞臨床型甲狀腺功能減退,血中出現甲狀腺抗體等。D Arbonneau F等[2]報道在PSS患者甲狀腺功能異常的病例為30%,而唐福林等[3]報道PSS合并甲狀腺功能異常者為36.6%,本組患者中有甲狀腺功能異常者為32.1%,與文獻報道相符。
自身免疫性甲狀腺疾病及PSS通常大多都有TGAb和TMAb水平升高。TGAb、TMAb與自身靶抗原結合,形成免疫復合物在甲狀腺中沉積,激活淋巴細胞,并浸潤甲狀腺,使其功能受損。抗體水平的升高在一些研究中得到了證實。Punzi等[4]研究了121例PSS、74例類風濕關節炎患者及404例正常對照組,發現PSS患者TGAb和TMAb均升高。Perez等[5]報道PSS患者中TGAb、TMAb的陽性率分別為18%和45%。而D Arbonneau F等[1]研究了137例PSS患者及120例正常對照組,發現PSS患者中有24例(17.5%)TGAb陽性及35例(25.5%)TMAb陽性,明顯高于正常對照組。本研究亦發現TGAb及TMAb的陽性率升高,在PSS患者中分別為27.0%及35.1%,TGAb與文獻報道相比陽性率稍高,這可能與臨床工作中檢測TGAb及TMAb的患者多為甲狀腺功能異常的患者所致。同時本研究還發現甲狀腺異常的患者較甲狀腺正常組的患者TGAb及TMAb陽性率升高更為明顯。
文獻報道[1]PSS患者中抗SSA陽性的一組患者伴隨甲狀腺疾病的發病率也高,從而提示抗SSA陽性的患者更要注意有無甲狀腺疾病,本研究未發現抗SSA與甲狀腺疾病的關系。本組患者中合并甲狀腺功能低下的PSS患者,ESR增快、IgG增高更為明顯,這與唐福林等[3]的發現是一致的。同時,本研究中甲狀腺功能異常與甲狀腺功能正常兩組患者相比口干、眼干、關節疼痛、發熱、齲齒、腮腺腫大、肺間質病變及肝腎功能異常等差異無統計學意義(P>0.05),但甲狀腺功能異常組出現畏寒(33.3% vs 5.3%)、懶言(33.3% vs 10.5%)、嗜睡(27.8% vs 5.3%)、腹脹(38.9% vs 5.3%)等臨床表現的陽性率與甲狀腺功能正常組相比差異具有統計學意義(P<0.05),因此提示在臨床工作中對于PSS患者中如果出現畏寒、懶言、腹脹等表現者要特別注意檢測甲狀腺功能。
自身免疫性甲狀腺疾病為器官特異性自身免疫性疾病,而PSS為組織特異性自身免疫性疾病,兩者在某些病理學、免疫遺傳學及血清學方面有許多相似之處。已公認為人類白細胞抗原(human leucocyte antigen,HLA)與PSS的易感性有關,而自身免疫性甲狀腺疾病患者的甲狀腺細胞中,多具有HLA-DR抗原,該抗原的表達可激活自身混合淋巴細胞反應,說明在基因水平上PSS與自身免疫性甲狀腺疾病有共同的發病基礎。Kohriyama等[6]還發現自身免疫性甲狀腺疾病和PSS的受累器官有相似的免疫病理學表現,甲狀腺和涎腺的上皮細胞都表現為活化的T淋巴細胞浸潤。并且這兩種疾病均為女性多見,說明性激素在這兩種疾病的發病因素中均起了重要的作用。因此有學者提出,橋本氏病是獨立的疾病還是PSS累及其他器官的一個表現。為了證實這個問題,Ichikawa Y等[7]比較了橋本氏病、PSS及其他自身免疫性疾病的特點,發現PSS與其他自身免疫性疾病累及甲狀腺時的臨床特征、免疫學指標與橋本氏病的特點相似,且橋本氏病存在TGAb和TMAb,治療上除針對PSS外,還需針對橋本氏病治療,提示橋本氏病與PSS是兩種獨立但相互聯系的疾病。
PSS是一種全身性疾病,而自身免疫性甲狀腺疾病雖然目前認為是器官特異性自身免疫疾病,但此病可累及全身各個器官.故臨床醫師在診斷時應全面分析以免漏診和誤診,對于PSS患者特別是合并納差、畏寒、嗜睡、腹脹等表現者,應常規檢查甲狀腺功能,以及早發現,及時治療,同時,對患甲狀腺疾病患者也應常規檢查PSS的有關項目。
參 考 文 獻
[1] Jara LJ,Navarro C,Brito-Zeron Model P,et al.Thyroid disease in Sj塯rens syndrome.Clin Rheumatol.2007,26(10):1601-1606.
[2] D Arbonneau F,Ansart S,Le Berre R,et al.Thyroid dysfunction in primary Sj塯rens syndrome:a long-term followup study.Arthritis Rheum.2003,49(6):804-809.
[3] 唐福林,汪國生,孫麗蓉,等.原發性干燥綜合征并甲狀腺功能異常的臨床分析.中華風濕病學雜志,1998,2(2):71-74.
[4] Punzi L,Ostuni PA,Betterle C,et al.Thyroid gland disorders inprimary Sj塯rens syndrome.Rev Rhum Engl Ed,1996,63(11):809-814.
[5] Perez B,Kraus A,Lopez G,et al.Autoimmune thyroid disease in primarySj塯rens syndrome.Am J Med,1995,99(5):480-484.
[6] Kohriyama K,Katayama Y,Tsurusako Y.Relationship between primary Sj塯rens syndrome and autoimmune thyroid disease.Nippon Rinsho,1999,57(8):1878-1881.
[7] Ichikawa Y,Fukuda R.Clinical and pathological features of Sj塯rens syndrome associated with autoimmune thyroid diseases.Nippon Rinsho,1995,53(10):2545-2550.

