剩余堿、肌酐、乳酸脫氫酶對重癥急性胰腺炎患者早期病死的預測
樂星華 謝會忠
·短篇論著·
剩余堿、肌酐、乳酸脫氫酶對重癥急性胰腺炎患者早期病死的預測
樂星華 謝會忠
重癥急性胰腺炎(SAP)的早期可發生多器官功能障礙[1-2],后期發生感染性并發癥[3-4],兩者導致高病死率。作為基層醫院,入院時對SAP早期進行病死預測,從而決定是否轉院和加強治療非常重要。但傳統的評分方法組成復雜。所以尋求評估早期病死的因素非常重要。
一、資料和方法
1.臨床資料:新疆醫科大學第一附屬醫院在2003年12月至2007年11月期間收治并確診的SAP患者93例,其中男69例,女24例,年齡25~82歲,平均(54±2)歲。所有患者在發病后72 h入院。診斷均符合中華醫學會消化病分會胰腺病學組制定的標準[5]。病因:膽源性49例,酒精性20例, 自發性10例,其他病因14例。
2.觀察項目:入院時剩余堿、肌酐、血糖、谷-草轉氨酶(AST)、血鈣、尿素氮、乳酸脫氫酶,行動態增強CT掃描(CE-CT),觀察胰腺壞死程度,記錄Ranson評分、APACHEⅡ評分和JSS評分。
二、結果
1.病死率及發病至入院時的時間: 93例SAP患者中23例病死(24.7%),其中5例在10 d內病死,4例在10~30 d病死,14例在30 d以后病死。發病后10 d內病死者歸入早期病死組,10 d內存活者歸入早期生存組。早期病死組和早期生存組患者發病至入院時的時間分別為(43±10)h和(55±2)h,無顯著差別。
2.影響早期病死的因素分析:剩余堿、肌酐、血糖、AST、血鈣、尿素氮、乳酸脫氫酶、Ranson評分、APACHEⅡ評分、JSS評分及胰腺壞死等因素影響患者早期生存(表1)。將血含量有差異的5個指標行多因素分析,只有剩余堿是預測早期病死的獨立因素(P=0.02)。
剩余堿lt;-5.5 mEq/L、肌酐≥265 μmol/L、血糖≥16.1 mmol/L、血鈣lt;1.42 mmol/L和AST≥105 U/L患者的早期病死率分別是31%、36%、29%、17%和21%;剩余堿lt;-5.5 mEq/L且肌酐≥265μmol/L時,患者早期病死率為50%;剩余堿≥-5.5 mEq/L,同時肌酐lt;265 μmol/L時,患者早期病死率0。剩余堿聯合肌酐對患者早期病死率的評估價值優于Ranson評分和APACHEⅡ評分,與JSS評估價值相同(表2)。
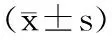
表1 影響早期病死因素的單變量分析
表2聯合剩余堿和肌酐水平與傳統評分系統對SAP患者早期病死評估價值的比較
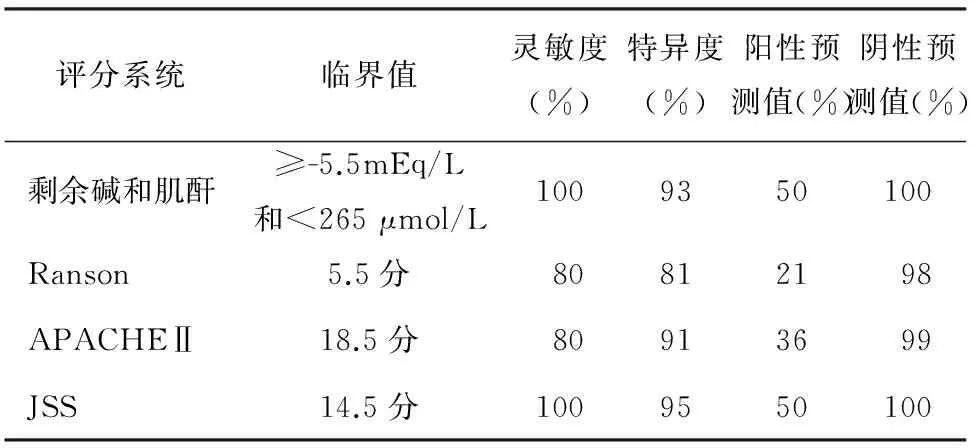
評分系統臨界值靈敏度(%)特異度(%)陽性預測值(%)陰性預測值(%)剩余堿和肌酐≥-5.5mEq/L和lt;265μmol/L1009350100Ranson5.5分80812198APACHEⅡ18.5分80913699JSS14.5分1009550100
3.早期病死患者的特點:5名早期病死患者的胰腺壞死面積均gt;30%,其中4名gt;50%;JSS評分均gt;15;4例為膽源性;3例入院時乳酸脫氫酶gt;1300 U/L。
討論對SAP的臨床過程早期進行評估非常重要,可決定最初的加強治療和其他治療干預,這可能改變臨床過程和最終結果。
血剩余堿水平是代謝性酸堿平衡失調的依據。由于缺氧導致的乳酸中毒時,血剩余堿水平很低可作為多發性損傷患者早期病死的重要預測因素[6-7],也是Ranson評分和JSS評分的內容之一。肌酐的升高在SAP時反映了最初的低血容量和腎功能不全,是評估疾病嚴重程度的重要因素。Talamini等[8]認為,肌酐gt;176.8 μmol/L與患者病死的風險、胰腺壞死的診斷和壞死胰腺并發感染的危險密切相關。血肌酐水平也是作為APACHEⅡ和JSS評分的內容之一。本研究發現,作為單因素,血剩余堿水平是預測SAP患者早期病死的最有價值的因素;剩余堿和肌酐聯合檢測預測SAP患者早期病死的價值與JSS相等,優于Ranson評分及APACHEⅡ評分。
乳酸脫氫酶的升高反映細胞的損傷。乳酸脫氫酶被認為是胰腺壞死的敏感標志物[9-10]。臨床上乳酸脫氫酶作為胰腺壞死的血清標志物通常取代了CE-C和CRP[11]。乳酸脫氫酶也是Ranson評分和JSS評分的內容之一。本研究結果顯示,乳酸脫氫酶水平在早期病死與早期生存患者之間無顯著差異,但5名早期病死患者中,有3名在入院時乳酸脫氫酶gt;1300 U/L,4名患者乳酸脫氫酶最大值gt;3000 U/L。因此,乳酸脫氫酶gt;1300 U/L可能有助于患者早期病死的判斷。
總之,剩余堿lt;-5.5 mEq/L、肌酐gt;265 μmol/L、乳酸脫氫酶gt;1300 U/L或發病前有嚴重疾病的患者存在早期病死的高風險,這些患者應及時得到高度專業的醫療機構的治療,以減少SAP患者的早期病死。
[1] Tenner S,Sica G,Hughes M,et al.Relationship of necrosis to organ failure in severe acute pancreatitis.Gastroenterology,1997,113:899-903.
[2] Buter A,Imrie CW,Carter CR,et al.Dynamic nature of early organ dysfunction determines outcome in acute pancreatitis.Br J Surg,2002,89:298-302.
[3] Isenmann R,Rau B,Beger HG.Bacterial infection and extent of necrosis are determinants of organ failure in patients with acute necrotizing pancreatitis.Br J Surg,1999,86:1020-1024.
[4] Buchler MW,Gloor B,Muller CA,et al.Acute necrotizing pancreatitis: treatment strategy according to the status of infection.Ann Surg,2000,232:619-926.
[5] 中華醫學會消化病學分會胰腺疾病學組.中國急性胰腺炎診治指南(草案).胰腺病學,2004,4:35-38.
[6] Siegel JH,Rivkind AI,Dalal S,et al.Early physiologic predictors of injury severity and death in blunt multiple trauma.Arch Surg,1990,125:498-508.
[7] Falcone RE,Santanello SA,Schulz MA,et al.Correlation of metabolic acidosis with outcome following injury and its value as a scoring tool.World J Surg,1993,17:575-579.
[8] Talamini G,Uomo G,Pezzilli R,et al.Serum creatinine and chest radiographs in the early assessment of actue pancreatitis.Am J Surg,1999,177:7-14.
[9] Uhl W,Bchler M,Malfertheiner P,et al.PMN-elastase in compairson with CRP,antiprotease,and LDH as indicators of necrosis in human actue pancreatitis.Pancreas,1991,6:253-259.
[10] Isogai M,Yamaguchi A,Hori A,et al.LDH to AST ratio in biliary pancreatitis-a possible indicator of pancreatic necrosis:preliminary results.Am J Gastroenterol,1998,93:363-367.
[11] Waldemar H,Buchler U,Buchler MW,et al.Classifiction and severity staging of acute pancreatitis.Ann Ital Chir,1995,66:171-179.
2008-11-28)
(本文編輯:屠振興)
10.3760/cma.j.issn.1674-1935.2009.05.019
331705 江西,江西省長征醫院消化內科(樂星華);新疆醫科大學第一附屬醫院消化內科(謝會忠)
謝會忠,Email :huizhong xie@yahoo.com

