重型顱腦損傷與高鈉血癥的相互影響
柳 健,張 洪
(江蘇省泰興市第二人民醫院神經外科,江蘇泰興 225411)
高鈉血癥是顱腦損傷后的常見并發癥,它的出現與多種因素有關,且高鈉血癥的出現明顯增加了顱腦損傷的死亡率。現將我院2005年8月~2009年7月救治的163例重型顱腦損傷(Glasgow評分≤8分)出現高鈉血癥48例患者的臨床資料進行回顧性分析。
1 資料與方法
1.1 一般資料
我院2005年8月~2009年7月救治163例重型顱腦損傷患者,其中,男97例,女66例;年齡10~75歲,平均37.1歲;入院時 Glasgow評分6~8分 87例,3~5分76例,其中,并發高鈉血癥48例,死亡49例。
1.2 方法
受傷后8 h查靜脈血電解質,以后每日常規查1次,異常者每日查2次,直至正常后3 d,血清鈉>150 mmol/L為高鈉血癥。
1.3 統計學處理
應用SPSS 17.0軟件進行統計學處理,采用χ2檢驗。
2 結果
2.1 兩組患者發生高鈉血癥的比較
對顱腦損傷的嚴重程度以Glasgow評分系統進行評估,163例患者分為6~8分組和3~5分組。出現高鈉血癥與不出現高鈉血癥的統計分析表明,3~5分組出現高的鈉血癥的例數明顯高于6~8分組。見表1。

表1 兩組患者發生高鈉血癥的例數比較[n(%)]
2.2 兩組患者死亡率比較
163例患者中死亡49例,其中,出現高鈉血癥的死亡率為79.2%,非高鈉血癥的死亡率為9.6%,經統計分析,表明顱腦損傷后高鈉血癥的出現導致死亡率增高。見表2。
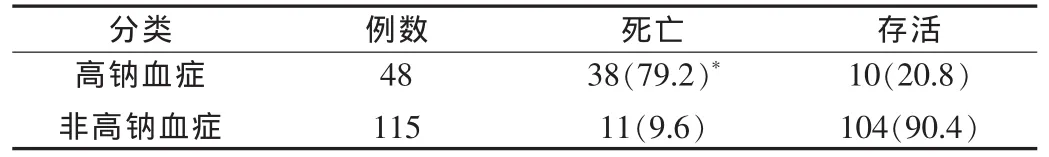
表2 兩組患者死亡率比較
3 討論
本文中結合163例重型顱腦損傷患者的臨床資料,筆者分析高鈉血癥出現的原因有3種,①疾病本身的因素:腦挫裂傷與腦腫脹,中線結構受壓,損傷下丘腦及下丘腦附近區域,均可導致ADH分泌減少[1];顱腦損傷時交感神經興奮性增高,這種興奮性的高低與顱腦損傷程度存在定量的伴隨關系[2],交感神經末梢釋放的過量中性粒細胞彈性蛋白酶使ADH分泌減少,排尿增加;腦損傷越重,機體所產生的應激反應越強,ACTH分泌增加,糖皮質激素相應增加,鈉排出減少;顱腦損傷至顱內壓增高過度通氣;并發感染、高熱。②醫原性因素:高滲脫水劑及糖皮質激素的使用;限制液體輸入量;預防癲癇的藥物苯妥英鈉可至ADH分泌減少;氣管切開后失水增加。③不明原因。
由于顱腦損傷導致意識障礙,多數患者不能主訴口渴,臨床表現為煩躁、易激怒、認知障礙、肌張力增高、抽搐、昏迷,使原有的病情加重,嚴重影響預后[3]。病因:①高滲性脫水導致腦組織皺縮引起意識障礙,重者會引起腦靜脈破裂、蛛網膜下腔出血、硬膜下血腫和腦內血腫。②高鈉血癥患者血液黏稠度增加,易形成腦血栓、腦梗死。③嚴重的高鈉血癥引起腦組織彌漫性脫髓鞘改變,繼而引起認知障礙、椎體外系功能障礙和癲癇的發生。④如果是因為創傷至下丘腦-垂體-腎上腺軸衰竭,ADH分泌減少甚至不分泌,從而引起高鈉血癥,病情就相當兇險,搶救成功率極低,文獻報道死亡率達60%~74%。⑤高鈉血癥患者機體處于高滲性脫水狀態,心、腦、肺、腎等重要器官低灌注而出現功能損害,誘發多器官衰竭。
高鈉血癥還被認為是全身炎癥反應綜合征(systermic inflammatory response syndrome,SIRS)的重要環節之一[4]。SIRS是指致病因素作用于機體后引起各種炎性介質過量釋放和炎癥細胞過量激活而產生的一系列連續反應或稱“瀑布樣效應”的一種全身性炎性病理生理狀態。最終導致多器官功能衰竭綜合征(MODS)。
目前高鈉血癥的治療還沒有一個成熟的方法,及早發現是治療的關鍵,所以入院后除了治療原發病外還要及早監測血電解質。我院基本做到入院后8 h內電解質結果到位,以后每日常規查1次,異常者每日查2次,直至正常后3 d。一旦發現有高鈉血癥,注意限鈉、補水及動態監測血鈉,當血鈉降至150 mmol/L左右時,至少每日測2次。要求緩和降鈉,補液切勿操之過急[5]。主張盡量使血鈉下降速度維持在每小時0.5~1.0 mmol/L為妥,以免加重腦水腫,因為在高鈉血癥患者中水分迅速進入細胞內,而溶質的平衡需要數小時、數天才能建立[6-7]。將高鈉血癥區分為高容量性和低容量性2種,以提高治療效果。對高容量性的高鈉血癥鼻飼溫開水,同時繼續脫水治療原發病,而低容量性高鈉血癥,在血鈉接近正常值時,應注意在常規補液中補充生理需要量的鈉。然而臨床上重度的高鈉血癥患者往往并發應激性潰瘍,出現嚴重的胃腸吸收功能障礙,甚至腸蠕動消失,從而限制了該療法的應用和效果。也有學者提出用血液透析治療開顱術后的高鈉血癥,認為可以使高鈉、高氯、高糖血癥以及肌酐、尿素氮的紊亂在短期內得以糾正[8]。但由于血透時使用肝素抗凝,有一定的誘發出血風險。
綜上所述,顱腦損傷越重,出現高鈉血癥的幾率越大,顱腦損傷后高鈉血癥的出現大大增加了原發病的死殘率。這就要求醫護人員要引起重視,及早發現,排查原因,選用合適的方法進行干預,以期盡可能降低死殘率。
[1]王恒.重型顱腦損傷并發高鈉血癥的臨床分析[J].中國實用醫藥,2007,2(19):49-50.
[2]崔和全,李慶彬.嚴重腦外傷急性期血NE變化及其臨床意義[J].中華神經外科雜志,1990,6(1):81-82.
[3]漆建,馮凌.重型顱腦損傷后高鈉血癥[J].中華神經外科疾病研究雜志,2004,3(3):266-267.
[4]周繼紅,劉歡.危重病高鈉血癥與全身炎癥反應綜合征預后的研究進展[J].廣西醫學,2005,27(3):381-383.
[5]江基堯,朱誠.現代顱腦損傷學[M].2版.上海:第二軍醫大出版社,2004:293-294.
[6]張建軍,顧水均,朱陣宇,等.重癥顱腦損傷急性期患者鈉代謝失衡特點與其預后關系[J].中國危重病急救醫學,1999,11(3):158-160.
[7]彭成,胡生,趙剛.亞低溫治療急性重癥顱腦損傷80例臨床體會[J].中國現代醫生,2008,46(16):73-74.
[8]劉一兵,朱云發.血液透析法治療開顱術后的高鈉血癥[J].中國臨床神經外科雜志,2004,9(3):220-221.

