尿毒癥腦病大鼠腦組織多巴胺、5-羥色胺含量變化及發病機制的探討
董 暉,劉麗秋,時紅娟,王延萍
(青島大學醫學院附屬醫院,山東青島266003)
急慢性腎功能衰竭患者出現中樞神經系統癥狀和體征稱為尿毒癥腦病,常出現于透析前,臨床上較為常見。因臨床表現復雜,且缺乏特異性,較難正確診斷,因此常將腎臟病導致的精神神經癥狀籠統的稱為尿毒癥腦病。我們用順鉑建立急性腎功能衰竭的動物模型,檢測腦組織內多巴胺和5-羥色胺的含量變化及這種變化與腦病發生的相關性,為尿毒癥腦病的發病機制提供新的研究方向之一。
1 材料與方法
1.1 實驗動物與模型制備 成年健康雌性Wister大鼠36只,雌雄各半,體重 200±20 g,由青島市動物中心提供。籠養(2只/籠),自由飲食。所有動物適應環境1周后,隨機選12只作為正常對照組,其余24只作為模型組,實驗主要觀察大鼠下列指標:①應激反應:捏住大鼠尾根將其提出籠外,前肢置于籠蓋上,可見大鼠搔爬籠蓋,奮力反抗,繼而用冰玻璃棒以相同力度敲擊大鼠額頭,可見大鼠即刻出現回避反應,繼而試探玻璃棒,定為應激反應陽性,以上證明大鼠反應靈活;否則為應激反應陰性,大鼠反應遲鈍。②呼吸頻率:成年健康大鼠靜息狀態下呼吸65-110次/分,超過150次/分是呼吸過速,低于40次/分是呼吸過緩。③意識狀態:嗜睡、意識模糊、昏睡、昏迷為異常。④進食狀況,正常大鼠每24小時進食約5-8次,增多或減少均為異常。⑤四肢活動情況:大鼠活動自如為正常,出現肢體無力,甚至不能自主爬行或肢體出現不規律的快速抖動、觸摸其肢體能感知肌肉快速震顫為異常。實驗中根據以上五點作為尿毒癥組和尿毒癥腦病分組標準。實驗第2、3天對24只模型組大鼠予腹腔內注射順鉑每日10 mg/kg,對照組注射相同容積的生理鹽水。實驗中觀察各鼠上述指標七天,將造模成功后的應激反應陽性,進食減少,呼吸改變、神志和四肢活動情況改變輕的大鼠共12只歸為尿毒癥組,將出現①呼吸過速或過緩;②意識不清及拒絕進食;③自主爬行困難或出現四肢震顫三者之一者共12只歸為尿毒癥腦病組。用藥途徑、劑量和次數參照文獻[1,2]。1.2 標本采集和處理 三組大鼠用8%水合氯醛(400 mg/kg)腹腔注射麻醉斷頭處死,斷端收集足量血液(>2.5 ml)后迅速取出腦組織,離心取上清液置于-80℃冷凍保存待測。血樣直接送檢。
1.3 實驗儀器和試劑 600-717-2645高效液相色譜儀:美國Waters公司;BP21117電子天平:美國Sartorius公司;微量加樣器:德國Eppendoff公司;自動生化分析儀:美國Dupont公司;DIAX900電動勻漿機:德國Heidolph制造所;水平離心機:北京醫用離心機廠;多巴胺 :美國Sigma公司;5-羥色胺:美國Sigma公司。
1.4 腦組織多巴胺、5-羥色胺濃度檢測(高壓液相色譜法)配制流動相和標準液,對樣品預處理,用高效液相色譜儀進行色譜分析。將各標準品混合并稀釋成6 個濃度梯度 ,即分別進樣 0.5、1、2、4、8、16 μ g,檢測并繪制標準曲線,求直線回歸方程
多巴胺:Y=0.90X-0.24;5-羥色胺:Y=0.85X-0.16。
進樣40 μ l,根據色譜峰面積從標準曲線上求出相應含量。
1.5 血肌酐的檢測 新鮮血樣3 000 rpm離心10分鐘,取上清液,自動生化分析儀檢測。
2 結果
2.1 各實驗組血肌酐、腦組織多巴胺和5-羥色胺含量的比較見表1。
表1 各實驗組血肌酐值、腦組織多巴胺和5-羥色胺含量(±s,n=12)
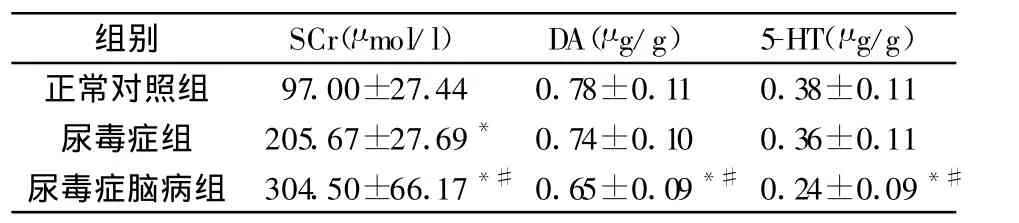
表1 各實驗組血肌酐值、腦組織多巴胺和5-羥色胺含量(±s,n=12)
注:與對照組比較,*P<0.05;與尿毒癥組比較,#P<0.05
正常對照組 97.00±27.44 0.78±0.11 0.38±0.11尿毒癥組 205.67±27.69* 0.74±0.10 0.36±0.11尿毒癥腦病組 304.50±66.17*#0.65±0.09*#0.24±0.09*#
2.2 大鼠腦組織內多巴胺、5-羥色胺含量與血肌酐值相關性尿毒癥腦病組大鼠額葉皮質中的多巴胺含量與血肌酐值無線性相關(r=-0.347,P=0.269);尿毒癥腦病組大鼠額葉皮質中的5-羥色胺含量與血肌酐值無線性相關(r=-0.277,P=0.383)。
3 討論
多巴胺是哺乳動物大腦中主要的兒茶酚胺類神經遞質,占所有腦內兒茶酚胺類神經遞質含量的80%,它控制著運動、認知、情感、正性強化、攝食、內分泌調節等許多功能。許多疾病如精神分裂癥,帕金森病都與多巴胺遞質傳遞障礙有關[4]。急性腎功能衰竭動物模型實驗發現血及腦組織中多巴胺的濃度、代謝及其與受體敏感性可能發生了改變。
我們的實驗證實,急性腎功能衰竭大鼠飼養至出現明顯的尿毒癥腦病時,大腦皮質內多巴胺濃度較正常對照組和單純急性腎功能衰竭組的多巴胺濃度明顯降低,證明多巴胺可能參與了尿毒癥腦病的發生。Ksiazek A[4]發現急慢性腎功能衰竭并發腦病時,大鼠額葉皮質及紋狀體內DA、NE、E明顯降低,認為神經遞質可能參與了尿毒癥腦病的發生,與我們的實驗結果一致。另外一些動物實驗也發現慢性腎功能衰竭終末期,腦組織中多巴胺的濃度降低[5]。此外有研究發現腎功能衰竭大鼠給予多巴胺合成的限速酶酪氨酸羥化酶抑制劑,多巴胺合成抑制效應較正常對照組明顯減弱[6]。Ksiazek A[4]發現腎功能衰竭終末期的患者血中多巴胺β-羥化酶的活性降低。另外腎功能衰竭時體內氨基酸代謝異常,如谷氨酸、色氨酸、酪氨酸等,酪氨酸是多巴胺合成的前體,可能與多巴胺代謝異常有關[7]。
多巴胺最終通過與受體結合發揮生物學效應。受體密度或親和力變化會影響正常生理功能。精神分裂癥患者尸檢及活體PET研究均顯示,紋狀體D2受體密度升高提示D2受體可能與精神分裂癥的發病有關[8]。那么尿毒癥患者發生精神分裂癥是否也存在多巴胺受體異常,目前此方面的報道未見,僅有報道稱胍基復合物可抑制NMDA受體,激活GABA受體[9]。我們發現,腎功能衰竭早期即血肌酐并不是很高時大腦額葉皮質和紋狀體內多巴胺濃度未改變,未發生腦病;血肌酐明顯升高,多巴胺濃度明顯降低,出現腦病表現。可能與血肌酐升至某種程度,影響了多巴胺的代謝有關。但臨床上有些患者肌酐值很高未發生腦病,而另一些患者肌酐相對并不高腦病癥狀卻十分明顯,我們考慮可能與腎功能惡化速度、程度及受體的敏感性有關。總之多巴胺可能參與了急性腎功能衰竭并發腦病的發生,但其具體的機制不明,尚待進一步的研究。
5-羥色胺5-HT亦是單胺類神經遞質,但非兒茶酚胺類,5-HT具有重要的生理功能,參與中樞神經系統的神經傳遞,與其他神經遞質一起,參與行為活動、情緒、食欲、體溫調節平衡等。帕金森病、Alzheime病發現有5-HT神經元的退化。腦中5-HT增多可造成情感障礙,5-HT水平低下者有自殺念頭。約40%的孤獨癥患者血5-HT升高。未經治療的精神分裂癥患者血5-HT增高,經精神抑制藥治療后降低。AI Banchaabouchi M等[10]報道腎切除急性腎功能衰竭10天后大鼠腦組織中5-羥色胺濃度降低。我們的實驗發現腎功能衰竭初期腦組織中5-羥色胺含量無改變,出現腦病改變時含量明顯降低,與我們的結果基本一致。另外,Siassi F等報道,慢性腎功能衰竭大鼠腦組織中色氨酸和5-羥色胺的濃度降低。Aguilera A等[11]針對慢性腎功能衰竭長期血液透析患者的厭食癥提出了“色氨酸/5-羥色胺失調”假說。該假說認為腦組織中高的5-羥色胺水平和低的5-羥色胺/多巴胺比是長期血液透析患者厭食的可能原因。
總之,我們的實驗顯示①順鉑10 mg/kg連續兩日腹腔注射可以成功造成大鼠急性腎功能衰竭動物模型。②急性腎功能衰竭未發生神經系統并發癥時腦組織中多巴胺、5-羥色胺未發生量的變化,而急性腎功能衰竭并發神經系統癥狀時腦組織多巴胺、5-羥色胺的濃度則降低,因此多巴胺、5-羥色胺可能參與了尿毒癥腦病的發生。③急性腎功能衰竭時血肌酐值越高即腎小球濾過率降低幅度越大,越容易并發神經系統癥狀。急性腎功能衰竭并發腦病,并非肌酐值越高,多巴胺、5-羥色胺濃度越低,腦組織中多巴胺、5-羥色胺變化與血肌酐值無線性相關性。尿毒癥腦病的發生是多因素的結果,有待進一步研究。
[1]陳小波,廖履坦.L-精氨酸、甘氨酸對順鉑所致大鼠急性腎功能衰竭的保護作用[J].腎臟病與透析腎移植雜志,1997,6(2):153.
[2]蔣文華.神經解剖學[M].復旦大學出版社,2002.
[3]李 凡,舒斯云,包新民.多巴胺受體的結構和功能[J].中國神經科學雜志,2003,19(6):405.
[4]Ksiqzek A.Brain serotonin and catecholamine turnover in uremic rats[J].Nephron,1982,31:270.272.
[5]Naoto Adachi,Baiping Lei,Gautam Deshpande,et al.Uremia suppresses central dopaminergic metabolism and impairs motor activity in rats.Intensive Care Medicine[J].Springer-Verlag,2001,27(10):1655.
[6]Adachi N,Lei B,Deshpande G,et al.Uraemia suppresses central dopaminergic metabolism and impairs motor activity in rats[J].Intensive Care Med,2001,27(10):1655.
[7]侯 靜,徐貴云.多巴胺受體和5-羥色胺受體遺傳多態性與精神分裂癥[J].中華精神科雜志,2000,33(3):188.
[8]De Deyn PP,D'Hooge R,Van Bogaert PP,et al.Endogenous guanidino compounds as uremic neurotoxins[J].Miner Electrolyte Metab,1996,22(1-3):115.
[9]Kaneda Y,Fujii A,Nagamine I.Platelet serotonin concentrations inmediacated schizophrenic patients[J].Prog Neuropsychopharmacol Biol Psychiatry,2001,25(5):983.
[10]Al Banchaabouchi M,Marescau B,D'Hooge R,et al.Consequences of renal mass reduction on amino acid and biogenic amine levels in nephrectomized mice[J].Amino Acids,2000,18(3):265.
[11]Aguilera A,Selgas R,Codoceo R,et al.Uremic anorexia:a consequence of persistently high brain serotonin levels[J].The tryptophan/serotonin disorder hypothesis Perit Dial Int,2000,20(6):810.

