分娩鎮痛的臨床觀察
羅紅儀 莫介星
隨著人民生活水平的提高和圍生醫學的發展,越來越多的產婦希望在母嬰安全的同時,盡可能減輕或消除分娩的痛苦。剖宮產分娩孕婦中,因分娩痛行剖宮產及分娩痛導致的精神心理不良因素而行剖宮產者占相當的比例。隨著降低剖宮產率呼聲的增高,分娩鎮痛越來越得到人們的廣泛關注,伴隨著麻醉技術的不斷提高和新型麻醉藥物的出現,國內外學者也在不斷探索更安全、有效的分娩鎮痛方法。我科采用羅哌卡因 +芬太尼硬膜外分娩鎮痛,效果理想,現報告如下。
1 資料和方法
1.1 研究對象 隨機選取 2009年 3月至 2010年 3月在我科分娩要求采用分娩鎮痛的初產婦46例作為觀察組,選取同期入院的未采用任何鎮痛方法的初產婦46例作為對照組,兩組均為單胎頭位,無明顯頭盆不稱,無任何陰道分娩禁忌證,年齡 21~34歲,孕周 37~42周,兩組孕婦年齡、身高、體重、孕周及胎兒大小均無統計學差異。
1.2 方法 鎮痛組產婦進入產程活躍期即宮口開大 3 cm時,選擇L2~3腰椎的椎間隙穿刺并置管,0.1%的羅哌卡因 +芬太尼 2μg/m l首次劑量 10ml,其中 5ml為試驗劑量,5min后無異常,則將余量注完。用首量后半小時,采用電子鎮痛泵維持給藥 5ml/h,宮口開全后關閉鎮痛泵,保留硬膜外導管,待胎兒娩出后會陰縫合時繼續硬膜外鎮痛,觀察并記錄分娩方式、產后 2h出血量。對照組產婦進入活躍期后未使用任何藥物。
1.3 統計學方法 計數資料采用 χ2檢驗,計量資料采用 t檢驗。
2 結果
2.1 兩組分娩結局的比較,觀察組的剖宮產率明顯降低,χ2=7.01,P<0.01,差異有非常顯著性意義。

表1 兩組分娩方式、剖宮產率的比較(例,%)
2.2 兩組產后 2 h出血量比較,t=0.261,P>0.05,差異無顯著性意義。
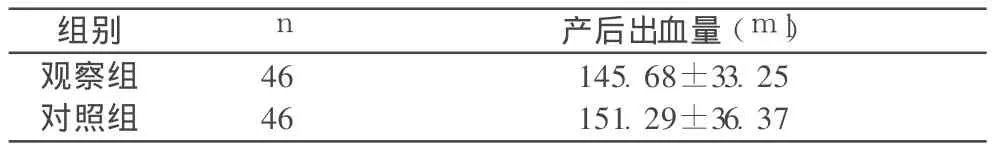
表2 兩組孕婦產后 2 h出血量比較
3 討論
硬膜外分娩鎮痛的方法是目前臨床應用最廣泛、鎮痛效果最確切的分娩鎮痛方法,節段性神經阻滯作用強,可阻滯子宮下段、宮頸,盆底及陰道的運動神經(L1-S4),降低盆底阻力,有利于胎頭下降和宮口擴張。同時,由于 T10以上的子宮體運動神經未被阻滯,保證了子宮的正常收縮力[1]。在分娩鎮痛同時,力求對母嬰影響最小,作用可靠,避免運動阻滯,不影響宮縮和產婦運動,產婦可配合分娩過程。羅哌卡因是第一種純左旋體長效酰胺類局麻藥,有鎮痛和麻醉雙重效應,大劑量產生外科麻醉,小劑量則產生感覺阻滯,僅伴有局限性的非進行性運動神經阻滯,通過阻斷鈉離子流入神經纖維細胞膜內,對神經的沖動傳導產生可逆性阻滯;芬太尼具有選擇性鎮痛作用,無運動和自主神經阻滯作用,與羅哌卡因聯合運用,可減少羅哌卡因的用量,增強鎮痛效果,延長作用時間和降低不良反應,從而取得良好鎮痛效果。
近年來,約 20%孕婦因情緒緊張,怕痛,而在無任何剖宮產指征時要求剖宮產。產婦長時間的分娩劇烈疼痛,使兒茶酚胺分泌增加,導致子宮血管收縮、胎兒窘迫、母嬰酸堿平衡紊亂、子宮收縮異常、產程不正常發展,增加了剖宮產率。分娩鎮痛是否影響分娩結局一直是產科關注的話題,本報告顯示,應用分娩鎮痛后,剖宮產率明顯降低,這是因為宮縮痛解除后,產婦的恐懼感消失,全身放松,減輕了恐懼心理,保持了充足的精力。分娩鎮痛不影響產后子宮收縮力,產后 2 h出血量并未因鎮痛藥物的使用而增加,表明分娩鎮痛中使用的藥物及鎮痛方法對產婦是安全可行的。
護理體會:由于本文觀察組均為初產婦,故首先告知將要進行的每一項檢查和治療、分娩過程中包括產時每一個階段要發生的情況和應對措施以及如何實施硬膜外分娩鎮痛過程,因為實施鎮痛須在孕婦臨產后宮口開至 3 cm時,也就是說待產婦必須先經第一產程的潛伏期約需 4 h左右后再實施分娩鎮痛,同時告知分娩鎮痛并非分娩時的一點無感覺,而是疼痛程度的明顯降低和舒適度的增加,讓待產婦有充分的思想準備,增加自信性和自控感。除了介紹分娩鎮痛的的良好鎮痛效果及對胎兒無副作用等優點外,還應做到讓孕婦和家屬了解可能出現的問題,讓孕婦和家屬知情了解,使他們能夠權衡利弊自愿選擇;而助產士首先了解孕婦產前檢查和本次住院檢查情況,包括身高、體重、孕產次、骨盆的內外測量、胎兒大小、軟產道情況、手術史以及有無合并癥或并發癥等,并協作麻醉科醫師了解孕婦有無神經系統及脊柱異常的病史,同時觀察孕婦的血壓、呼吸、脈搏等生命體征變化情況和胎兒宮內情況。綜合各種情況與產科醫師和麻醉科醫師一起實施分娩鎮痛,以確保母嬰的安全。
通過觀察,采用羅哌卡因+芬太尼硬膜外分娩鎮痛,效果確切,安全,能有效降低剖宮產率,無明顯不良反應,產婦樂于接受,值得臨床推廣使用。
[1]劉興會,吳連方.分娩鎮痛的臨床應用與管理.中華婦產科雜志,2005,40:369-371.

