脛骨結節前內側移位術與內側髕股韌帶重建術治療髕股關節對合不良初期臨床療效分析
朱慶軍 霍文玲
膝前痛是一種常見臨床癥狀,可由不同解剖結構引起,其中因髕股關節對線不良所引起的髕股關節骨關節炎是常見原因,常見于中青年患者,女性多于男性。治療方法包括保守治療及手術治療,原則上若保守治療效果不明顯,有髕股關節結構異常或髕骨對線不良的客觀依據時,可采取手術治療。文獻資料中提及的手術方法很多,傳統的治療方法以脛骨結節前內側轉移來改變脛骨結節的位置,糾正Q角異常、脛骨旋轉,股四頭肌肌力異常等因素造成的髕骨對位不良為主。而內側髕股韌帶(medial patellofemoral ligament-MPFL)是防止髕骨外移以及控制髕骨運動軌跡的重要結構,近年來重建內側髕股韌帶重新恢復髕骨內外側軟組織平衡及運動軌跡來治療髕股關節對合不良成為臨床研究的熱點,本文通過隨訪研究對比觀察兩種不同方法治療髕股關節對合不良的臨床效果。
1 資料與方法
1.1 一般資料 隨診2005年6月至2008年9月經手術治療的因髕股關節對合不良引起的膝前痛患者32例。其中男9例,女23例;年齡21~45歲。從初次發病到此次手術4個月~22年,平均89個月。行脛骨結節前內移術14例(移位組),男4例,女10例;內側髕股韌帶重建術18例(重建組),男5例,女13例;手術指征:膝前痛癥狀存在至少2年以上,或既往存在髕骨不穩定的病史同時存在髕骨脫位癥狀。
1.2 髕骨穩定性手法檢查 屈膝30°向外側推移髕骨移動度>1.5~2 cm,可以診斷為髕骨不穩。如髕骨移動度>1.5~2 cm,并且為軟性止點,可以認定為恐懼試驗陽性,診斷為髕骨脫位。向內側推移髕骨移動度小于髕骨寬度的1/4,為外側過度緊張。以上標準也用于判定術中重建髕股關節對合關系;確定髕外側支持帶是否需要松解以及松解的程度;進行術后隨訪判定髕骨的穩定性。術前評分:術前對每位患者進行Lysholm評分、IKDC主觀評分、Kujala knee score評分,術前移位組與重建組各組評分比較差異無統計學意義(P>0.05)。影像學檢查:進行膝關節屈曲20度膝關節橫斷面CT平掃:測量髕骨外移率及髕傾斜角,2組患者術前髕骨外移率及髕傾斜角比較均無統計學意義(P >0.05)。
1.3 手術方法 所有患者首先行膝關節關節鏡檢查,關節鏡檢查下髕股關節,髕股關節不穩出現骨關節炎時可見膝關節屈曲0~70°時,髕骨向外側移位,其軟骨損傷部位與股骨滑車軟骨損傷部位相接觸,確認診斷。關節鏡監視下用射頻冷消融器修整關節軟骨,并同時處理其它病變,如半月板損傷、游離體、滑膜皺襞等。關節鏡檢查結束。
脛骨結節前內移位術取膝前正中切口,向外側游離皮瓣。沿股外側肌后外側緣、髕骨外側至脛骨結節,縱向切開髕骨外側支持帶。在關節囊滑膜層與纖維層之間分離,并切開纖維層,保留滑膜層完整。盡量保留髕前脂肪墊完整。用兩枚直徑3.0 mm骨圓針確定截骨平面,以擺鋸沿骨圓針確定的截骨平面自前內向后外截斷脛骨結節,保護好髕韌帶及髕前脂肪墊。也可以用一薄骨刀完成截骨。保留脛骨結節遠端部分軟組織與脛骨相連續,這一軟組織可作為鉸鏈。將脛骨結節向內側、前側移位,并用一枚骨圓針臨時固定,向近端牽拉股四頭肌腱,屈伸活動膝關節,手法測試重建髕股韌帶的張力;關節鏡探查靜態觀察髕股關節對合關系;關節鏡探查動態觀察髕股關節對合關系及髕骨運動軌跡。調整韌帶張力,直至獲得良好的髕股關節對合關系和內外側軟組織平衡后,用兩枚直徑4.5 mm松質骨螺釘固定脛骨結節,并使螺釘與截骨平面垂直,使骨折面間加壓。螺釘頭端應穿過對側皮質,螺釘尾端埋入脛骨結節,避免凸起于皮下。術中C形臂透視下確認脛骨結節與螺釘位置。伸膝位支具固定。
行內側髕股韌帶重建術取自體股薄肌肌腱(如股薄肌肌腱過細或過短則取半腱肌肌腱加強)修整后,一端編織縫合2.5 cm,另一端,縫合牽引線備用。將股骨內側髁的最高點和股骨內收肌結節之中點初步選定為股骨止點,髕骨內緣中上1/3處為髕骨止點,分別垂直于股骨內側髁和髕骨內緣打入導針。然后將髕骨置于滑車中心,分別測量屈膝 0°、30°、50°、70°、90°時兩點之間的距離,差距小于或等于4 mm,謂之等長[1,2]。如差距較大則適當調整兩點的位置,主要是股骨側的位置反復測量,直至選擇滿意的等長位點。在股骨側沿導針切口1 cm,止血鉗鈍性剝離至骨面以7 mm鉆頭,鉆3 cm長骨性隧道,將肌腱編織縫合端導入隧道內,以7 mm可吸收螺釘固定。髕骨前正中切口,長約4 cm。移植肌腱經股骨切口,緊貼關節囊外側面由髕骨側切口導出。屈膝60度固定髕骨于股骨滑車中央,首先將移植肌腱游離端初步固定于選定位置之髕骨內緣及前面,伸屈膝活動,觀察張力的變化。手法測試重建髕股韌帶的張力;關節鏡探查靜態觀察髕股關節對合關系;關節鏡探查動態觀察髕股關節對合關系及髕骨運動軌跡。調整韌帶的張力,直至獲得良好的髕股關節對合關系和內外側軟組織平衡,即進行固定。固定方法是將選定部位的軟組織予以清理,露出骨面并稍加打磨,兩側以1 mm克氏針相對鉆孔,以絲線將肌腱固定于髕骨內緣及前面3~4針,剩余肌腱返折后折疊縫合,加強固定。將股內側肌斜頭在髕內側附麗點的腱性組織連同肌肉切開后向下及內側移位縫合于重建的髕股韌帶靠近髕骨止點的位置。
1.4 術后康復計劃 所有患者術后支具伸直位固定6周。術后第2天開始在CPM輔助下進行輕度屈膝鍛煉,活動范圍0~30°,一般術后4周內屈膝到90°。術后第2天開始進行股四頭肌等長收縮、直腿抬高鍛煉等。術后第2周可扶雙拐下地,患肢部分負重。患者進行負重或步行鍛煉時,必須佩戴支具,完全負重的時間一般在術后4周。6周后去除支具,但要求患者在運動或康復鍛煉時佩戴具有髕骨穩定作用的護膝。3個月可恢復正常工作,慢跑。6個月時可恢復正常的體育活動。
1.5 隨訪及評價 術后隨訪記錄并發癥的發生和轉歸。進行手法檢查髕骨穩定性。以術后Lysholm評分、IKDC主觀評分、Kujala knee score進行膝關節功能評分。隨訪測量髕骨外移度及髕骨傾斜角。
1.6統計學分析應用SPSS 12.0統計軟件,計量資料以ˉx±s表示,采用t檢驗,P<0.05為差異有統計學意義。
2 結果
32例中行髕外側支持帶松解手術22例,脛骨結節轉移術組14例,髕股韌帶組8例。隨訪時間12~36個月,脛骨結節移位組1例患者在康復功能鍛煉時出現了脛骨骨折,經歷了再次內固定手術,然而2年后隨訪膝關節功能恢復并未受到明顯影響。
2.1 手法髕骨穩定性檢查 脛骨結節轉移術后4例患者外推試驗髕骨外移>1.5 cm,髕骨不穩發生率28.6%。髕股韌帶重建組1例患者外推試驗髕骨外移>1.5 cm并為硬性止點,髕骨不穩發生率5.6%。髕股韌帶重建術后髕骨穩定性好于脛骨結節轉移術(P <0.05)。
2.2 屈膝20°CT評價髕股關節對合關系,測量髕骨傾斜度和髕骨外移率。術后2組髕骨傾斜角和髕骨外移率均恢復至正常范圍,2組比較術后髕骨傾斜角和髕骨外移率差異無統計學意義(P >0.05)。見表1~3。

表1 脛骨結節轉移術組手術前后髕骨傾斜度和髕骨外移率比較

表2 MPFL重建術組手術前后髕骨傾斜度和髕骨外移率比較

表32組患者術后髕骨傾斜度和髕骨外移率比較ˉx±s
2.3 術后Lysholm 評分、IKDC主觀評分、Kujala knee score評分均明顯高于術前評分,并且重建術組好于移位術組,二者比較具有統計學差異(P <0.01)。見表4~6。
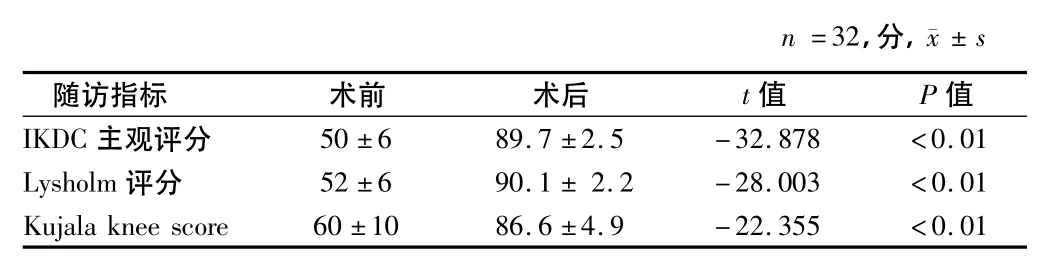
表4 脛骨結節移位術組手術前后膝關節評分比較
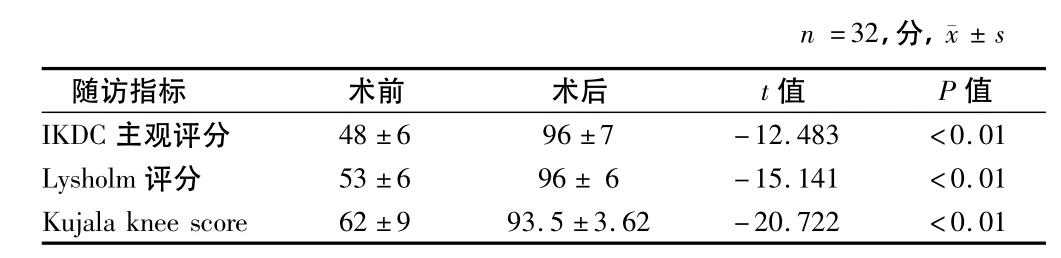
表5 MPFL重建術組手術前后膝關節評分比較

表62組術后膝關節評分比較n=32,分,ˉx±s
3 討論
3.1 髕股關節的生物力學特點 髕股關節骨關節炎常發生于40~60歲的中年人[3]。發病機制是髕骨外傾或外移,髕股關節外側壓力增大,造成髕骨外側、股骨滑車外側半軟骨損傷。主要癥狀是膝前痛。在疾病早期可被誤認為髕骨不穩。CT、MRI、髕骨軸位X線檢查可助診斷[4,5]。手術治療方法包括關節鏡監視下髕外側支持帶松解內側支持帶緊縮術、髕骨切除術、單純髕股關節成形術、脛骨結節前內側移位聯合髕骨外側支持帶松解術,內側髕股韌帶重建術等。
3.2 脛骨結節前內側轉移術 脛骨結節前內側移位術是傳統的治療髕股關節對合不良的方法。其目的是內移髕骨,減小髕股關節壓力,Cameron[6]報道在中年患者,良好率達82%,年齡大于45歲患者其臨床效果更好。Fulkerson等[7]報道術后2年優良率達90%,未發生術中及術后并發癥,髕骨內移最大達15 mm,但他強調了術中關節鏡檢查的重要性,通過髕骨內上入路可以在屈膝0~70°范圍內觀察髕股關節。Ellera等[8]認為療效與髕骨軟骨損傷部位有關。髕骨外側半損傷,優良率87%,內側損傷為55%,而彌漫性損傷僅為20%。因此,脛骨結節前內側移位術手術適應癥局限于髕股關節外側損傷的疾病。如果僅為髕骨外側移位,Bellemans等[9]僅行脛骨結節前內側移位術,而不進行髕骨外側支持帶松解。他認為髕骨外側移位并外傾時才行髕骨外側支持帶松解。但生物力學研究并不支持此觀點[10],本研究也正式如果不行外側支持帶松解,僅靠脛骨結節前內側移位很難達到良好的髕股關節對合關系,因此隨訪的14例患者無1例外進行了外側支持帶的松解。
3.3 內側髕股韌帶重建術 內側髕股韌帶被認為是維持髕骨穩定的最主要的靜態軟組織限制力量,可提供約53%~60%的限制力[11,12],在髕股關節炎的患者中,內側髕股韌帶松弛或損失常常是造成髕股關節對合不良的重要原因。Marray[13]的研究證實髕骨脫位患者中94%的病例存在MPFL的撕裂。因此近年來MPFL修復或重建成為恢復髕股關節解剖關系的主要手術方法。對于髕股韌帶的重建,目前的學者采用不同的方法[14],致力于恢復髕骨內外側軟組織平衡及正常的運動軌跡。學者研究證實內側髕股韌帶重建后可以大大緩解膝前痛,改善髕股關節炎癥狀,初步的臨床文獻報道也顯示中期的隨訪結果優良率高達96%[15],本研究也證實重建通過重建內側髕股韌帶可以達到良好的髕股關節軟組織平衡。
3.4 兩種手術方法比較 臨床隨訪提示盡管術后2組髕骨傾斜角和髕骨外移率均恢復至正常范圍,2組比較術后髕骨傾斜角和髕骨外移率差異無統計學意義,但是髕股韌帶重建術后膝關節評分優良率好于脛骨結節轉移術后優良率,說明內側髕股韌帶重建可以更好地提高髕骨的動力學功能,提高手術的效果。脛骨結節移位術的有創性及局部疼痛并發癥要高于髕股韌帶重建術,研究顯示脛骨結節移位術后骨折率為2.6%[16],骨折常發生在術后功能鍛煉時,由部分負重至完全負重期時。因為脛骨結節截骨后減弱了脛骨近端的強度,所以應讓患者充分理解8周內部分負重的重要性,且須6個月內避免體育活動。本研究也出現術后4周時1例患者在康復功能鍛煉時出現脛骨骨折。另外,脛骨結節移位術要求移位準確,不恰當的內移可能會增加髕骨內側面的磨損。而韌帶重建術后的主要問題在于腱骨愈合過程較慢,可能會出現排異反應,韌帶被拉長或蠕變等不良反應,本研究中所有病例均采用自體肌腱移植,因此大大減少了排異反應的發生率。盡管如此,髕股韌帶重建術后仍有一定的失敗率,研究顯示重建韌帶在伸膝位過度緊張,而屈曲位過度松弛,并提出非等長的重建方法是導致失敗的關鍵因素。David等[17]的實驗研究顯示重建的內側髕股韌帶在膝關節中度到深度屈曲時未能恢復正常的髕骨運動軌跡。臨床隨訪報告也顯示部分患者術后仍然出現髕骨脫位復發、髕骨不穩,膝前痛等[18],因此目前臨床上又提出雙束解剖重建髕股韌帶。
本研究證實不論是脛骨結節轉移術還是髕股韌帶重建術均能明顯提高髕骨穩定性,而髕股韌帶重建術臨床并發癥少,手術簡單,創傷小,術后膝關節功能評分改善明顯,建議臨床更多采用。
1 Ellera GJ.Medial patellofemoral ligament reconst ruction for recurrent dislocation of the patella:a preliminary report.Arthroscopy,1992,8:335-340.
2 Sallay PI,Poggi J,Speer KP,et al.Acute dislocation of the patella.A correlative pathoanatomic study.Am J Sports Med,1996,24:52-60.
3 Pidoriano AJ,Weinstein RN,Buuck DA,et al.Correlation of patellar articular lesions with results from anteromedial tibial tubercle transfer.Am J Sports Med,1997,25:533-537.
4 Fulkerson JP,Schutzer SF,Ramsby GR,et al.Computerized tomography of the patellofemoral joint before and after lateral release or realignment.Arthroscopy,1987,3:19-24.
5 Murray TF,Dupont JY,Fulkerson JP.Axial and lateral radiographs in evaluating patellofemoral malalignment.Am J Sports Med,1999,27:580-584.
6 Cameron HU,Huffer B,Cameron GM.Anteromedial displacement of the tibial tubercle for patellofemoral arthralgia.Can J Surg,1986,29:456-458.
7 Fulkerson JP,Shea KP.Disorders of patellofemoral alignment.J Bone Joint Surg Am,1990,72:1424-1429.
8 Ellera GJ.Medial patellofemoral ligament reconst ruction for recurrent dislocation of the patella:a preliminary report.Arthroscopy,1992,8:335-340.
9 Bellemans J,Cauwenberghs F,Brys P,et al.Fracture of the proximal tibia after Fulkerson anteromedial tibial tubercle transfer.A report of four cases.Am J Sports Med,1998,26:300-302.
10 Ishibashi Y,Okamura Y,Otsuka H,et al.Lateral patellar retinaculum tension in patellar instability.Clin Orthop Relat Res,2002,8:362-369.
11 Fulkerson JP,Schutzer SF,Ramsby GR,et al.Computerized tomography of the patellofemoral joint before and after lateral release or realignment.Arthroscopy,1987,3:19-24.
12 Pidoriano AJ,Weinstein RN,Buuck DA,et al.Correlation of patellar articular lesions with results from anteromedial tibial tubercle transfer.Am J Sports Med,1997,25:533-537.
13 Murray TF,Dupont JY,Fulkerson JP.Axial and lateral radiographs in evaluating patellofemoral malalignment.Am J Sports Med,1999,27:580-584.
14 Cossey AJ,Paterson R.A new technique for reconstructing the medial patellofemoral ligament.Knee,2005,12:93-98.
15 Nomura E,Horiuchi Y,Kihara M.A mid-term follow-up of medial patellofemoral ligament reconstruction using an artificial ligament for recurrent patellar dislocation.Knee,2000,7:211-215.
16 Stetson WB,Friedman MJ,Fulkerson JP.Fracture of the proximal tibia with immediate weightbearing after a Fulkerson osteotomy.Am J Sports Med,1997,25:570-574.
17 David A,Parker MD,Jerry W,et al.Comparison of Isometric and Anatomic Reconstruction of the Medial Patellofemoral Ligament:A Cadaveric Study.Orthopedics,2008,31:339-343.
18 Deie M,Ochi M,Sumen Y,et al.A long-term follow-up study after medial patellofemoral ligament reconstruction using the transferred semitendinosus tendon forpatellardislocation.KneeSurgSports Traumatol Arthrosc,2005,13:522-528.

