子癇前期-子癇患者TM及IL-6水平變化及意義
茹秀麗 儲建坤 李義飛 徐淑穩 劉榮欣 茹秀穎 張紅真
子癇前期影響著5% ~7%的妊娠期女性,是孕產婦和圍產期發病及死亡的主要原因之一[1,2]。其發病機制尚不十分清楚。可能的機制包括內皮細胞功能受損、血小板及中性粒細胞激活等[3]。最近研究顯示廣泛的內皮細胞功能障礙是子癇前期的主要原因。因此,對調節內皮細胞功能障礙的循壞因子的研究是目前的主要研究熱點。本研究旨在探討子癇前期-子癇患者血栓調節蛋白(TM)及血清白介素-6(IL-6)水平變化及其相關性,揭示子癇前期-子癇患者可能的發病機制。
1 資料與方法
1.1 一般資料 選擇2010年3至12月我院確診的妊娠高血壓子癇前期-子癇孕婦100例,分為子癇前期組,子癇前期患者50例,年齡23~35歲;孕周28~35周;子癇組,子癇期患者50例,年齡24~35歲;孕周27~35周;選擇同期正常妊娠女性30例作為對照組,年齡26~35歲,孕周28~34周。3組年齡、孕周差異無統計學意義(P>0.05),具有可比性。3組患者均無原發性肝、腎疾病,無糖尿病、風濕病及腫瘤等病史。
1.2 標本采集及測定 所有患者均于空腹抽取外周靜脈血10 ml,分成2管,每管5 m l,一管分離血清,-80℃冰箱保存,采用酶聯免疫吸附試驗(ELISA)方法測定血清IL-6濃度;另取2.7 ml與0.129 mol/L的枸櫞酸鈉0.3 ml按1∶9混合抗凝,置于硅化塑料管中,4℃放置30 min,3 000 r/min,離心20 min,取血漿分裝于0.6 ml Eppendorf管中,-70℃凍存,采用ELISA方法測定TM水平,操作步驟嚴格按照說明書進行。
1.3 儀器及試劑 全自動生化分析儀(美國貝克曼庫爾特公司LX20),離心機B600A(保定白洋淀離心機廠),TM 和IL-6 ELISA試劑盒(96人份,美國R&D公司)。
1.4統計學分析應用SPSS 11.5統計軟件,計量資料以±s表示,組間比較采用單因素方差分析,P<0.05為差異有統計學意義。
2 結果
2.1 3組TM和IL-6水平比較 子癇前期組和子癇組TM和IL-6水平較對照組明顯升高,且子癇組TM和IL-6水平較子癇前期組明顯升高,差異有統計學意義(P<0.01)。見表1。
表1 3組TM和IL-6水平變化比較±s
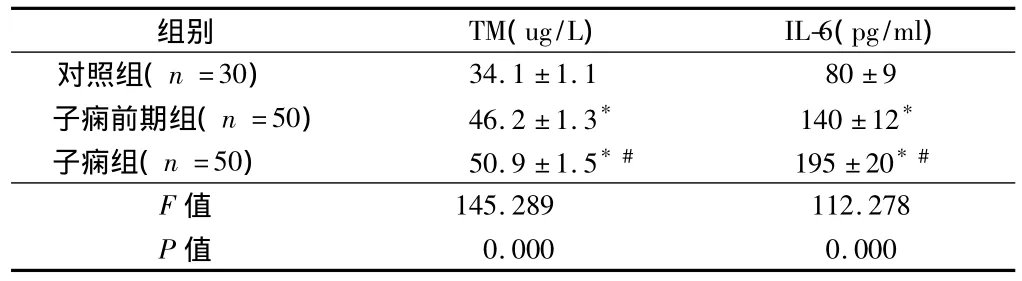
表1 3組TM和IL-6水平變化比較±s
注:與對照組比較,*P<0.01;與子癇前期組比較,#P<0.01
組別 TM(ug/L) IL-6(pg/ml)對照組(n=30)34.1±1.1 80±9子癇前期組(n=50) 46.2±1.3* 140±12*子癇組(n=50) 50.9±1.5*# 195±20*#F值145.289 112.278 P值0.000 0.000
2.2 相關性分析 TM和血清IL-6呈明顯正相關(r=0.762,P=0.001)。見圖1。
3 討論
子癇前期是妊娠最嚴重的并發癥,是孕產婦和圍產期發病及死亡的主要原因之一。其發病機制尚未完全闡明。近年來細胞因子與異常的免疫激活及內皮細胞損傷與妊娠期高血壓疾病的關系倍受關注。Kocyigit等[4]認為,血管內皮損傷和免疫失衡是妊娠期高血壓疾病發病的重要環節。妊娠期炎性因子的激活和釋放直接損傷內皮細胞的功能[5],在子癇前期-子癇的發生發展中起著重要的作用。
TM是一種廣泛存在于內皮細胞表面的糖蛋白,TM-蛋白C可通過減弱凝血酶的促凝作用及抑制凝血酶的產生而發揮抗凝作用。血管內皮細胞損傷達到一定程度可引起血漿中TM水平升高,因此TM既可作為一種獨立的血管內皮細胞損傷的分子標志物[6,7],又可反映體內的抗凝水平。研究顯示TM水平隨妊娠進展而逐漸升高,且TM升高的水平反映內皮細胞受損的程度[8,9]。本研究結果顯示子癇前期-子癇患者TM水平明顯升高,且與疾病的嚴重程度密切相關,說明TM可以判斷病情的嚴重程度。
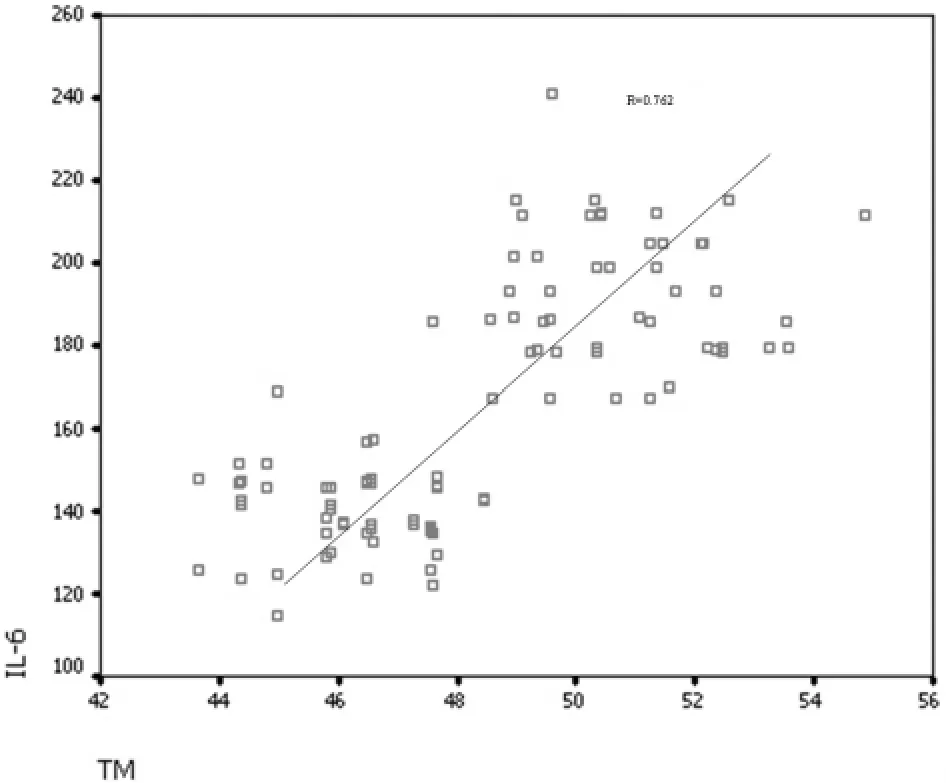
圖1 TM和血清IL-6相關性分析
IL-6主要是活化的單核細胞、巨噬細胞、T細胞等分泌的一種分子量為21~26 kD的糖蛋白。目前認為,IL-6參與炎性反應,造成血管內皮細胞受損,引起子癇前期-子癇一系列臨床癥狀[10]。Sharma等[11]研究認為 IL-6、IL-8 及 TNF-α 與妊娠期高血壓患者病情密切相關。李雅麗等[12]研究顯示妊娠期高血壓患者血清中高水平IL-6R導致IL-6敏感細胞過度表達IL-6,并參與了內皮細胞損傷過程。本研究結果顯示子癇前期-子癇患者血清IL-6水平明顯升高,且與疾病的嚴重程度密切相關,說明IL-6水平參與了子癇前期-子癇患者的發病過程,并且可以判斷病情的嚴重程度。本研究顯示TM與IL-6水平呈明顯正相關,說明TM和IL-6在子癇前期-子癇發病中起協同作用。
綜上所述,子癇前期-子癇患者體內多種刺激因子可以激活單核細胞和淋巴細胞使母體血中IL-6等促炎性細胞因子合成增加,造成血管內皮細胞受損[13,14],而受損的血管內皮細胞又進一步合成細胞因子形成惡性循環。同時胎盤本身可直接產生過多的細胞因子,損傷胎盤血管內皮細胞,引起胎盤組織缺血缺氧,進一步加重子癇前期-子癇患者的病情。因此TM和IL-6在子癇前期-子癇的發病中起著協同作用。
1 Roberts JM,Gammill HS.Preeclampsia:Recent insights.Hypertension,2005,46:1243-1249.
2 Zhang J,Meikle S,Trumble A.Severematernalmorbidity associated with hypertensive disorders in pregnancy in the United States.Hypertens Pregnancy,2003,22:203-212.
3 Swellam M,Samy N,Wahab SA,et al.Emerging role of endothelial and inflammatorymarkers in preeclampsia.Disease Markers,2009,26:127-133.
4 Kocyigit Y,Atamer Y,Atamer A,etal.Changes in serum levels of leptin,cytokines and lipoprotein in preeclamptic and normotensive pregnant women.Gynecol Endocrinol,2004,19:267-273.
5 Roberts JM,Lain KY.Recent Insights into the Pathogenesis of Pre-eclampsia.Placenta,2002,23:359-372.
6 應淑琴,單江,徐耕,等.經皮冠狀動脈成形術前后冠心病患者血小板、內皮功能和纖溶活性的變化及其臨床意義.中華血液學雜志,2001,22:155-156.
7 張愛華,孫達春,李小亮,等.大腸癌患者血小板和內皮細胞的功能及臨床意義.中華消化雜志,2004,24:109-110.
8 Hellgren M.Hemostasis during normal pregnancy and puerperium.Semin Thromb Hemost,2003,29:125-130.
9 Nadar SK,Al Yemeni E,Blann AD,et al.Thrombomodulin,von Willbrand factor and E-selectin as plasma markers of endothelial damage/dysfunction and activation in pregnancy induced hypertension.Thromb Res,2004,113:123-128.
10 Takacs P,Green KL,Nikaeo A,et al.Increased vascular endothelial cell production of interleukin-6 in severe preeclampsia.Am JObstetand Gynecol,2003,188:740-744.
11 Sharma A,Satyam A,Sharma JB.Leptin,IL-10 and inflammatory markers(TNF-alpha,IL-6 and IL-8)in preeclamptic,normotensive pregnant and healthy non-pregnantwomen.Am JReprod Immunol,2007,58:21-30.
12 李雅麗,王悅,戚磊.妊娠高血壓綜合征患者血清可溶性白細胞介素6受體和可溶性糖蛋白的檢測.中華婦產科雜志,2001,36:18.
13 Matsubara K,Nagamatsu T,Fujii T,et al.Lymphokine-activated killer cells induced from decidual lymphocytes reduce the angiogenic activity of trophoblasts by enhancing the release ofsoluble fms-like tyrosine kinase-1 from trophoblasts:an implication for the pathophysiology of pre-eclampsia.JReprod Immunol,2005,68:27-37.
14 Jonsso Y,Ruber M,Matthiesen L,et al.Cytokinemapping of sera fromwomen with preeclampsia and normal pregnancies.JReprod Immunol,2006,70:83-91.

