雙胎胎兒生長(zhǎng)不一致妊娠結(jié)局及臨床預(yù)測(cè)
陳曉紅
(上海市浦東新區(qū)婦幼保健院婦產(chǎn)科,上海200126)
隨著輔助生育技術(shù)的進(jìn)步及廣泛開展,雙胎妊娠的發(fā)生率逐年上升,而雙胎出生體重差異越大,圍產(chǎn)兒死亡率及不良結(jié)局的比例也越高。現(xiàn)通過對(duì)雙胎體重的不同差異組間圍產(chǎn)兒的結(jié)局、母體并發(fā)癥的比較,探討如何盡早發(fā)現(xiàn)及處理雙胎發(fā)育不一致,以改善胎兒及新生兒預(yù)后。
1 資料與方法
1.1 一般資料
2009年1月~2010年12月在筆者所在醫(yī)院分娩的雙胎妊娠孕婦共199例,以雙胎胎兒體重差>20%為診斷標(biāo)準(zhǔn),將病例分為發(fā)育不一致雙胎組(觀察組)32例,胎兒數(shù)64例,發(fā)育一致組(對(duì)照組)167例,胎兒數(shù)334例。觀察組年齡平均(27.56±2.3)歲,孕周(36.51±4.5)周,對(duì)照組年齡平均(29.34±4.3)歲,孕周平均(37.12±5.3)周,兩組比較差異無統(tǒng)計(jì)學(xué)意義。雙胎胎兒生長(zhǎng)不一致發(fā)生率為16.08%。
1.2 研究方法
復(fù)習(xí)病歷中有關(guān)母親和新生兒記錄,詳細(xì)記錄孕產(chǎn)婦的一般情況(包括年齡、孕產(chǎn)次、受孕方法等)、分娩孕周、分娩方式、孕期并發(fā)癥、新生兒出生體重、Apgar評(píng)分及新生兒結(jié)局。記錄并比較兩組分娩前B超檢查胎兒臍血流S/D值、胎兒腹圍差。分娩孕周通過末次月經(jīng)和孕早期B超共同確定。
1.3 診斷標(biāo)準(zhǔn)
雙胎發(fā)育不一致:雙胎出生時(shí)體重之差>20%;雙胎發(fā)育一致:體重之差≤20%。體重差計(jì)算公式為(大體重-小體重)/大體重×100%。小于孕齡兒(SGA)為估計(jì)胎兒體重小于相應(yīng)孕周的第10百分位或小于相應(yīng)孕周估計(jì)體重的兩個(gè)標(biāo)準(zhǔn)差。孕期并發(fā)癥診斷標(biāo)準(zhǔn)參考婦產(chǎn)科學(xué)教材第6版。
1.4 統(tǒng)計(jì)學(xué)處理
資料采用t檢驗(yàn)和χ2檢驗(yàn)。以P<0.05為差異有統(tǒng)計(jì)學(xué)意義。
2 結(jié)果
2.1 分娩前1周內(nèi)B超檢查結(jié)果
觀察組除去4例未進(jìn)行正規(guī)產(chǎn)檢者,28例產(chǎn)婦中胎兒臍動(dòng)脈S/D比值差>0.4者為19例,占67.85%;胎兒腹圍差>20mm者為23例,占82.14%。對(duì)照組除5例產(chǎn)婦未正規(guī)產(chǎn)檢,162例產(chǎn)婦中胎兒臍動(dòng)脈S/D比值差>0.4者為61例,占37.65%,胎兒腹圍差>20mm者29例,占17.68%。兩組比較差異均有統(tǒng)計(jì)學(xué)意義(P<0.01)。
2.2 兩組孕產(chǎn)婦并發(fā)癥比較
研究組妊娠期高血壓疾病、雙胎輸血綜合征的發(fā)生率明顯高于對(duì)照組,兩者相比有統(tǒng)計(jì)學(xué)意義(P<0.05)。妊娠期貧血、前置胎盤、胎盤早剝、產(chǎn)后出血、妊娠期肝內(nèi)膽汁淤積綜合征(ICP)、妊娠期糖尿病在兩組間差異無統(tǒng)計(jì)學(xué)意義。見表1。

表1 兩組母體并發(fā)癥比較
2.3 兩組孕婦分娩方式的比較
研究組剖宮產(chǎn)28例,占研究組總數(shù)的87.50%(28/32)。對(duì)照組剖宮產(chǎn)159例,占對(duì)照組總數(shù)的95.2%(159/167),兩組相比無統(tǒng)計(jì)學(xué)意義(P>0.05)。兩組陰道助產(chǎn)和臀助產(chǎn)差異無顯著性(P>0.05)。
2.4 兩組中圍產(chǎn)兒結(jié)局比較
觀察組分娩小于胎齡兒(SGA)30例,占46.87%(30/64),觀察組新生兒平均體重(2370±546)g,對(duì)照組(2536±387)g,觀察組明顯低于對(duì)照組,兩者相比有統(tǒng)計(jì)學(xué)意義(P<0.05)。觀察組圍產(chǎn)兒死亡率、新生兒畸形率均明顯高于對(duì)照組,差異有顯著性(P<0.01)。新生兒高膽紅素血癥、新生兒呼吸窘迫綜合征、新生兒進(jìn)入NICU比率在觀察組中均明顯高于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表2。
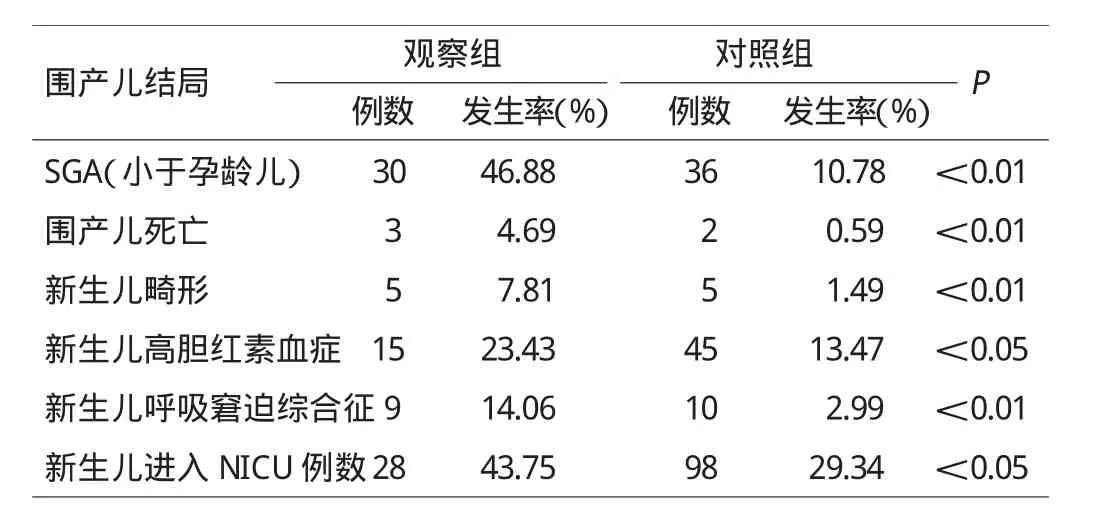
表2 兩組圍產(chǎn)兒結(jié)局比較
2.5 兩組孕婦受孕方式比較
觀察組自然受孕者30例,人工受孕者2例;對(duì)照組自然受孕者144例,人工受孕者23例。兩組受孕方式比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。
3 討論
3.1 雙胎胎兒生長(zhǎng)不一致的原因
(1)胎兒先天畸形:雙胎可發(fā)生各種先天畸形,如無腦兒、神經(jīng)管缺陷、腦積水、小腦畸形等,造成畸形主要原因是遺傳因素,另外還有機(jī)械因素,如局部壓迫造成胎兒局部畸形。不僅畸形胎兒本身的預(yù)后不良,而且由于一胎畸形并發(fā)羊水過多、胎盤早剝、晚期流產(chǎn)、早產(chǎn)、胎死宮內(nèi)等也影響另一胎預(yù)后,本文觀察組胎兒畸形5例(7.81%),遠(yuǎn)高于對(duì)照組。(2)血液動(dòng)力學(xué)不平衡:大約2/3的單卵雙胎共用一個(gè)單絨毛膜胎盤,胎盤對(duì)胎兒的血供是不均等的,單卵雙胎胎盤間往往有血液循環(huán)相同,單個(gè)的、底部的動(dòng)靜脈吻合,由于血液只向一個(gè)方向流,產(chǎn)生了明顯的血液動(dòng)力學(xué)失衡,導(dǎo)致雙胎輸血綜合征(TTTS),兩胎兒間出現(xiàn)明顯生長(zhǎng)不一致。發(fā)育不一致性雙胎合并雙胎輸血綜合征者,圍產(chǎn)兒死亡率和合并癥發(fā)生率高,雙胎輸血綜合征是導(dǎo)致發(fā)育不一致性雙胎高死亡率和發(fā)病率的主要危險(xiǎn)因素。本文觀察組TTTS 4例,明顯高于對(duì)照組(P<0.01)。(3)胎盤供血不足:雙胎胎盤面積大,位于子宮下段的胎盤供血相對(duì)不足,不利于營(yíng)養(yǎng)物質(zhì)交換。有臨床研究發(fā)現(xiàn),無論是雙絨毛膜還是單絨毛膜雙胎,不一致生長(zhǎng)的小胎兒的胎盤重量小,大小胎盤分別孕育大小胎兒,造成胎兒發(fā)育不平衡。(4)母體并發(fā)癥與雙胎生長(zhǎng)不一致的相關(guān)性:雙胎妊娠是高危妊娠,妊娠并發(fā)癥明顯增加,有研究顯示,妊娠期高血壓疾病與雙胎體重不均一性存在相關(guān)性,因其病理基礎(chǔ)為全身小動(dòng)脈痙攣,子宮胎盤血流量明顯減少,可通過臍動(dòng)脈S/D值增高所表現(xiàn)。子宮-胎盤血流量減少及血流阻力增高,氧和營(yíng)養(yǎng)物質(zhì)交換不足,可導(dǎo)致胎兒生長(zhǎng)不均衡,嚴(yán)重時(shí)雙胎均可發(fā)生胎兒宮內(nèi)生長(zhǎng)受限。本文觀察組32例孕婦患有妊娠期高血壓7例,占21.87%,其中子癇前期(重度)6例,與對(duì)照組相比有明顯差異。
3.2 雙胎胎兒體重不均一性與圍產(chǎn)兒結(jié)局的關(guān)系
據(jù)報(bào)道雙胎胎兒體重不一致時(shí),較大的胎兒通常是適于胎齡兒(AGA),較小胎兒最終發(fā)展為生長(zhǎng)受限[1]。在同性別的雙胎中胎兒死亡率是隨著體重差異的增加而明顯增加,新生兒SGA、呼吸窘迫、腦室內(nèi)出血、壞死性小腸炎及新生兒重癥監(jiān)護(hù)病房NICU入院率隨著出生體重差異的增加而明顯增加[2]。嚴(yán)重的雙胎發(fā)育不一致可導(dǎo)致一胎死亡,若一胎死亡發(fā)生在妊娠中晚期,且為單絨毛膜雙胎,可使存活兒多臟器受損。本文顯示,發(fā)育不一致雙胎組圍產(chǎn)兒死亡率、SGA、新生兒高膽紅素血癥、新生兒RDS、新生兒進(jìn)入NICU比率均明顯高于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。
3.3 發(fā)育不一致性雙胎妊娠的處理
由于發(fā)育不一致性雙胎預(yù)后相對(duì)較差,因此密切監(jiān)護(hù)雙胎發(fā)育,早期發(fā)現(xiàn)發(fā)育不一致性尤為重要。對(duì)懷疑或診斷為發(fā)育不一致性雙胎孕婦,在加強(qiáng)監(jiān)護(hù)的同時(shí),要特別注意并發(fā)癥的發(fā)生,并給予相應(yīng)的處理。妊娠中后期通過監(jiān)測(cè)雙胎發(fā)育和血流情況,能及時(shí)發(fā)現(xiàn)雙胎發(fā)育的不一致性,診斷先天畸形,判斷胎兒安危,并在超聲介導(dǎo)下進(jìn)行相應(yīng)治療。雙胎輸血綜合征的治療可通過系列羊膜腔穿刺、激光阻斷胎盤血管和選擇性減胎術(shù)。對(duì)估計(jì)胎兒體重不均一的孕婦,在積極治療合并癥的同時(shí),給予吸氧,能量補(bǔ)液、使用低分子肝素可以有效解決胎盤的高凝狀態(tài),降低血液黏度和血管阻力,增加胎盤血流灌注,從而改善胎盤功能,從根本上改善宮內(nèi)微環(huán)境,促進(jìn)胎兒宮內(nèi)發(fā)育。積極促胎肺成熟治療,可明顯改善胎兒預(yù)后。
3.4 分娩時(shí)機(jī)的選擇
本資料觀察組有3例雙胎之一胎死宮內(nèi),1例為孕28周時(shí)B超提示1胎兒臍部膨出,家屬放棄治療,孕32周此胎胎死宮內(nèi),孕34周入院行剖宮產(chǎn)終止妊娠,術(shù)中見1活男胎,2510g,羊水已Ⅱ度混濁,另見1死女胎,1900g,血性羊水,胎盤數(shù)2只。另1例患者孕期無正規(guī)產(chǎn)檢,孕35周因下腹痛入院,入院時(shí)1胎兒已胎死宮內(nèi),娩1活女胎2235g,羊水Ⅱ度,1死女胎1645g,羊水胎糞,臍帶帆狀附著,且兩胎盤間有大血管交通支,考慮TTTS可能。還有1例孕婦孕36周時(shí)因子癇前期重度,B超提示1胎臍血流異常增高入院,此時(shí)胎兒已處于相當(dāng)危險(xiǎn)境地,但因考慮此胎兒較小,故予保守治療,入院后4d,該胎兒胎死宮內(nèi),造成嚴(yán)重后果。后行剖宮產(chǎn)娩出二女嬰,活胎2580g,羊水清,死胎1580g,羊水胎糞。雙胎孕婦因?qū)m內(nèi)有兩胎兒,故胎動(dòng)計(jì)數(shù)往往不能真實(shí)反映胎兒宮內(nèi)情況,往往1胎兒胎動(dòng)已明顯減輕或消失,而產(chǎn)婦仍自覺有胎動(dòng),延誤病情。故孕中晚期對(duì)于高度懷疑胎兒生長(zhǎng)不一致者,應(yīng)加強(qiáng)產(chǎn)前檢查次數(shù),常規(guī)B超監(jiān)測(cè)胎兒臍動(dòng)脈血流,在胎盤功能不良早期,臍動(dòng)脈的血流阻力會(huì)增加,收縮期/舒張期(S/D)血流比增加,當(dāng)胎盤功能惡化至失代償時(shí),舒張期血流呈返流或斷流,提示胎兒發(fā)生低氧血癥的風(fēng)險(xiǎn)顯著增加,圍產(chǎn)兒病率和死亡率增加[3]。另外可結(jié)合胎兒生物物理評(píng)分等,如有異常及時(shí)處理,不可盲目延長(zhǎng)孕齡,錯(cuò)失分娩良機(jī)。雙胎之一胎兒死亡者,如為單卵雙胎,妊娠已超過34周,存活兒肺已成熟,應(yīng)立即終止妊娠;如孕周未及34周,可在密切監(jiān)護(hù)母胎情況下促胎肺成熟,時(shí)機(jī)成熟即終止妊娠。如為雙卵雙胎,因死胎對(duì)存活兒及母親影響相對(duì)較小,可維持孕周至36周后終止妊娠。
3.5 產(chǎn)前預(yù)測(cè)可改善胎兒預(yù)后
由于發(fā)育不一致性雙胎預(yù)后較差,因此應(yīng)密切監(jiān)護(hù)胎兒發(fā)育,早期發(fā)現(xiàn)胎兒發(fā)育不一致,積極預(yù)防和治療母體并發(fā)癥。早期B超監(jiān)測(cè)妊娠囊數(shù)及胎膜間隔的形狀,胎盤數(shù)目和位置,胎兒性別有利于胎兒生長(zhǎng)不一致及TTTS的鑒別。另外據(jù)研究顯示,當(dāng)胎兒產(chǎn)前B超提示胎兒腹圍相差>20mm,可作為胎兒生長(zhǎng)不一致的預(yù)測(cè)[2],本文32例觀察組產(chǎn)前B超提示胎兒腹圍差>20mm者占82.14%,遠(yuǎn)高于對(duì)照組,亦證實(shí)此觀點(diǎn)。另外,在本組資料中,觀察組S/D比值差>0.4者明顯高于對(duì)照組(P<0.05),當(dāng)雙胎間S/D比值差>0.4,往往合并S/D異常,顯示較小胎兒的胎盤存在高阻抗,胎盤血灌注不足,影響了胎兒的生長(zhǎng)發(fā)育,因此,臍動(dòng)脈S/D比值在雙胎妊娠中預(yù)測(cè)胎兒生長(zhǎng)不一致有很好的預(yù)測(cè)作用。當(dāng)胎兒臍帶動(dòng)脈血S/D差>0.4,往往提示雙胎妊娠生長(zhǎng)不一致[4]。因此,在雙胎超聲檢查時(shí),均應(yīng)仔細(xì)測(cè)量?jī)商弘p頂徑、腹圍。當(dāng)發(fā)現(xiàn)雙胎之間腹圍、雙頂徑頭圍及股骨長(zhǎng)等數(shù)值存在明顯差異時(shí),應(yīng)檢測(cè)不同胎兒所屬的臍動(dòng)脈血流,以早期發(fā)現(xiàn)雙胎間發(fā)育不一致的可能。
[1]段濤,楊慧霞,主譯.高危妊娠[M].北京:人民衛(wèi)生出版社,2008:474-476.
[2]楊孜.雙胎妊娠生長(zhǎng)不一致的診治[J].中國(guó)實(shí)用婦科與產(chǎn)科,2009,25(6):420-423.
[3]張燕,馬潤(rùn)玫,楊明輝.小于孕齡兒的病因、診斷與干預(yù)[J].實(shí)用婦產(chǎn)科雜志,2009,25(12):710-711.
[4]張珂,賀晶,焦玲潔.臍動(dòng)脈S/D比值監(jiān)測(cè)在雙胎妊娠預(yù)測(cè)胎兒發(fā)育的臨床意義[J].中國(guó)產(chǎn)前診斷雜志(電子版),2010,2(1):26-29.

