手法復位結合中藥治療良性位置性眩暈的臨床觀察
北京中醫藥大學附屬東方醫院神經內科 蔡英麗 占 戈 (北京 100078)
眩暈癥是臨床上常見的癥狀之一,良性位置性眩暈(BPPV)為最常見的前庭周圍性眩暈之一,其年發病率為約 64/10萬[1],國內對BPPV的認識較為滯后,其易被誤診為后循環缺血、梅尼埃病、頸椎病等。故本次研究旨在體位復位法治療的基礎上結合中藥治療,發揮中醫藥的特長,縮短急性期病程以及改善其植物神經功能癥狀。
1 臨床資料
2009年 9月至 2010年 9月 58例門診及住院確診 BPPV患者隨機分為治療組與對照組。治療組 30例,其中男 13例,女 17例;平均年齡 (44.05±1.22)歲;平均發病時間 (4.13±0.08)天。對照組 28例,其中男 10例,女 18例;平均年齡 (50.28±3.12)歲;平均發病時間 (3.07±1.35)天。兩組在性別、年齡、發病時間上差異無顯著性,具有可比性。
2 診斷標準
西醫參照 2006年貴陽會議提出的 BPPV診斷指南。中醫參照 《中醫內科學風痰濁上擾型眩暈的診斷》。
3 治療方法
3.1 對照組 采用 Epley手法復位,手法如下:(1)患者坐于診療床上;(2)治療者迅速將其由坐位改為仰臥位,保持頭位向后仰 30°,通常將患者頭掛于床緣,同時頭轉向患側約 45°;(3)改變頭位向健側。(4)將患者頭部連同軀體一起向健側轉動,側臥使面部向地面;(5)迅速恢復坐位,低頭位。每一體位維持時間為眼震消失時間,如眼震不明顯,維持 30 s或者 1min。
注意事項:對仍有眩暈者應多次復位爭取在每一步驟均無眩暈出現,手法復位后囑患者在 2天內盡量保持相對的直立頭位,避免抬頭、低頭和彎腰等動作,或做這些動作時盡量緩慢進行;睡眠時取健側半臥位。
3.2 治療組 復位手法同對照組,同時給予天麻鉤藤飲和溫膽湯加減。藥用:天麻、白蒺藜各 12 g,清半夏 9 g,竹茹 10g,陳皮、生白術各 12 g,生甘草 8 g,每日 1劑,均由我院配方顆粒房提供配方顆粒,每劑兩袋,每次 1袋,每日 2次,療程 14天。
4 統計學處理
數據分析用SPSS13.0統計包,計數資料比較用 χ2檢驗,計量資料用均數 ±標準差表示,比較用t檢驗。
5 療效觀察
5.1 療效判定標準 手法復位治療后眩暈消失或 Dix-Hallpike誘發試驗時眼震消失為治療有效。
5.2 治療結果 兩組患者平均病程比對照組明顯縮短,自主神經癥狀明顯減輕。眼震電圖和有效率無明顯差異。兩組患者療程、有效率及眼震電圖見表 1、表 2。
表1 兩組患者療程的比較 (天,±s)
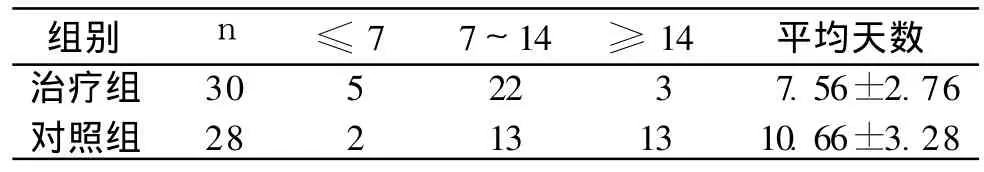
表1 兩組患者療程的比較 (天,±s)
注:與對照組比較,P<0.05
組別 n ≤7 7~14 ≥14 平均天數治療組 30 5 22 3 7.56±2.76對照組 28 2 13 13 10.66±3.28
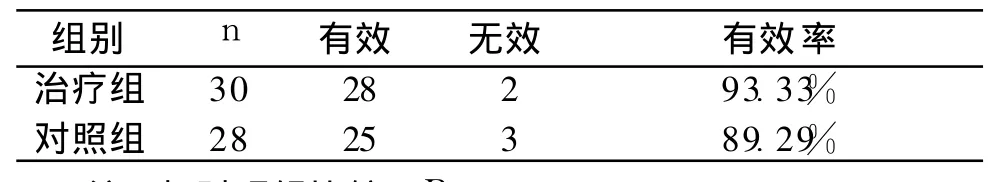
表2 兩組患者有效率及眼震電圖比較
5 討論
BPPV的典型臨床表現為頭部迅速運動到某一特定位置時引起伴有眼震的發作性眩暈,無先兆癥狀,持續時間一般為數秒至數分鐘,發作時可伴有面色蒼白、惡心、嘔吐等自主神經系統癥狀。其主要的病因和發病機制可能是半規管耳石癥[2]脫落的耳石在頭位變動時震動內淋巴導致兩側前庭功能平衡失調。隨著對本病認識的不斷深入,臨床醫生采用 Dix一 HalIPy等誘發試驗來診斷,而且療效肯定的體位復位法也已成為西醫治療 BPPV常規方法,但是經體位復位治療后患者常遺留有頭暈昏沉、惡心嘔吐、心悸汗出等植物神經功能癥狀。
中醫關于眩暈的記載最早見于 《內經》,稱其為 “頭眩”、“眩冒”。輕者閉目片刻即止;重者如坐舟車,甚者昏則欲仆,兼見惡心嘔吐、心悸汗出、面色蒼白等癥。主要病理因素為風、火、痰、瘀、虛,基本病機為本虛標實,緩解期以本虛為主,急性期以風、火、痰、瘀標實為主[2],尤其是風、火、痰三邪是急性期最主要的病理因素。
早在 《素問?至真要大論》就有 “諸風掉眩,皆屬于肝”的記載,明確指出眩暈與肝臟的關系,是關于肝陽升動,擾動清竅,發為眩暈最早的病機闡述,到了唐代孫思邈在 《備急千金藥方》第一次明確提出了 “風、熱、痰”三邪至眩的論點,成為風熱痰三邪至眩的理論基礎,到了金元時期劉河間提出了 “風火”立論,他認為風火屬陽,陽主升動,為眩為暈。自漢代張仲景始出從痰飲論治眩暈證,認為痰飲是眩暈病邪之一,并創制澤瀉湯,小半夏加茯苓湯等治療痰飲眩暈的方劑,成為 “無痰不作眩”的理論基礎主之”。朱丹溪更主張 “無痰不作眩”指出頭眩,治痰為主,無痰則不作眩,痰因火動,又相火也,治痰為先,夾氣藥降火。
良性位置性眩暈急性發作期,以“風、熱、痰”三邪為主,“天麻鉤藤飲”為治療肝厥眩暈之良劑,取其平肝熄風之功;“溫膽湯”主治痰熱內擾為患之病,取其清熱化痰祛煩止嘔之功。方中天麻,味甘性溫入肝經,本品性升屬陽,為肝經氣分之要藥,既能熄風止痙,又能鎮靜平肝,還能祛風除濕,尤適于肝風痰熱為患者故為君藥;白蒺藜味苦、辛、性平,入肝經,本品質輕色白,可升可降,可散可補,即可宣散肝經風邪,又能平肝陽熄肝風,與天麻配伍共奏平肝熄風之效;白術入脾胃經,生白術取其健脾之功而少燥氣,補脾益氣,燥濕化痰,以絕生痰之源;“善治痰者,不治痰而治其氣”,陳皮理氣燥濕,氣順而痰消;竹茹入肺胃膽經,性寒即能清化熱痰,又能清熱止嘔;清半夏去其溫燥之性,取其化痰燥濕,降逆止嘔之功,半夏去其溫燥之性,取其化痰燥濕,降逆止嘔之功;生甘草清熱緩急,調和諸藥。肝陽上亢加鉤藤、石決明;肝熱重者加夏枯草、柴胡;痰熱重者加膽南星、瓜蔞;筆者用Ep ley復位法結合治療BPPV,能明顯縮短病程,并改善眩暈、惡心、嘔吐等植物神經癥狀,收到良好效果。有效率和眼震電圖比較無明顯差異,原因可能是短期內手法復位的方法已被證實是即時有效的治療方法,以后可以繼續進行緩解期有效率和眼震電圖的觀察。
[1] 王天鐸,樊忠.實用耳鼻咽喉科學 [M].濟南:山東科學技術出版社,1996.179-182
[2] 胡文霞,莊建華,張林,等.顆粒復位手法治療后半規管良性發作性位置性眩暈的對照研究 [J].神經病學與神經康復學雜志,2009,6(1):17-20
(2011-02-26 收稿)

