脂聯素和抵抗素與妊娠期糖尿病的相關性研究
鄭璐,張涵,杜鵑
(1.中國醫科大學附屬盛京醫院婦產科,沈陽 110004;2.沈陽醫學院奉天醫院婦產科,沈陽 110024)
妊娠期糖尿病(gestational diabetes mellitus,GDM)是指妊娠期發生或首次發現的嚴重程度不同的糖代謝異常性疾病,是妊娠期常見的并發癥之一,其發生率逐年升高[1]。脂肪組織不僅是能量儲存器官,還是內分泌器官[2~4],通過分泌多種激素及信號調節因子與中樞神經系統、免疫系統及其他內分泌器官密切聯系,參與神經、內分泌、免疫網絡系統的調節。
1995 年 Scherer等[2]、Nakano 等[3]先后在人血漿內分離獲得人脂聯素(Adiponectin ADP),研究表明脂聯素在調節糖脂代謝中發揮著重要作用,它具有促進血漿游離脂肪酸氧化、增加外周組織對胰島素的敏感性、抑制肝糖輸出和葡萄糖再生、抗炎、抗動脈粥樣硬化等功能。國外學者[5]在研究Ⅱ型糖尿病的發病機制中,逐步證實脂聯素能改善胰島素抵抗,是胰島素的一個增敏劑,但在妊娠期糖尿病中研究較少。2001年Steppan等[4]在研究抗糖尿病新藥的過程中,發現了一種新的脂肪細胞激素,胰島素增敏可使此激素水平降低,故命名為抵抗素(resistin)。抵抗素作用于脂肪細胞、肝臟、肌肉等胰島素靶器官,導致葡萄糖介導的葡萄糖代謝出現異常,同時也可促進內皮細胞活化及平滑肌細胞增殖。抵抗素與肥胖、胰島素抵抗、糖尿病的發生發展有密切關系[6]。本實驗通過ELISA方法檢測不同糖耐量孕婦的血清ADP、抵抗素水平,研究其與GDM的相關性,并探討相應機制。
1 材料與方法
1.1 收集資料2008年3月~2009年12月在中國醫科大學盛京醫院及沈陽醫學院附屬奉天醫院產前檢查門診隨機抽取孕周在28~32周的孕婦為對象,詳細檢查并記錄孕婦體質量,測量身高,計算體質指數(BMI)。進行 50 g葡萄糖負荷試驗(GCT),1 h后抽取靜脈血查血糖≥7.8 mmol/L者,進一步行75 g糖耐量試驗(OGTT),診斷按樂杰主編的第7版《婦產科學》[7]的標準,OGTT:空腹及 1、2、3 h 靜脈血糖值分別為 5.6、10.3、8.6、6.7 mmol/L,如血糖有 2 項或2項以上達到標準可診斷為GDM,只有一項高于標準診斷為GIGT。按其結果進行分組,糖耐量正常組(NGT)30例、糖耐量異常組(GIGT)21例、妊娠期糖尿病組(GDM)32例。
1.2 指標檢測孕婦檢查前晚禁食8~10 h,次晨空腹抽取肘靜脈血4 mL(兩管),一管送檢驗科測空腹血糖(FBG)和空腹胰島素(FINS),另一管靜置1 h后,3 000 r/min離心15 min,吸取血清置于-70℃低溫冰箱保存,待標本收集完畢,同批測定血清脂聯素及抵抗素。血糖采用葡萄糖氧化酶法檢測;胰島素采用全自動時間分辨分析法測定;應用穩態模型評估法(HOMA)評估胰島素抵抗指數(HOMA-IR),計算方法為HOMA-IR=FBG×FINS/22.5;血清脂聯素及抵抗素采用Elisa方法測定,試劑盒購于美國Linco公司,具體步驟按照試劑盒說明進行。
1.3 統計方法全部數據輸入SPSS13.0進行統計學分析。采用t檢驗及方差分析方法比較,P<0.05具有統計學意義,各組間分別進行一般資料、生化指標比較,血清脂聯素、抵抗素比較,胰島素抵抗比較;對脂聯素及抵抗素進行相關性分析,脂聯素、抵抗素與其他指標間的相關性分析,用Pearson相關分析方法分析兩變量之間的關系,P<0.05具有統計學意義。
2 結果
2.1 一般資料和生化指標比較如表1所示,3組之間的年齡無顯著差異;GIGT、GDM組與NGT組間體質指數差異有統計學意義(P<0.05),而GIGT與GDM組間體質指數差異無統計學意義;3組間空腹血糖值、空腹胰島素值、胰島素抵抗指數差異具有統計學意義(P<0.05)。
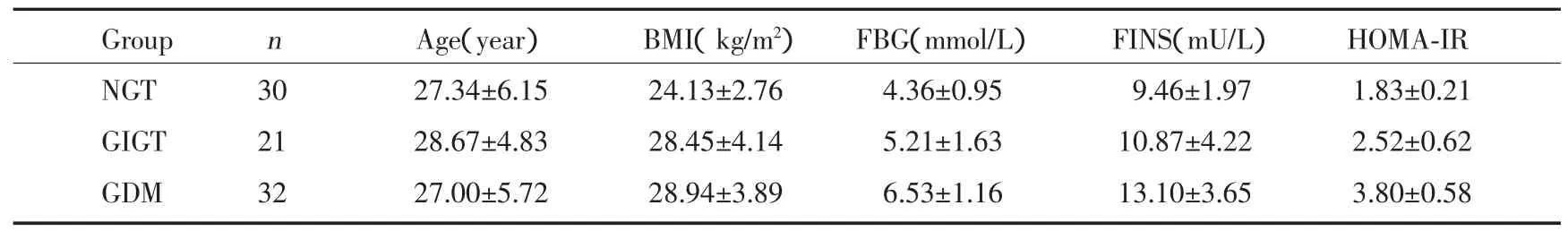
表1 各組研究對象一般情況(x±s)Tab.1 General states of samples(x±s)
2.2 脂聯素濃度變化比較 從NGT組到GDM組脂聯素濃度逐漸降低,分別為NGT組(8.67±1.72)mg/L、GIGT 組(5.43±2.64)mg/L、GDM 組(4.52±2.16)mg/L,差異有統計學意義(P<0.01)。
2.3 抵抗素濃度變化比較 從NGT組到GDM組抵抗素濃度逐漸升高,分別為NGT組(6.45±1.02)μg/L、GIGT 組(9.11±3.82)μg/L、GDM 組(10.63±4.13)μg/L,差異有統計學意義(P<0.01)。
2.4 血清脂聯素與其它指標間的相關分析如表2所示GIGT、GDM組脂聯素與體質指數、空腹血糖值、空腹胰島素值、胰島素抵抗指數呈負相關(P<0.01),NGT組無顯著相關性。
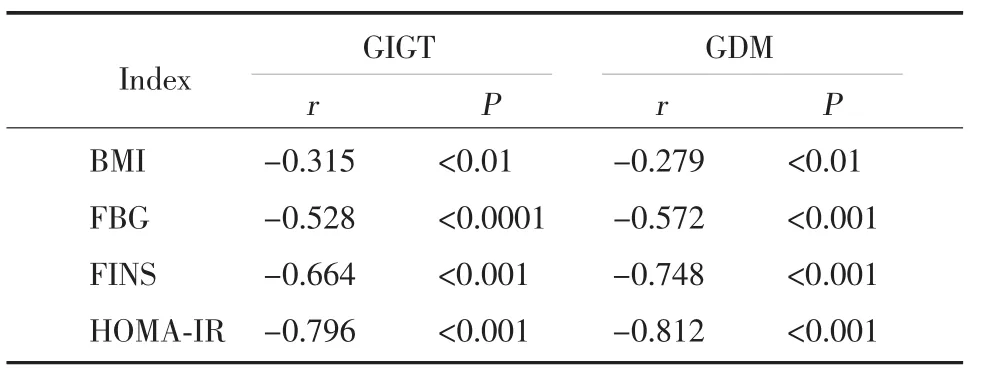
表2 血清脂聯素與各指標間的相關分析Tab.2 The correlation of serum adiponectin with others
2.5 血清抵抗素與其它指標間的相關分析如表3所示GIGT、GDM組抵抗素與體質指數、空腹血糖值、空腹胰島素值、胰島素抵抗指數呈正相關(P<0.01),NGT組無顯著相關性。
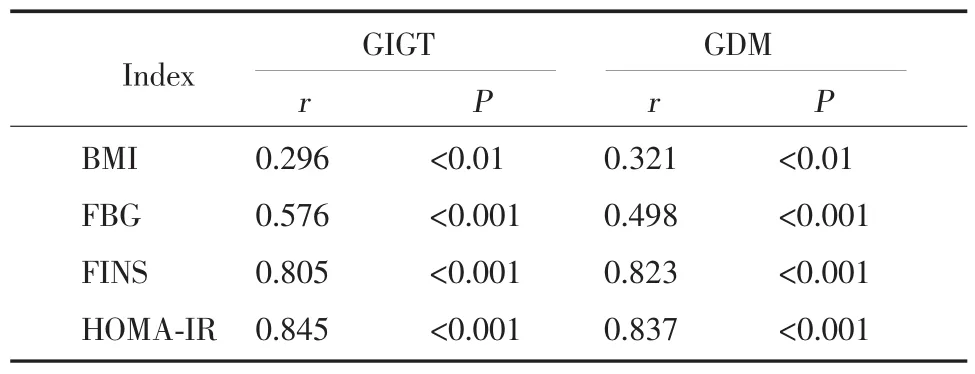
表3 血清抵抗素與各指標間的相關分析Tab.3 The correlation of serum resistin with others
2.6 血清中脂聯素與其抵抗素的相關分析 在GIGT、GDM組脂聯素與抵抗素呈現顯著的負相關(r=-0.842、-0.856,P<0.001)。
2.7 多元逐步回歸分析以脂聯素為應變量,以體質指數、空腹血糖值、空腹胰島素值、胰島素抵抗指數和抵抗素為自變量進行多元逐步回歸分析,發現胰島素抵抗指數和抵抗素最后進入方程,成為影響脂聯素水平的;以抵抗素為應變量,以體質量指數、空腹血糖值、空腹胰島素值、胰島素抵抗指數和脂聯素為自變量進行多元逐步回歸分析,發現胰島素抵抗指數和脂聯素最后進入方程,成為影響抵抗素水平的因素。
3 討論
脂聯素的生物學作用包括增加胰島素的敏感性,降低血糖水平,逆轉胰島素抵抗等[2~4]。本研究探討3組不同糖代謝孕婦的血清脂聯素水平,發現隨著糖代謝異常加重,脂聯素水平逐漸下降,推測ADP是GDM的一個保護因子。脂聯素的多種生物學作用近年來引起國內外廣泛關注,特別是脂聯素是否能用于臨床作為治療Ⅱ型糖尿病、妊娠期糖尿病及心血管疾病等。本研究通過相關分析得出,脂聯素與體質量指數、空腹血糖值、空腹胰島素值、胰島素抵抗指數成負相關。血清脂聯素水平與孕晚期BMI成負相關,在脂肪含量增加時分泌反而減少,可能是由于脂聯素在脂肪形成的過程中有負反饋抑制的作用,GDM患者雖全身脂肪總量增多,但由于單位脂肪組織分泌脂聯素減少,故血漿總脂聯素水平仍有下降,不能滿足機體需要。脂聯素與胰島素抵抗的關系是目前研究熱點之一,我們發現血漿ADP水平的下降與IR發展相平行,即IR越嚴重,ADP血清水平越低,ADP可以認為是胰島素的一個增敏劑。脂聯素是調節胰島素敏感性的因子,在孕期糖代謝和脂肪代謝中起著重要的作用,是GDM發生的重要標志之一,有望用于GDM發生的風險預測,以早期逆轉GDM孕婦的代謝紊亂,減少遠期并發癥和對胎兒的影響,并有望開發為治療妊娠期糖尿病的新藥。
血清抵抗素是2001年美國賓西法尼亞大學內分泌醫學部Steppan等[5]在對噻唑烷二酮類藥物作用機制研究中發現的。當噻唑烷二酮類藥物致核受體過氧化物酶體增殖物激活受體γ受體活化后,脂肪細胞分泌的一種未知的蛋白質分子的數量減少,從而改善胰島素活性,因其水平升高有致胰島素抵抗的作用,故將其命名為抵抗素,意即對胰島素的抵抗。它被認為是過多的脂肪組織致胰島素抵抗的可能關聯因素。抵抗素的發現被認為是糖尿病和肥胖癥領域的突破性進展。本研究結果表明,GDM孕婦體內存在更強的胰島素抵抗,一方面血漿胰島素水平顯著升高,另一方面血糖水平也顯著升高。Steppan等對小鼠脂肪細胞的體外試驗證實,抵抗素有削弱胰島素的葡萄糖攝取及轉運和蛋白質合成的多種作用。低水平抵抗素與脂肪組織胰島素敏感性的下降呈劑量依賴性,高水平抵抗素幾乎可以完全抑制胰島素的作用;抵抗素去除后數小時,脂肪細胞又重新獲得對胰島素的敏感性,從而證明在生理濃度下,抵抗素可特異性地削弱胰島素的作用。GDM孕婦血漿抵抗素水平增高可能與下列因素有關:一是孕期體質量的增加和脂肪的過度積累,增加的體脂合成了更多的抵抗素;另一方面近來研究[9]表明,妊娠時胎盤亦可分泌抵抗素。抵抗素與胰島素抵抗指數顯著正相關,推測可能是由于在病理情況下,受體和(或)受體后信號傳導障礙,高水平的抵抗素和胰島素難以發揮正常的生理功能,而升高的抵抗素卻不能抑制胰島素的分泌,從而使胰島素進一步升高,產生更強的胰島素抵抗。
另外,本研究首次探討了妊娠期糖尿病患者體內脂聯素和抵抗素的相關性。實驗結果表明,在GIGT、GDM組脂聯素與抵抗素呈顯著的負相關,多元逐步回歸分析顯示胰島素抵抗指數和抵抗素是影響脂聯素水平的最為顯著的因素,胰島素抵抗指數和脂聯素是影響抵抗素水平的最為顯著的因素;表明二者在GDM的發生發展中起著相反的作用,在劑量上相互拮抗,在功能上相互制約,是妊娠期糖尿病發病過程中一對非常重要的細胞因子。而二者相互作用的機制還有待進一步研究。
綜上所述,脂聯素和抵抗素作為新的脂肪細胞因子,在妊娠過程中的動態變化以及與胰島素抵抗的密切關系將為妊娠內分泌改變提供新的試驗證據,并為妊娠糖尿病的發病機制提供線索。孕期低脂聯素水平、高抵抗素水平和GDM發病之間高風險相關,對妊娠期糖尿病的篩查、預測及估計預后有重要意義,這將為GDM的診斷、治療提供新的理論依據。
[1]Lambrinoudaki I,Vlachou SA,Creatsas G.Genetics in gestational diabetes mellitus:association with incidence,severity,pregnancy outcome and response to treatment [J].Curr Diabetes Rev.2010 Nov,6(6):393-399.
[2]Scherer PE,Will Jams S,Fogliano M,et al.Anovel serum protein similar to Clq,produced exclusively in akipocytes [J].Biol Chem,1995,270(45):6746-6754.
[3]Nakano Y,Tobe T,Choi-Miura NH,et a1.Isolation and characterization of GBP28,anovel gelatin-binding protein purified from human plasma[J].Biochemstry(Tokyo),1996,120(4):803-812.
[4]Steppan CM,Bailey ST,Bhat S,et al.Thehormoneresistin links obesity todiabetes[J].Nature,2001,409(3):307-312.
[5]Shali MT,Roberto R,Edi V,et al.Maternal serumadiponectin multimersin gestational diabetes [J].Perinat.Med.2009,37(6)637-650.
[6]Hanley A,Williams K,Stern MP,et al.Homeostasismodel assesment of insulin resistancein relation totheincidenceof cardiovascular disease[J].Diabetes Care,2002,25(7):1177-1184.
[7]樂杰主編.婦產科學[M].7版.北京:人民衛生出版社,2004:150-154.
[8]Yura S,Sagawa N,Itoh H,et al.Resistin is expressed in the human placenta[J].JClin Endocrinol Metab,2003,88(3):1394-1397.

