新生兒重癥監護病房呼吸機相關性肺炎感染的目標性監測與控制
英若蘭
新生兒重癥監護病房 (NICU)的新生兒由于先天發育不全、早產、呼吸機等侵入性操作及廣譜抗生素的使用等危險因素,醫院感染發生率較高。研究顯示NICU的醫院感染率為6%~40%,遠高于普通新生兒病房和兒科病房[1]。NICU呼吸機相關性肺炎 (ventilator-as-sociated pneumonia,VAP)是新生兒應用機械通氣的常見并發癥和重要致死原因。我院自2008年1月開展了以NICU VAP感染為主要內容的目標性監測,調查VAP感染發病率及危險因素,制定相應的控制措施,有效控制NICU VAP發病率,現報道如下。
1 資料與方法
1.1 臨床資料 2008年1月—2010年12月入住我院NICU接受機械通氣的重癥患兒303例,其中男142例,女161例;年齡≤1 d 265例,2~15 d 26例,16~28 d 12例;出生時胎齡≤37周144例,>37周159例。基礎疾病:新生兒窒息78例,新生兒肺透明膜病75例,新生兒呼吸窘迫綜合征61例,胎糞吸入綜合征34例,新生兒肺炎17例,呻吟原因待查38例。
1.2 機械通氣方法 呼吸機采用嬰兒呼吸機dzagger,babglog800,SLE50V。上機指標:按照《實用新生兒學 》標準[2],采用同步間歇指令通氣 (synchronized intermittent mandatory ventilation,SIMV)、控制通氣 (controlled mechanical ventilation,CMV)、高頻振蕩通氣 (high frequency oscillatory ventilation,HFOV) 和經鼻持續氣道正壓通氣 (nasal continuous positive airway pressure,NCPAP)模式,根據原發病及血氣分析調節呼吸機參數,氣管插管在無菌操作下15 s內完成。
1.3 監測方法 醫院感染管理科專職人員和新生兒科醫院感染監控醫生每天進行前瞻性監測,包括查閱病歷、查看檢驗報告、床邊巡查等,關注潛在的感染患兒。NICU護士每日晨8:00(或午夜12:00)登記“ICU患者日志”,包括每日新住進患兒數、在住患兒數、使用呼吸機患兒數。NICU主管醫生及時填寫“NICU醫院感染目標性監測記錄表”,包括呼吸機使用時間、病原學檢測及抗生素使用等,發現VAP,及時填寫并上報醫院感染病例報告卡和醫院感染病例報告表。數據資料的整理、匯總及分析由專人負責,每日核實數據資料,如發現數據缺失,及時查找原因,并采取措施,逐步完善監測方法;每3個月對監測指標進行匯總小結,查找是否有問題,以提高數據收集的準確性。
1.4 VAP診斷標準 參照衛生部頒布的《醫院感染診斷標準》(試行) 。
1.5 統計學方法 采用SPSS 13.0統計軟件進行統計學處理,計數資料采用χ2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 VAP感染率 監測期間共計發生VAP 22例次,呼吸機使用天數1 202 d,VAP日感染率為18.30‰。2008年、2009年和2010年VAP日感染率比較,差異有統計學意義 (χ2=6.51,P<0.05,見表1)。
2.2 VAP發生危險因素分析 不同胎齡、出生體質量、機械通氣時間患兒VAP感染率比較,差異均有統計學意義(P<0.05,見表2)。
2.3 病原學檢測 22例VAP患兒的呼吸道分泌物中共培養出病原菌9株(40.91%)。其中銅綠假單胞菌2例、不動桿菌2例、耐甲氧西林金葡菌1例、產堿單胞菌1例、陰溝腸桿菌1例,非發酵菌1例,真菌1例。共檢測到6例耐藥菌,1例陰溝桿菌耐復方新諾明及慶大霉素,1例產堿單胞菌耐慶大霉素及頭孢吡肟,1例耐甲氧西林金黃色葡萄球菌(MRSA)耐氨芐西林、哌拉西林及頭孢曲松;1例不動桿菌耐頭孢呋肟;1例陰溝桿菌耐氨芐西林舒巴坦,1例銅綠假單胞菌廣譜耐藥:對頭孢曲松、哌拉西林、頭孢吡肟、氨芐西林舒巴坦、丁胺卡那霉素、頭孢他啶均耐藥。
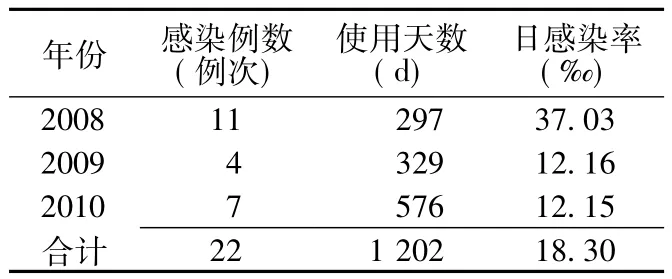
表1 各年VAP感染率Table1 VAP rate of each year
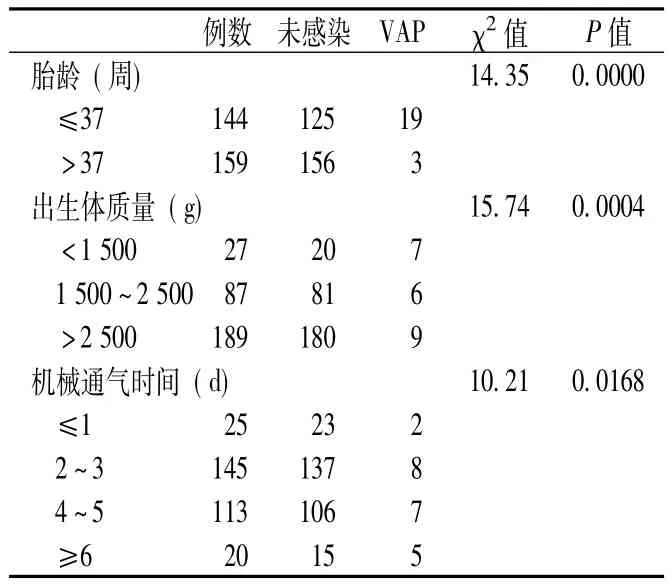
表2 VAP發生危險因素分析Table2 Risk factors for VAP
3 討論
VAP是一種常見的醫院內感染,據報道VAP在全球發病率為20%~71%,死亡率為21%~77%,在早產兒中發生率和死亡率更高[4]。VAP是影響機械通氣的危重新生兒治愈率的重要因素之一,只有找出VAP發病的高危因素,給予積極有效的防治,才能提高危重新生兒的搶救成功率。
本研究結果表明,NICU中VAP日感染率為 18.30‰;2008、2009及 2010年NICU的VAP日感染率分別為37.03‰、12.16‰、12.15‰。我院從2009年實施干預措施,預防控制VAP,2009和2010年VAP發病率顯著降低,低于2007年山東三甲綜合性醫院VAP感染率(32.2‰)[5]。
NICU機械通氣患者易發生下呼吸道感染,引起新生兒VAP的病因較復雜,除了新生兒的解剖生理特點外,本次監測發現胎齡、出生體質量及通氣時間長短與VAP發病率有關。如早產兒、機體免疫力功能低下,通氣時間過長,機械通氣破壞了機體屏障功能,從而加速各種細菌侵入并增加感染機會,特別是氣管插管后,口咽部的細菌可經氣管插管的管壁直接向下蔓延到肺部,外界感染也可直接通過導管入侵肺部。胎齡越小,VAP的發生率越高,提示免疫功能和肺成熟度與VAP有較大的關系;機械通氣時間越長,VAP的發生率越高,表明侵入性治療時間越長,呼吸道感染機會越大,與文獻報道一致[4]。
我院自從2008年開展目標性監測,針對VAP發生的危險因素采取干預措施,有效降低了VAP的發生率。
本研究VAP感染撤機時氣管導管末端分泌物培養陽性率為40.91%,共檢測到6例耐藥菌,其中1例為廣譜耐藥菌。
VAP的發病機制與多種因素有關,機械通氣導致人體呼吸系統防御機制受損,口咽部定植菌的誤吸及聲門下區分泌物是VAP的重要來源或途徑;人工氣道管道細菌及細菌生物被膜 (BF)形成,BF中的細菌可間歇性向氣管內釋放,是引發VAP反復發生和耐藥的重要原因之一。口咽部分泌物與機械通氣患者氣管內導管內細菌寄殖及BF形成關系較密切[6]。呼吸治療器械污染、醫護人員的無菌操作不規范、病室環境和醫務人員的手交叉感染及濫用抗生素導致耐藥菌株出現、繁殖、菌群失調等多種因素也可導致VAP的發生。
本研究結合VAP感染監測結果提出綜合性防治措施: (1)做好孕期的保健和定期做好產前檢查,降低早產兒出生率。 (2)把握好上呼吸機、撤機指征,控制與盡量縮短機械通氣時間,并且避免重復上機。(3)加強NICU管理,嚴格無菌操作,做好NICU消毒隔離。(4)嚴格遵守衛生制度,醫務人員應嚴格按指征認真洗手或用快速手消毒液消毒雙手。(5)呼吸機管道每周更換1次,有明顯分泌物污染時則應及時更換;濕化器添加無菌注射用水,每天更換;螺紋管冷凝水應及時作為污水清除,不可直接倒在室內地面,不可使冷凝水流向患者氣道。(6)根據氣道分泌物情況定期氣道濕化、翻身、拍背、吸痰,避免不必要的吸引。 (7)加強抗生素應用管理,根據藥敏結果合理應用抗生素,盡量單種用藥,減少聯合用藥。(8)繼續采取WHO推薦的預防VAP的措施如:床頭抬高30°,每天做停機評價,每6 h用洗比泰沖洗口腔,及時吸出插管氣囊上方的分泌物,深靜脈血栓的預防措施。(9)對嚴重免疫缺陷患者,應進行保護性隔離。
1 Bradym T.Health care associated infections in the neonatal intensive care unit[J].Am J Infect Control,2005,33(5):268-275.
2 金漢珍,黃德珉,廖希吉.實用新生兒學[M].3版.北京:人民衛生出版社,2003:470.
3 中華人民共和國衛生部.醫院感染診斷標準 (試行)[S].北京,2001.
4 黃國盛,黃惠萍,駱盈瑩,等.NICU呼吸機相關性肺炎的臨床分析和防治對策[J].中國婦幼保健,2008,23(11):1567-1569.
5 李衛光,秦成勇,王一兵,等.山東省12所綜合性醫院ICU目標性監測分析[J].中華醫院感染學雜志,2009,19(4):384-386.
6 蔡少華,張進川,錢桂生.機械通氣病人氣管內導管生物被膜的結構和病原學特征[J].中國抗生素雜志,2001,26(3):199-203.

