2010年至2011年區(qū)級(jí)醫(yī)院呼吸科鮑曼不動(dòng)桿菌感染細(xì)菌耐藥性檢測(cè)和分析①
王國(guó)文 張淑媛
(1.大連市金州區(qū)第一人民醫(yī)院藥劑科; 2.大連醫(yī)科大學(xué)附屬第一醫(yī)院藥劑科 遼寧大連 116000)
鮑曼不動(dòng)桿菌(Ab)是一種不發(fā)酵糖類(lèi)的革蘭氏陰性桿菌,現(xiàn)在已經(jīng)成為醫(yī)院感染的重要病原菌之一。Ab在醫(yī)院的環(huán)境中分布很廣且可長(zhǎng)期存活,是條件致病菌,一般認(rèn)為對(duì)健康個(gè)體不致病,但可使虛弱個(gè)體感染,引起肺炎、燒傷感染、傷口感染、腦膜炎、尿路感染、腹膜炎、心內(nèi)膜炎、骨髓炎、關(guān)節(jié)炎等,進(jìn)一步可發(fā)展為敗血癥。近年來(lái)不但感染在逐漸增多,且其耐藥性日益嚴(yán)重。鮑曼不動(dòng)桿菌感染往往存在混合感染,所以臨床表現(xiàn)不典型。本文對(duì)2010年至2011年期間大連某區(qū)級(jí)醫(yī)院呼吸內(nèi)科住院患者送檢的感染性標(biāo)本進(jìn)行分離、回顧性調(diào)查和分析,為臨床抗菌藥物的合理選用提供有效的參考,體會(huì)和報(bào)道如下。
1 臨床資料
1.1 一般資料
2010年7月至2011年6月,我院對(duì)呼吸科送檢的痰液、咽拭子、穿刺液等標(biāo)本經(jīng)過(guò)普通細(xì)菌分離,標(biāo)本源自同一患者做一株記。
1.2 分離試驗(yàn)
細(xì)菌分離培養(yǎng)采用法國(guó)梅里埃公司生產(chǎn)的全自動(dòng)細(xì)菌分析儀VITEK-32,操作參照《全國(guó)臨床檢驗(yàn)操作規(guī)程(第2版)》。
1.3 藥敏試驗(yàn)
采用Kirby-Bauer紙片瓊脂擴(kuò)散法測(cè)定菌株,紙片為與上述全自動(dòng)分析儀配套的革蘭氏陰性桿菌鑒定卡及藥敏卡。
2 結(jié)果
2.1 菌株分布,結(jié)果(表1)
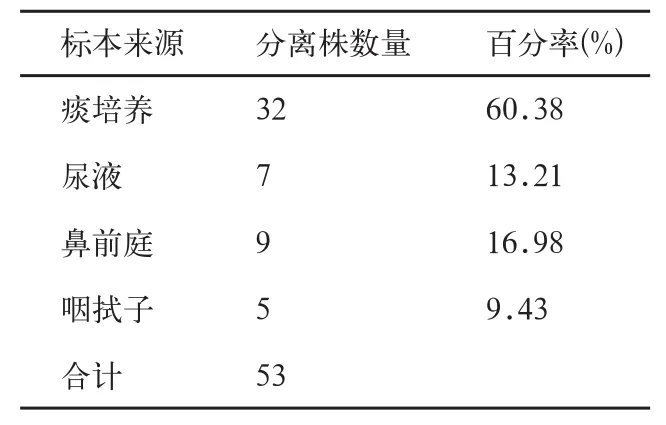
表1 感染Ab標(biāo)本的分布情況
2.2 藥敏試驗(yàn),耐藥結(jié)果(表2)
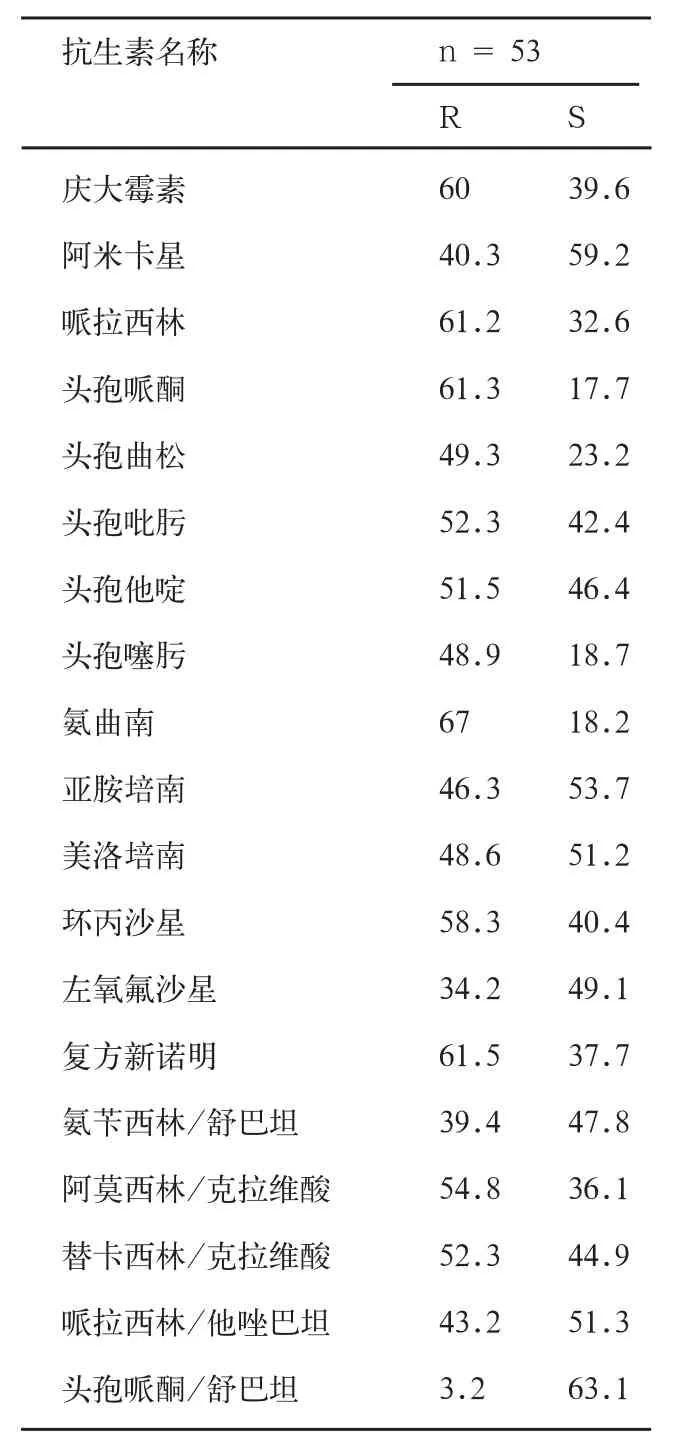
表2 鮑曼不動(dòng)桿菌對(duì)抗菌藥物的耐藥性(%)
3 治療與處理
對(duì)于本次測(cè)定的Ab感染,都合并其他致病菌的感染。所以,在治療護(hù)理有條件的情況下,將患者隔離在單人病房,如無(wú)條件則加強(qiáng)基礎(chǔ)隔離。同時(shí),醫(yī)護(hù)人員注意強(qiáng)調(diào)早期預(yù)防、加強(qiáng)洗手規(guī)范,最大限度減少交叉感染機(jī)會(huì)。在選用抗生素治療時(shí),則根據(jù)患者本人感染性標(biāo)本的病原學(xué)診斷、耐藥性實(shí)驗(yàn)結(jié)果、以及近期感染性標(biāo)本的發(fā)展趨勢(shì)選用抗生素。治療效果良好,沒(méi)有院內(nèi)感染的爆發(fā)流行。
4 討論
4.1 對(duì)于Ab耐藥的預(yù)防首先是合理使用抗生素。
目前濫用抗生素的現(xiàn)象直接導(dǎo)致了各種耐藥菌的流行,并起了一定的擴(kuò)散作用。由于我區(qū)級(jí)醫(yī)院所接納的患者多是周邊鄉(xiāng)鎮(zhèn)和農(nóng)村的患者,由于經(jīng)濟(jì)、就醫(yī)等條件的原因,此類(lèi)人群對(duì)抗生素等藥物使用不如經(jīng)濟(jì)發(fā)達(dá)地區(qū)廣泛,所以參考和比較其他文獻(xiàn),Ab的分離率和耐藥實(shí)驗(yàn)結(jié)果較經(jīng)濟(jì)發(fā)達(dá)地區(qū)低,由此也可以看出對(duì)抗生素的控制和合理使用在耐藥病菌的廣泛傳播中起著重要作用。
4.2 醫(yī)院應(yīng)加強(qiáng)對(duì)新入院及易感人群的監(jiān)測(cè)
細(xì)菌檢驗(yàn)室應(yīng)選用準(zhǔn)確的檢測(cè)手段,分離和發(fā)現(xiàn),及時(shí)向臨床和藥劑科報(bào)告,以便更好地控制感染和隔離治療。我院分離得到的格蘭氏陰性桿菌中,最常見(jiàn)的前5位病原菌依次為:銅綠假單胞菌、肺炎克伯雷菌、鮑曼不動(dòng)桿菌、大腸埃希菌、嗜麥芽窄食單胞菌。鮑曼不動(dòng)桿菌占臨床分離的革蘭氏陰性菌株總數(shù)的百分比逐年升高,表明該菌目前在醫(yī)院感染中形勢(shì)非常嚴(yán)峻,所以加強(qiáng)易感人群的檢測(cè)十分重要,檢測(cè)結(jié)果可以直接為臨床提供治療依據(jù),利于對(duì)感染的控制。
4.3 嚴(yán)格消毒和感染控制制度
對(duì)Ab耐藥菌群感染病人曾有建議在單獨(dú)的病房中隔離治療,但大多數(shù)醫(yī)院還不具有此種隔離條件,所以臨床醫(yī)護(hù)人員的防護(hù)意識(shí)和措施尤為重要:探視病人后要洗手,如果有可能接觸到病人的體液,則要戴上一次性手套。平時(shí)應(yīng)做好個(gè)人衛(wèi)生,如勤洗手保持手的清潔、避免接觸他人的傷口或傷口流出物等。醫(yī)護(hù)人員檢查病人前后要嚴(yán)格洗手消毒以防院內(nèi)交叉感染。
4.4 治療
有些專(zhuān)家把Ab稱(chēng)為“革蘭氏陰性桿菌中的MRSA”,該菌耐藥性強(qiáng)、耐藥譜廣,其引起的感染已經(jīng)成為臨床治療中非常棘手的問(wèn)題。在治療感染的同時(shí),必須考慮到抗生素導(dǎo)致的細(xì)菌耐藥,盡可能選擇有效且低誘導(dǎo)耐藥的藥物。盡管對(duì)于耐藥菌株感染還沒(méi)有最優(yōu)化的治療方案,但加強(qiáng)對(duì)耐藥機(jī)制、藥代動(dòng)力學(xué)等方面的了解,通過(guò)調(diào)整給藥劑量、延長(zhǎng)輸注時(shí)間、甚至可以改用吸入式給藥等方法,以達(dá)到最佳的效果。鮑曼不動(dòng)桿菌的耐藥性以頭孢哌酮/舒巴坦最低,其次是亞胺培南、美洛培南和哌拉西林/他唑巴坦等。臨床醫(yī)生在治療鮑曼不動(dòng)桿菌感染時(shí)應(yīng)根據(jù)臨床情況和以及藥敏試驗(yàn)結(jié)果合理選用抗菌藥物;針對(duì)于多重耐藥鮑曼不動(dòng)桿菌感染,可聯(lián)合采用敏感藥物,但必須制定合理的抗生素食用策略以延緩耐藥。同時(shí)采取綜合的治療策略,如切斷傳播途徑、積極治療原發(fā)病等方法,最大程度地控制發(fā)生和發(fā)展。
總之,因?yàn)閷?duì)多種抗生素藥物耐受和可供選擇的藥物的有限性,Ab感染越來(lái)越引起臨床關(guān)注。針對(duì)該問(wèn)題,首先必須加強(qiáng)對(duì)Ab的分離和耐藥監(jiān)測(cè),為臨床用藥提供可靠依據(jù);加強(qiáng)抗生素的合理使用及管理,避免濫用、泛用廣譜抗生素。對(duì)于一般Ab感染應(yīng)根據(jù)藥敏結(jié)果選用其他敏感抗生素或2種抗生素聯(lián)合應(yīng)用;加強(qiáng)感染控制措施,積極治療Ab感染者并做好基礎(chǔ)隔離,通過(guò)嚴(yán)格醫(yī)務(wù)人員洗手及加強(qiáng)病房消毒措施,切斷傳播途徑,防止Ab醫(yī)院感染的發(fā)生和流行。
 中國(guó)衛(wèi)生產(chǎn)業(yè)2012年7期
中國(guó)衛(wèi)生產(chǎn)業(yè)2012年7期
- 中國(guó)衛(wèi)生產(chǎn)業(yè)的其它文章
- 水中無(wú)機(jī)鹽檢測(cè)能力驗(yàn)證結(jié)果分析
- 新醫(yī)學(xué)模式下的急診工作的發(fā)展前景
- “媽媽班”是城市化進(jìn)程中落實(shí)免疫接種的創(chuàng)新載體
——東柵街道社區(qū)衛(wèi)生服務(wù)中心創(chuàng)辦“媽媽班”向消滅免疫“空白”更高標(biāo)準(zhǔn)努力的啟示 - 調(diào)脂藥物在糖尿病治療中的重要性
- 護(hù)理禮儀教學(xué)方法綜合運(yùn)用探析①
- 醫(yī)學(xué)院分析化學(xué)實(shí)驗(yàn)課的改革探討①
