陰道B超聯合宮腔鏡診斷絕經后子宮出血的臨床效果分析
李 紅
(浙江省寧波市鄞州區邱隘中心衛生院B超室,浙江寧波 315101)
陰道B超聯合宮腔鏡診斷絕經后子宮出血的臨床效果分析
李 紅
(浙江省寧波市鄞州區邱隘中心衛生院B超室,浙江寧波 315101)
目的分析陰道B超聯合宮腔鏡對絕經后子宮出血(postmenopausal uterine bleeding,PMB)患者宮腔內病變的診斷價值,以提高該病的診斷水平。方法對PMB患者178例均進行陰道B超和宮腔鏡檢查,并與病理結果進行比較。結果單獨行陰道B超檢查,與病理學結果符合率為80.90%;單獨行宮腔鏡診斷,與病理學結果符合率為88.20%,宮腔鏡聯合陰道B超檢查,與病理學結果符合率為92.70%,高于前兩者,且差異有統計學意義(P<0.05)。結論宮腔鏡聯合陰道B超診斷PMB的準確率高于單獨采用宮腔鏡或陰道B超。
子宮出血;超聲檢查;宮腔鏡檢查
絕經后子宮出血(postmenopausal uterine bleeding,PMB)是指生理性絕經1年后出現陰道出血或血性分泌物,其發病率高,病因復雜,主要由內生殖器的非器質性、良性與惡性病變引起[1]。臨床多采用陰道B超與診斷性刮宮以明確診斷,但漏診率與誤診率均較高,宮腔鏡可以對子宮腔內進行直接觀察,對外觀異常的病灶能在直視下定位,這2種臨床常用的診斷方法各有其優勢。本研究通過對PMB患者178例分別進行陰道B超及宮腔鏡檢查,并與病理結果相比較,以探討陰道B超聯合宮腔鏡檢查對PMB診斷的臨床價值。
1 資料與方法
1.1 一般資料:2008年12月—2010年12月我院就診的PMB患者178例。年齡48~76歲,平均(54.2±4.3)歲,絕經年齡1~28年。出血時間2d~6個月。少量不規則陰道出血142例,少許血性分泌物12例,間斷性滴血24例。所有患者均經B超檢查后行宮腔鏡檢查。
1.2 檢查方法
1.2.1 陰道B超檢查:采用日產TOSHIBA超聲儀,探頭頻率為5.0~7.5MHz。患者排空膀胱,取截石位,先將探頭置入陰道以初步了解子宮位置、輪
廓及附件區有無異常回聲等盆腔基本情況,再連續掃描以清晰顯示宮腔內口至宮底內膜的回聲,在子宮縱切面測量雙層子宮內膜厚度和宮腔情況,并取子宮內膜進行病理學檢查。
1.2.2 宮腔鏡檢查:采用日本OLYMPUS公司生產的直徑為4.5mm硬管型宮腔鏡,患者取截石位,常規外陰消毒后,用2%利多卡因進行宮頸局部浸潤麻醉,以5%葡萄糖500mL作為膨宮介質,并加入慶大霉素16萬U,以預防感染。使用持續加壓膨宮裝置,膨宮壓力保持100~120mmHg,膨宮流量為150~250mL/min。進鏡后從宮頸開始依次觀察宮頸管、宮腔、雙側宮角、子宮內膜,詳細記錄宮腔形態、深度、厚度等,檢查后直視下取內膜進行病理學檢查。
1.3 診斷標準:以雙層子宮內膜厚度≥0.5cm或宮腔內內膜不連續、有占位性病變為陰道B超異常的診斷標準;宮腔鏡診斷以《臨床婦產科內窺鏡技術》為標準[2],并對陰道B超和宮腔鏡檢查結果與病理檢查結果進行比較;陰道B超聯合宮腔鏡檢查,以符合上述任一判定標準為診斷標準。
1.3 統計學方法:應用SPSS13.0軟件進行統計分析,計數資料以百分率表示,組間比較采用χ2檢驗。P<0.05為差異有統計學意義。
2 結 果
2.1 陰道B超聯合宮腔鏡檢查與病理檢查結果比較:178例PMB患者中,子宮內膜生理性病變81例(其中正常子宮內膜16例,子宮內膜炎47例,萎縮型子宮內膜18例)占45.5%;子宮內膜增生癥31例,占17.4%;子宮內膜息肉30例,占16.9%;子宮內膜癌21例,占11.8%;黏膜下子宮肌瘤15例,占8.4%。宮腔鏡聯合陰道B超檢查的診斷符合率高于單獨宮腔鏡和陰道B超檢查(P<0.05)。見表1。
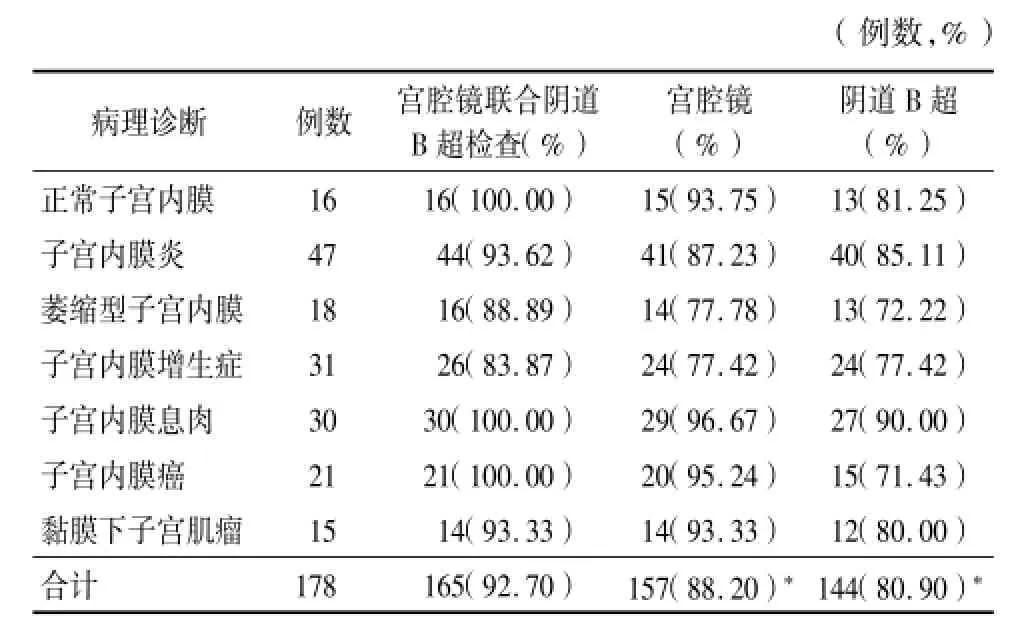
表1 陰道B超聯合宮腔鏡檢查與病理檢查結果比較
3 討 論
PMB是子宮內膜癌的危險信號,65%~70%子宮內膜癌患者可出現PMB癥狀[3]。因此早期發現子宮內膜病理性改變可使患者得到及時有效的治療,對提高患者的治愈率和生存率具有重要意義。此外,本研究發現非器質性病變引起的出血在PMB中占有較大比例,其中又以子宮內膜炎與子宮內膜萎縮為主,與國內相關報道基本一致[4]。可能的原因是絕經后卵巢功能減退,體內雌激素水平下降使子宮內膜萎縮變薄,腺體變細,腺管易于阻塞形成腺體囊腫后破裂出血,或生殖道抵抗力下降,易受病原體逆行感染造成子宮內膜炎癥而引起異常出血。
診斷性刮宮曾是確診子宮內膜病變的“金標準”,但其具有創傷性,且存在一定的漏診率。本組資料顯示,陰道B超在診斷絕經后子宮出血的敏感性較高(92.70%),且操作簡便、無創傷、可重復,可觀察子宮各切面及宮腔內的全貌和內部結構的聲像,能提示較大的內膜息肉和黏膜下肌瘤,但B超主要通過不同組織聲抗不同形成的界面和各種回聲來顯示子宮輪廓、宮腔內聲像及盆腔內其他組織的病變,不能顯示宮腔微小病變,故其特異性相對較低(38.3%),病因的鑒別診斷能力較弱[5],易導致誤診。與陰道B超相比較,宮腔鏡具有以下幾個方面的優勢:①可了解宮腔內占位性病變的部位、大小、范圍和形態,易于發現微小病變,降低了漏診率;②可對可疑病灶進行定位活檢,提高宮腔內病變的診斷準確性,并行病灶摘除,兼具治療作用[6];③可確定子宮內膜癌病變范圍,并了解宮頸管是否受累,有助于內膜癌分期。本研究結果顯示,對于診斷絕經后子宮出血的特異度、陽性預測值均高于陰道B超,尤其對老年性子宮內膜炎、子宮內膜癌、子宮內膜息肉及黏膜下子宮肌瘤的診斷,與病理診斷高度一致,但宮腔鏡無法檢查子宮壁和子宮外盆腔異常[7]。因此,陰道B超聯合宮腔鏡檢查可互為彌補,從而快速而準確地診斷子宮內外盆腔病變,最終依據病理確診。
綜上所述,PMB患者應常規行陰道B超檢查,并對子宮內膜厚度>5mm者進一步行宮腔鏡檢查,同時結合病理學檢查,從而避免診刮的盲目性和提高診斷率。
[1] 屈麗華,徐亞平,徐珠鳳.宮腔鏡在絕經后子宮出血診治中的臨床應用[J].中國婦幼保健,2011,26(3):474-475.
[2] 董建春,夏恩蘭.臨床婦產科內窺鏡技術[M].濟南:山東科學技術出版社,2002:224.
[3] 彭芝蘭.子宮內膜癌的規范化治療[J].中國癌癥防治雜志,2012,4(1):14-18.
[4] 楊素琴.宮腔鏡檢查與治療絕經后子宮出血80例臨床與病理分析[J].實用臨床醫學,2008,9(6):74-76.
[5] 湯淼云,朱輝玲.陰道B超和宮腔鏡檢對異常子宮出血的臨床價值研究[J].中國內鏡雜志,2008,14(6):618-620.
[6] MU YL,WANG J,SHI M.Clinical value of hysteroscopy and ultrasonography in women with post menopausal bleeding[J].J Med Imaging,2006,16(2):187-190.
[7] 樊松峰.宮腔鏡聯合B超在絕經后子宮出血診斷中的臨床應用[J].中國醫療前沿,2009,4(14):83.
(本文編輯:趙麗潔)
R711.52
B
1007-3205(2012)06-0723-02
2011-11-23;
2012-04-10
李紅(1973-),女,浙江寧波人,浙江省寧波市鄞州區邱隘中心衛生院主治醫師,從事超聲診斷學研究。
10.3969/j.issn.1007-3205.2012.06.044

