腫瘤人群糖尿病患病率調查
摩根斯坦 等
在腫瘤醫院中,有11%的腫瘤患者伴有糖尿病或高血糖(隨機血糖>11mmol/L)。向糖尿病專科轉院的患者中超過一半的患者有胃腸道原發腫瘤,超過20%的患者(同時在使用類固醇)血糖控制差,進行人工營養的患者中有18%血糖控制差。轉診來自于內科和外科的情況均有。
因此,在癌癥患者中糖尿病和高血糖是常見的問題,這些患者有復雜的糖尿病治療需求。同時患有癌癥和糖尿病的患者需要獲得專門的糖尿病護理。
引言
最近關于糖尿病和癌癥之間的關系引起了各界相當大的興趣。一系列的流行病學研究已經表明糖尿病可以增加患癌癥的風險。許多研究也提出了兩者之間的連接機制,包括高血糖的直接影響和高胰島素血癥的間接影響。
雖然目前的研究大部分都集中在糖尿病可以增加患癌癥的風險上,但這些數據也顯示伴有糖尿病的癌癥病人比沒有糖尿病的癌癥病人預后更差。在手術后和總生存期內都能觀察到這種效應。
此外,癌癥及其治療對糖尿病的管理也提出了許多挑戰,如外科手術、糖皮質激素治療、人工營養治療以及惡心、嘔吐等癥狀都增加了血糖控制不穩定性。目前很少有研究證實已確診為癌癥的患者的糖尿病和高血糖發病率。由于許多正在專科醫院或單位接受治療的癌癥患者并沒有獲得糖尿病專科團隊的幫助,這個問題會變得更加嚴重。自2009年起,在英國皇家馬斯登醫院的患者都將獲得糖尿病和內分泌醫生的專業支持,該醫院是切爾西和威斯敏斯特NHS基金會的合作伙伴。
因此,我們計劃研究在腫瘤專科醫院的患者中糖尿病和高血糖的患病率,并分析轉院患者的來源和原因,以確定糖尿病是否為因癌癥住院治療患者的一個重要問題,并指導未來的醫療服務發展。
病人和方法
在倫敦皇家馬斯登醫院,通過檢查所有病人的醫療和護理記錄以確定那些已知的糖尿病患者。這項檢查由糖尿病專科顧問和臨床審計人員在2009年的夏季和秋季的兩個獨立的日子分別進行。醫院被分為兩個地點:第一天只有一個地點進行了檢查(89張),第二天兩個站點都進行了檢查(226張病床)。醫院提供全方位的腫瘤治療(包括腫瘤外科治療),提供腫瘤專科醫院和轉診中心的服務。糖尿病的確認以既往明確的既往史為基礎。排除只進行當天治療的患者(例如門診化療或日間手術)。
此外,實驗室血糖結果從所有進行系統檢查的住院患者中獲得。記錄實驗期間所得到的最高血糖濃度,以評價未被識別為糖尿病患者中的高血糖(靜脈血糖>11mmol/L)頻率。以2009年全國住院糖尿病研究中在鄰近的急診醫院內糖尿病發病率為對照。
同時對進行糖尿病會診時間超過6個月的80名轉院者的其他信息進行分析,以確定患者腫瘤部位和轉院原因。
該項目由皇家馬斯登NHS基金的審計委員會批準。
結果
腫瘤專科醫院的糖尿病和高血糖的患病率是11.4%,其中8.4%為已知的糖尿病患者。相比而言,在全國糖尿病報告中急癥醫院(acute hospital,指國外對情況危急的病人進行短期緊急治療的醫院,病人病情穩定后將轉入社區醫院接受長期治療。——本刊注)內糖尿病的患病率為15.6%。所有腫瘤醫院住院患者的實驗室最高血糖濃度分布在圖1中示出。對血糖>11mmol/L患者進行分析,有3%的糖尿病患者在既往醫療記錄或護理交接表中均未被提示患有糖尿病。
80名轉診至糖尿病中心的病人中,超過一半(54%)的患者來自于內科治療人群(包括內科腫瘤學,臨床腫瘤學,血液學和姑息治療),其余來自于手術治療群體。超過一半(52%)的轉院患者患有胃腸道腫瘤、婦科腫瘤和泌尿系統腫瘤(圖2)。有趣的是,19名(24%)的轉院患者有內分泌相關問題,包括低鈉血癥、腎上腺皮質功能不全和嗜鉻細胞瘤患者圍手術期管理。在61名糖尿病轉診患者中,21%與類固醇激素引起的高血糖有關,18%的患者在人工營養(腸內或腸外)期間出現高血糖。只有2個轉診患者(3%)出現低血糖(圖3),其余的患者仍存在高血糖,盡管在其他臨床情況(包括手術后)進行過常規的糖尿病治療。
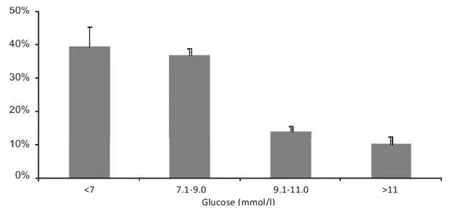
圖1 住院患者最高血糖分布
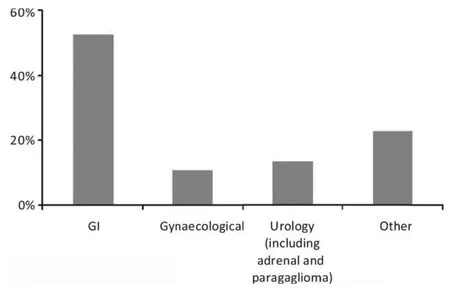
圖2 被轉診至糖尿病專科的腫瘤患者原發腫瘤部位分布
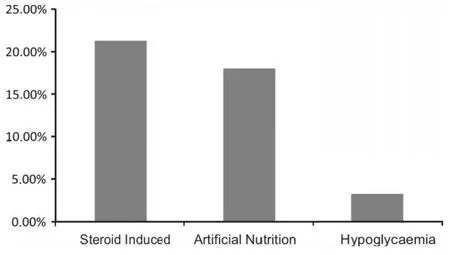
圖3 被轉診至糖尿病專科的常見原因
在腫瘤專科醫院的住院患者中,糖尿病或實驗室證實的高血糖的總患病率剛剛超過11%。雖然這低于確定在鄰近的急癥綜合醫院中多科室(包括心內科、腎內科等)的高血糖患病率,它仍提示我們,正在接受治療的癌癥患者中高血糖是一個重大負擔。事實上,這個數字可能被低估了,因為以空腹或隨機血糖水平并不能完全確定高血糖。因此空腹狀態血糖最高值低于11mmol/L的患者也可能在事實上患有糖尿病。我們還證明在糖尿病的識別過程中,不是所有血糖升高的患者都能被醫務人員確定為糖尿病。這與在急癥醫院的研究數據一致。因此,在癌癥患者中糖尿病和高血糖是常見的問題,而照顧這些患者的醫生和護理人員需要有足夠的訓練,包括糖尿病的識別和診斷。
此外,腫瘤醫院的糖尿病顧問醫師分析發現腫瘤患者患糖尿病的比例較高,超過20%的患者是由于服用類固醇導致高血糖(包括預先存在或不存在糖尿病者),18%的患者在人工營養治療過程中出現高血糖。這是一個特別重要的現象,因為到目前為止,在這種情況下如何獲得血糖的最佳控制,仍缺乏共識和/或明確的準則,使得非糖尿病專科醫生在處理這種情況時尤為困難。盡管有證據顯示,糖尿病患者癌癥手術后的預后較差,許多腫瘤醫療團隊照顧下的糖尿病患者,顯示管理上的問題并不僅限于手術后。大多數的例子是關于胃腸道腫瘤患者,因為眾所周知,消化道疾病易存在高血糖的問題,在這類患者中常需要人工營養。然而,本研究的主要限制是,它只關注了住院患者,從而可能低估了糖尿病在常見腫瘤類型中的發生風險,如乳腺癌。然而,不同于住院患者,這些常見腫瘤類型的患者通常能接觸到普通糖尿病護理團隊的幫助。其他限制包括醫生在不檢查其他記錄(如初級保健)的前提下確診糖尿病。由于分析是基于這些得到專業團隊照顧的患者,而不是指所有的糖尿病患者,結果可能會偏向于更復雜的糖尿病挑戰。此外,高血糖癥的發病率是基于實驗室靜脈血糖水平得到的,有可能一些患者的毛細血管血液在某點時出現高血糖,但并沒有經過靜脈血確認。盡管如此,這個數據應該作為一個指導,以幫助腫瘤患者做好糖尿病護理計劃,這些患者常常并沒有得到糖尿病護理的優先權。
在高血糖癥存在高患病率和低識別率的情況下,本類患者所帶來的復雜挑戰是癌癥和糖尿病患者整體生存率降低的主要問題。雖然還沒有證據證明改善血糖控制能夠扭轉這一狀況,但目前的共識普遍認為,住院的病人需要良好的血糖控制以避免高血糖和低血糖的發生。
這項研究強調,癌癥患者是另一類血糖控制更加復雜的風險顯著增加的人群,同時也證實了糖尿病專業團隊有必要介入到腫瘤醫療單位中去。

