急性放療致口腔炎患者唾液和外周血炎癥細胞因子的變化及意義*
沈紅梅 黃 杰 金從國 楊 毅 段林燦 趙瑞蓮
放射治療是頭頸部腫瘤的重要治療手段之一,接受頭頸部放療的患者幾乎都會發生或輕或重的急性放射性口腔炎,嚴重影響患者的生活質量、治療進程和治療效果。急性放射性口腔炎是指口腔黏膜受到電離輻射超過該器官閾劑量6個月內引起的急性口腔黏膜反應[1]。急性放射性口腔炎除了對癥處理,目前尚缺乏臨床可應用的有效防治措施[2-3]。了解放射性口腔炎發生發展的規律、機制及危險因素,可為有針對性的防治提供依據。
1 對象與方法
1.1 研究對象 選擇2008年3月—2011年10月本院住院治療、病理確診為鼻咽鱗狀細胞癌、首次擬接受根治性放療的患者40例。男29例,女11例,年齡21~69歲,平均年齡(50.65±11.25)歲。Ⅰ期 3例,Ⅱ期 24例,Ⅲ期 13例。根據臨床TNM分期,M分期均為M0、體力狀況評分(PS)均≤2,預計生存期在8周以上。
1.2 方法
1.2.1 治療方法 全部患者的放射治療均予直線加速器采用6MV X射線常規分割照射,即每周照射5次,每次靶區吸收劑量為2 Gy,放療前放療劑量(DT)為0 Gy。照射范圍依據臨床體征和影像學檢查結果而定,包括原發病灶和區域淋巴結,以面頸聯合野為主,放療總劑量為70~74 Gy,約7~8周完成。所有患者在接受放射治療前均進行口腔衛生宣教、牙周潔治與菌斑控制、拔除影響放射治療及無保留價值的患牙等基礎治療,放療劑量達20 Gy后均采用生理鹽水250 mL+2%鹽酸利多卡因注射液2 mL+地塞米松磷酸鈉注射液5 mg+硫酸慶大霉素注射液8×104U(除生理鹽水為四川科倫藥業股份有限公司產品,其余各藥均為西南藥業股份有限公司產品)含漱,每天6次。
1.2.2 主要儀器及試劑 唾液和外周血細胞因子采用流式細胞儀及微球流式芯片技術(Cytometric Bead Array)檢測,流式細胞儀及CBA試劑盒購自美國BD公司,按說明書操作。
1.2.3 標本采集 (1)唾液采集。 于 DT 0、40、70 Gy時,將10~30 min內流出并積于口腔前庭的非刺激性混合唾液收集到帶有刻度的帶塞試管中。取唾液2 mL,充分震蕩混勻,置于離心機以45 000 r/min離心10 min,取上清液置-20℃冰箱中凍存備用。(2)血液采集。取空腹外周血2 mL,置于離心機以45 000 r/min離心10 min,取上清液置-20℃冰箱中凍存備用。
1.2.4 觀察指標 于放療劑量為0、40、70 Gy時,記錄放射性口腔炎出現的情況;用流式細胞儀及CBA試劑盒分別檢測患者的唾液和外周血中的干擾素(IFN)-γ、腫瘤壞死因子(TNF)-α、白細胞介素(IL)-2、IL-4、IL-6 及 IL-10 水平。
1.2.5 評價標準 按衛生部GBZ 162-2004中華人民共和國國家職業衛生標準-放射性口腔炎診斷標準[1]執行。
1.3 統計學方法 采用SPSS 16.0統計軟件進行分析,計量資料以均數±標準差±s)表示,2組間比較采用t檢驗,不同劑量組間比較采用單因素方差分析,組間多重比較采用LSD-t法;計數資料以例(%)表示,組間比較采用χ2檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 不同放療劑量放射性口腔炎發生情況分度比較 在放射治療的過程中,隨著放療劑量增加,患者Ⅲ、Ⅳ度放射性口腔炎的發病例數增加,嚴重程度加重(P = 0.025),見表 1。
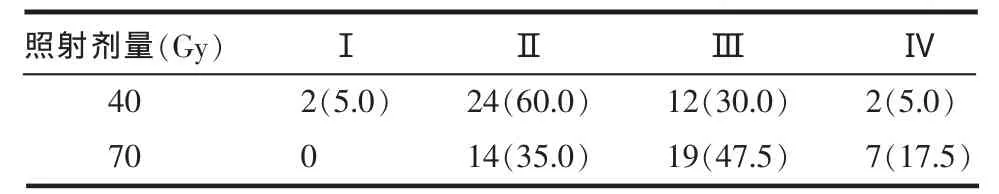
Table 1 Comparison of different degrees of stomatitis after different doses of radiotherapy表1 不同放療劑量口腔炎分度比較[n=40,例(%)]
2.2 不同放療劑量唾液和血液中細胞因子比較 見表 2。 在放療劑量為 0、40、70 Gy時,唾液中 IFN-γ、TNF-α、IL-2、IL-4、IL-6、IL-10 的水平均明顯高于血液,差異有統計學意義(均P<0.01);各指標在放療劑量達40 Gy時均較放療前明顯升高(P<0.01);放療劑量達70 Gy時唾液和血液除IL-10繼續明顯升高外 (P<0.01),IFN-γ、TNF-α、IL-2、IL-6 均顯著低于放療前(P<0.01);唾液IL-4水平明顯低于放療前(P<0.001),而血液IL-4水平較放療前差異無統計學意義(P=0.150)。
Table 2 Comparison of cytokines in saliva and blood at different doses of radiotherapy表2 不同放療劑量唾液和血液中細胞因子比較 (n=40,ng/L±s)
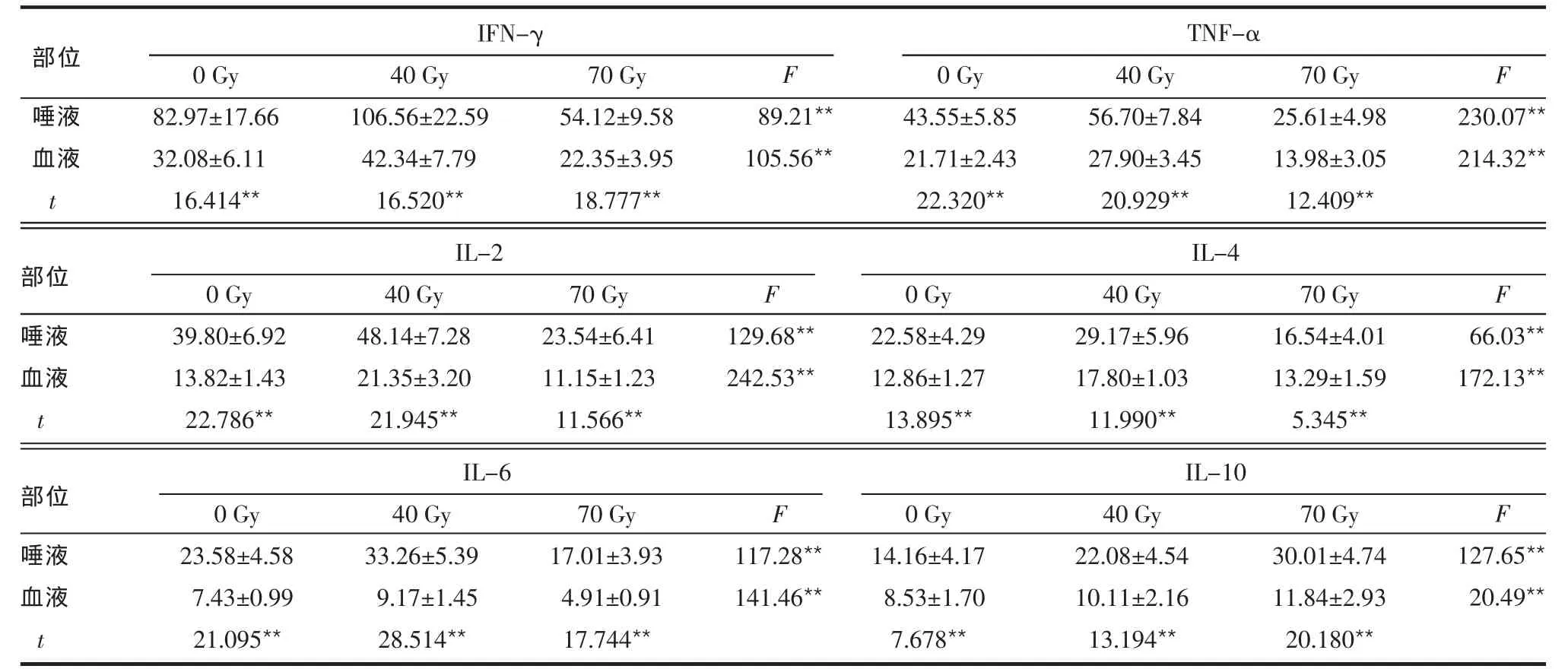
Table 2 Comparison of cytokines in saliva and blood at different doses of radiotherapy表2 不同放療劑量唾液和血液中細胞因子比較 (n=40,ng/L±s)
**P<0.01
唾液血液t 0 Gy 82.97±17.66 32.08±6.11 16.414**40 Gy 106.56±22.59 42.34±7.79 16.520**70 Gy 54.12±9.58 22.35±3.95 18.777**F 89.21**105.56**0 Gy 43.55±5.85 21.71±2.43 22.320**40 Gy 56.70±7.84 27.90±3.45 20.929**70 Gy 25.61±4.98 13.98±3.05 12.409**F 230.07**214.32**IFN-γTNF-α部位唾液血液t部位0 Gy 14.16±4.17 8.53±1.70 7.678**IL-10 40 Gy 22.08±4.54 10.11±2.16 13.194**70 Gy 30.01±4.74 11.84±2.93 20.180**F 127.65**20.49**0 Gy 23.58±4.58 7.43±0.99 21.095**40 Gy 33.26±5.39 9.17±1.45 28.514**70 Gy 17.01±3.93 4.91±0.91 17.744**F 117.28**141.46**IL-6唾液血液t部位0 Gy 22.58±4.29 12.86±1.27 13.895**IL-4 40 Gy 29.17±5.96 17.80±1.03 11.990**70 Gy 16.54±4.01 13.29±1.59 5.345**F 66.03**172.13**0 Gy 39.80±6.92 13.82±1.43 22.786**40 Gy 48.14±7.28 21.35±3.20 21.945**70 Gy 23.54±6.41 11.15±1.23 11.566**F 129.68**242.53**IL-2
3 討論
急性放射性口腔炎是頭頸部腫瘤放射治療過程中常見的嚴重并發癥,一般在放療第2周末出現,第3~4周最嚴重,第5周開始出現損傷修復,但其創面的自然修復進展緩慢。Sonis等[4-6]提出將放化療引起的口腔黏膜炎的發生過程分為4個階段的病理過程模型。隨著研究的進一步深入,該模型完善為5個階段,即起始階段、初始損傷反應階段、信號放大階段、潰瘍階段和愈合階段。射線的直接作用、氧化應激、轉錄因子、促炎細胞因子、病原微生物均參與放射性口腔黏膜炎的發病過程[7]。
目前有關唾液中炎癥細胞因子在放射性口腔炎進程中變化規律的研究尚鮮見報道。本研究發現,在急性放射性口腔炎發生發展過程中,唾液中IFN-γ、TNF-α、IL-2、IL-4、IL-6、IL-10 的水平均明顯高于血液,除IL-4外,唾液和血液的5種炎癥細胞因子在此過程中發生了類似的變化。即放療開始后,促炎細胞因子從上皮組織中釋放出來,引起局部組織的破壞,激發黏膜損傷,當黏膜潰瘍并繼發細菌感染時,細菌產物刺激巨噬細胞分泌更多促炎細胞因子,進一步放大炎癥反應,在放療劑量達40 Gy時6種炎癥細胞因子水平都達到高峰,所有患者都出現了急性放射性口腔黏膜炎;隨著放療劑量增加,患者Ⅲ、Ⅳ度口腔黏膜反應的發病例數增加,口腔黏膜反應的程度加重,放療劑量達70 Gy時,口腔黏膜反應的程度仍然嚴重,口腔黏膜的放射損傷尚未修復,但此時除了抗炎細胞因子IL-10仍在升高,發揮其抑制炎癥的作用外,促炎細胞因子IFN-γ、TNF-α、IL-2、IL-6并未隨著放療劑量增加而增高,反而已經降低,促炎細胞因子先于口腔黏膜的修復發生了變化。以上變化提示:(1)在放療過程中,口腔局部使用抗炎藥物能夠通過抑制炎癥因子的產生而提高治療放射性口腔炎的作用。局部使用0.1%的地塞米松漱口水可以顯著降低唾液中TNF-α、IL-8、IL-6的水平[8]。本次試驗中促炎細胞因子的降低可能與放療劑量達20 Gy后患者均采用含有地塞米松的漱口水治療有關。(2)炎癥因子可能是通過其后續作用影響口腔黏膜放射損傷修復的。(3)多種因素參與了急性放射性口腔黏膜炎的發病過程,炎癥因子并不是唯一的影響因素。
抗炎細胞因子如IL-10、IL-4同時具有抗炎和抑制機體免疫力的雙重屬性,一方面可以抑制Th1細胞亞群的細胞因子,抑制過度的炎癥反應,保護機體。另一方面當過量釋放,會引起免疫功能降低和易感染性增加,而 IFN-γ、TNF-α、IL-2主要由Th1細胞分泌,有重要的抗腫瘤作用。本研究中放療劑量達 70 Gy 時,IL-10 仍在升高,IFN-γ、TNF-α、IL-2反而降低,考慮還與放療造成機體免疫功能抑制有關。唾液和血液的IL-4水平在放療劑量達40 Gy時均較放療前明顯升高;劑量達70 Gy時唾液IL-4水平亦明顯低于放療前,而血液IL-4水平較放療前升高。唾液和外周血中IL-4的差異以及其他5種炎癥細胞因子的變化是否具有一致性,還需擴大樣本量進一步研究。王小銀等[9-10]的研究表明外周血中TNF-α隨病情進展而升高,隨病情控制而降低。鼻咽癌患者放療后,大部分患者腫瘤得到控制,惡化患者較少。本研究亦發現放療后TNF-α降低,由此推測TNF-α也許可作為預測鼻咽癌預后的因子。
急性放射性口腔炎患者唾液和外周血細胞因子變化的相似性,提示了唾液生物標志物可能同血液一樣亦具有診斷和監測病情的價值,唾液觀察便捷、無創、易被患者接受,值得進一步深入研究。
[1]衛生部政策法規司.中華人民共和國國家職業衛生標準GBZ162-2004放射性口腔炎診斷標準[S].北京:人民衛生出版社,2006:2-6.
[2]Worthington H,Clarkson J,Glenny AM.Preventive intervention possibilities in radiotherapy-and chemotherapy-induced oral mucositis:results of meta-analyses[J].J Dent Res,2006,85(12):1085.
[3]程斌,李春陽,夏娟.放射性口腔黏膜炎診斷與治療[J].中國實用口腔科雜志,2008,1(9):513-516.
[4]Sonis ST.Pathobiology of oral mucositis:novel insights and opportunities[J].J Support Oncol,2007,5(9 Suppl 4):3-11.
[5]Sonis ST.Mucositis:The impact,biology and therapeutic opportunities of oral mucositis[J].Oral Oncol,2009,45(12):1015-1020.
[6]Sonis ST.New thoughts on the initiation of mucositis[J].Oral Dis,2010,16(7):597-600.
[7]杜清華,王仁生.放射性口腔黏膜炎的發病過程[J].國際腫瘤學雜志,2011,38(6):465-467.
[8]Rhodus NL,Cheng B,Bowles W,et al.Proinflammatory cytokine levels in saliva before and after treatment of(erosive)oral lichen planus with dexamethasone[J].Oral Dis,2006,12(2):112-116.
[9]王小銀,朱金水,許志朋,等.白細胞介素-18、腫瘤壞死因子與肝癌患者預后的相關性[J].肝臟,2011,16(1):57.
[10]郭衛紅,宋宏先,尚飛燕.胃癌患者血清腫瘤壞死因子-α及腫瘤壞死因子可溶性受體Ⅰ檢測意義 [J].山西醫藥雜志,2011,40(3):244-245.

