小劑量甲基強的松龍治療重癥胰腺炎的臨床療效觀察
吳松兵 李松長 黃永華
急性胰腺炎是最常見的急腹癥之一,起病急,病情嚴重,死亡率高[1],尤其是重癥急性胰腺炎,在發病早期即可并發全身炎癥反應綜合征和急性呼吸窘迫綜合征,最終可發展為多器官功能障礙綜合征而導致患者死亡[2]。在重癥胰腺炎治療過程中,有研究發現大劑量糖皮質激素治療可增加膿毒癥的發生率,患者死亡風險也大大增高[3]。但小劑量糖皮質激素短期療法對重癥急性胰腺炎有何影響,目前依然不甚明確[3-4]。本研究旨在探討小劑量甲基強的松龍在早期階段炎癥介質的級聯反應中的療效。
1 資料與方法
1.1 一般資料 收集2009年7月~2012年1月我院消化內科收治的重癥急性胰腺炎患者40例,其中男26例,女14例;年齡29~66歲,平均(41.5±19.5)歲。所有患者均符合中華醫學會《中國急性胰腺炎診治指南》中重癥急性胰腺炎的診斷標準[5]。剔除標準:(1)既往有心肺功能不全,肝功腎功能損害以及膽道梗阻患者;(2)既往有急性胰腺炎病發作史;(3)3個月內有糖皮質激素或免疫抑制劑治療史患者;(4)孕婦、年齡<18周歲者;(5)研究期間出現嚴重并發癥或中途因其他原因退出治療者。將患者隨機分為觀察組和對照組各20例,兩組患者的年齡、病情等一般資料比較無統計學意義(P>0.05)。
1.2 治療方法 兩組患者均給予常規內科綜合治療,包括禁食、胃腸減壓、解痙止痛、使用H2受體阻滯劑、生長抑素以及抗生素等,給予胃腸外營養,并維持水、電解質平衡等一般治療,并發急性呼吸窘迫綜合征患者給予呼吸機輔助治療。觀察組在上述基礎增加1mg/kg使用甲基強的松龍(法瑪西亞普強公司,批號:R10209補充藥品生產單位及批號)治療5d。
1.3 觀察指標 患者入院前、治療1d,3d和5d分別獲取5ml靜脈血,1000r/min離心15min,取上清用酶聯免疫吸附法(ELISA)測定血清中腫瘤壞死因子α(TNF-α)、白細胞介素6(IL-6)及C反應蛋白(CRP)水平。觀察患者ICU的住院時間以及4周內死亡率。
1.4 統計學方法 用SPSS 13.0統計軟件處理數據。計量資料采用x±s表示,并行t檢驗,計數資料采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者血清TNF-α、IL-6和CRP的變化 觀察組用甲基強的松龍治療后3d后,TNF-α和CRP水平明顯降低,與對照組相比,差異有統計學意義(P<0.05)。IL-6水平在5d后,兩組差異有統計學意義(P<0.05)。見表1。
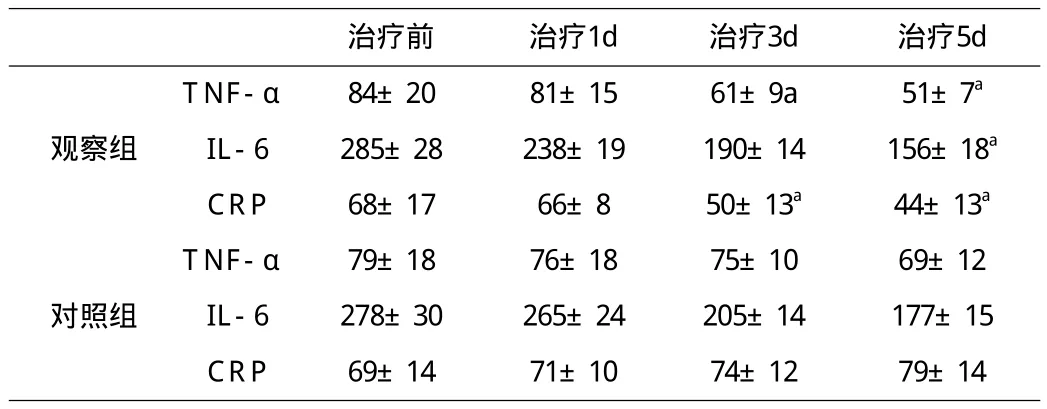
表1 兩組重癥胰腺炎患者血清TNF-α、IL-6和CRP濃度的變化(ng/L,x±s)
2.2 ICU住院時間與4周內死亡率比較 觀察組和對照組4周內死亡率分別20.0%(4/20)、15.0%(3/20),兩組差異無統計學意義(P>0.05)。觀察組和對照組ICU住院時間分別為(12.5±3.5)d和(14.0±5.5)d,兩者差異無統計學意義(P>0.05)。
3 討論
糖皮質激素在重癥胰腺炎中等使用至今仍有爭議。20世紀50年代以來,陸續有研究報道糖皮質激素對癥中胰腺炎的預后有益[4],包括減輕胰腺組織的水腫狀態,改善血流動力學等,從而降低重癥胰腺炎動物模型的死亡率。但也有相反的報道顯示,大劑量的氫化可的松可使重癥胰腺炎動物的死亡率增高,并且隨著使用時間的延長,動物感染率的風險也增大[3]。此外,即便是大劑量、短療程的治療,動物的生存率也無明顯改善[4-6]。
在本研究中,我們從重癥急性胰腺炎發病開始采用低劑量的甲基強的松龍開始干預,主要基于本病存在兩個死亡高峰,第一個高峰是急性反應期,占總死亡率的60%~80%。主要死因是全身炎癥反應綜合征導致的多器官功能衰竭。因此,從早期對炎癥反應進行干預,減少各種炎癥介質的產生,有望改善重癥胰腺炎患者的預后。TNF-α是一種可落性多膚,在重癥胰腺炎發生過程中產生顯著增多。作為重要炎癥遞質,雖然TNF-α可發揮免疫調節和抗感染作用,但其過度分秘可致機體膿毒癥、感染性休克和多器官功能衰竭。此外,TNF-α還能誘導IL-1、IL-6以及IL-8等炎癥介質的產生,引起“瀑布”效應。胰腺炎的另一個炎癥因子IL-6除對血管內皮細胞及炎性細胞具有直接的激活和毒性作用外,更主要的是誘導急性期蛋白的合成,并進一步放大炎性反應,造成組織細胞的損害。且血清內IL-6的水平和持續時間可反映急性胰腺炎的嚴重程度。CRP在各種炎癥狀態下出現較早,且與炎癥嚴重程度最為密切,故通常以測定CRP來反映急性胰腺炎的變化。結果顯示,應用甲基強的松龍治療后,患者體內TNF-α、IL-6和CRP水平明顯低于對照組。TNF-α、IL-6和CRP等炎癥介質進入循環血液后,能誘發各種炎癥反應,如全身炎癥反應綜合征,并能進一步趨化更多中性粒細胞浸潤胰腺、肺等器官,致使多器官功能障礙[7]。本研究結果表明,甲基強的松龍至少能在一定程度上抑制炎癥反應。然而,該小劑量甲基強的松龍治療并不能降低患者4周內的死亡率及ICU住院時間。因為重癥胰腺炎發病機制復雜,單一的糖皮質激素干預,其療效有限。此外,也可能與治療時間有一定的關系。在下一步研究當中,我們將增大樣本含量進一步深入研究。
[1]徐有富.重癥急性胰腺炎的非手術治療進展[J].中國醫藥科學,2011,17(16):28-29.
[2]李彤.急性重癥胰腺炎的臨床分析[J].當代醫學,2010,16(30):55-56.
[3]Zhang XP,Chen L,Hu QF,et al. Effects of large dose of dexamethasone on inflammatory mediators and pancreatic cell apoptosis of rats with severe acute pancreatitis[J]. World J Gastroenterol,2007,13(41):5506-5511.
[4]Zhang X,Chen L,Luo L,et al. Study of the protective effects of dexamethasone on ileum mucosa injury in rats with severe acute pancreatitis[J]. Pancreas,2008,37(3):e74-82.
[5]中華醫學會消化病學分會胰腺疾病學組.中國急性胰腺炎診治指南(草案)[J].中華消化雜志,2004,24(3):190-192.
[6]Xiping Z,Jun F,Jie Z,et al. Influence of dexamethasone on the expression levels of P-selectin protein in multiple organs of rats with severe acute pancreatitis[J]. Inflamm Res,2010,59(1):31-39.
[7]Papachristou GI. Prediction of severe acute pancreatitis: current knowledge and novel insights[J]. World J Gastroenterol,2008,14(41):6273-6275.