鼻內鏡聯合柯-陸手術治療鼻腔及鼻竇內翻性乳頭狀瘤的臨床研究
張 進
(東臺市人民醫院耳鼻喉科,江蘇東臺224200)
鼻腔及鼻竇乳頭狀瘤是耳鼻咽喉科常見的鼻腔及鼻竇良性腫瘤,而內翻性乳頭狀瘤術后易復發,多次手術后易發生惡性變;雖然手術方法較多,但手術常常不能徹底根治,治療很棘手。現將我院2008年7月至2011年6月間采用鼻內鏡聯合柯-陸手術與傳統鼻側切開手術治療鼻腔及鼻竇內翻性乳頭狀瘤102例的臨床資料和隨訪情況進行分析與比較,報道如下。
1 資料與方法
1.1臨床資料 選取東臺市人民醫院三年來住院治療的鼻腔及鼻竇內翻性乳頭狀瘤患者共102例,其中男71例,女31例,男女比例為2.29∶1;臨床表現為單側持續性鼻塞、漸進性加重,伴有濃涕、血涕或反復鼻出血,少數有頭痛、嗅覺異常、同側聽力下降等;術前均經鼻內鏡以及計算機X線體層攝影或磁共振成像確診。所有資料隨機分為鼻內鏡聯合柯-陸手術組(內鏡組55例)和傳統鼻側切開手術組(傳統組47例),將其手術情況進行回顧性對比。兩組在年齡、性別、病程時間、手術次數、病變率等方面比較,差異均無統計學意義(P>0.05)(表 1),具有可比性。
1.2手術方法 麻醉大多采用氣管插管或靜脈全身麻醉,少數采用局部浸潤和表面麻醉。①內鏡組:先切除鉤突、篩泡和上頜竇開口處肥厚的黏膜組織,擴大自然開口至 1.5 cm × 1.5 cm左右,在下鼻道處向上頜竇腔開窗,窗口為0.8 cm×1.0 cm,內鏡觀察病變程度及范圍、腫瘤的附著位置及血管走行方向等;在唇齦溝和尖牙窩處分別以套管針穿刺,適當擴大。在尖牙窩穿刺孔內置入內鏡,進行觀察和指導手術操作;在下鼻道穿刺孔內置入各種手術鉗,進行具體操作;在唇齦溝穿刺處置入吸引器,不間斷沖洗竇腔,保持術中內鏡視野清晰。在內鏡的指引下,合理使用腔鉗、咬骨鉗、鼻切削器等工具,徹底清除鼻腔、上頜竇、篩竇、蝶竇內的腫瘤和病變組織;頜竇內有腫瘤時應切除大部分上頜竇的內側壁及少許骨膜,直至充分顯現正常黏膜組織骨質,形成骨骼化;中鼻甲病變應予中鼻甲大部分或全部切除;對篩竇內腫瘤應作篩竇切除,電凝止血的同時燒灼創緣,將腫瘤基底部徹底切除。②傳統組:在內眥內上方沿鼻旁縱行切開,繞過鼻翼至鼻小柱,直達骨質;剝離骨膜暴露鼻骨和上頜骨額突和梨狀孔周圍骨質,用咬骨鉗咬去鼻骨直至內眥水平線并擴大,切開鼻腔外側壁黏膜暴露出鼻腔和腫瘤,并予清除腫瘤病變組織;鑿開上頜竇前壁并探查,連同鼻腔外側壁一起切除腫瘤組織;按需切除中鼻甲,進入和開放篩竇,予以腫瘤摘除。兩組術畢腔內填塞凡士林紗布條,術后48~72 h后取出,常規給予抗生素、糖皮質激素和對癥治療。
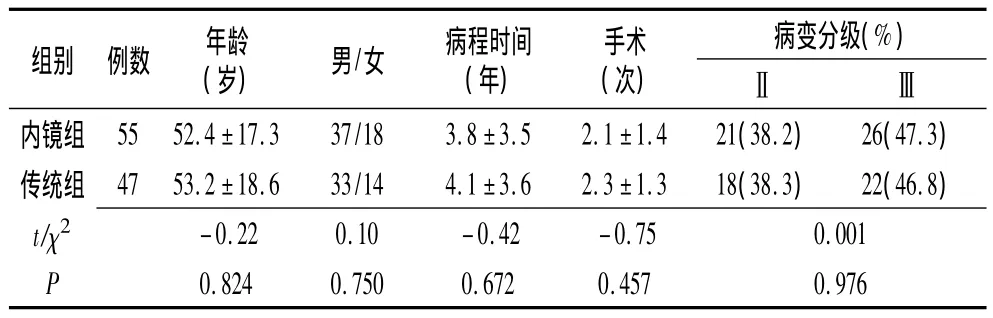
表1 兩組患者臨床資料比較
1.3術后觀察及隨訪 術后1個月內每周用鼻內鏡清理殘腔一次,主要是對息肉狀、肉芽狀和腫瘤狀組織進行清理和沖洗;以后每個月清理一次,維持6~12個月;定期門診隨訪和復診。
1.4統計學方法 采用SPSS 13.0統計軟件進行數據處理,計量資料以均數±標準差(±s)表示,組內比較采用單樣本t檢驗,計數資料采用χ2檢驗。以P<0.05為差異有統計學意義。
2 結果
全組102例均手術順利、治愈出院,無一例出現術中大出血、腦脊液鼻漏、嗅覺聽覺損失、嚴重感染等嚴重并發癥;兩組均有少數病例有竇口黏膜水腫及粘連等并發癥;所有病例均行病理檢查,無惡性病例。將兩組的手術、恢復和隨訪等情況進行比較,內鏡組與傳統組在手術時間、術中出血量、住院時間、并發癥和復發率等方面比較,差異均有統計學意義(P<0.05)(表2),內鏡組優于傳統組。

表2 兩組手術恢復和隨訪等情況的比較
3 討論
3.1疾病基礎 鼻腔及鼻竇內翻性乳頭狀瘤是常見的鼻及鼻竇良性腫瘤,術后容易復發,復發率在5%~47%不等,多次手術后易發生惡性變,惡變率為7%;原因至今不清,近年來研究發現與人體乳頭狀瘤病毒有關。一般好發于鼻腔外側壁,亦可原發自鼻中隔、鼻甲和各鼻竇內,多自鼻腔擴展至鼻竇內。常見于50~60歲的男性患者,常出現一側鼻腔持續性鼻塞、漸進性加重,伴有濃涕、血性涕,偶有頭痛和嗅覺異常,部分患者有多次“鼻息肉”摘除病史。鼻竇計算機X線體層攝影或磁共振成像有助于診斷,確診靠鼻內鏡組織病理檢查[1]。治療原則為手術徹底切除腫瘤,常用方法有鼻側切開或上唇下進路、鼻內鏡手術、鼻正中揭翻手術等。
3.2優勢比較 ①傳統鼻側切開術是治療該病的最基本術式,屬于開放性手術。將鼻側做較大切口并大塊切除腫瘤病變組織,手術視野較大,能比較完整地切除病變組織;但該術式切口較長、損傷較大、術中出血較多、鼻腔功能受損較嚴重、術后恢復較慢,常留下明顯的瘢痕而影響美觀,患者常難以接受,而且深部病變不能觀察易致遺漏而增加復發概率。②近十幾年來隨著醫療科技的飛速發展,各種腔鏡技術廣泛開展和應用于臨床。鼻內鏡手術屬于一種微創手術,冷光源具有較好的照明效果,通過很小的開窗即能仔細觀察到鼻竇內腫瘤組織的病變部位、范圍及根部情況,在徹底切除腫瘤組織的同時能夠最大限度地保護鼻腔及鼻竇的正常黏膜和結構的完整性;鼻內鏡能夠充分暴露術野,為腫瘤的徹底切除創造有利條件,簡化了手術步驟[2],操作相對方便快捷、干凈徹底,具有創傷小、痛苦輕、出血少、恢復快、不留瘢痕等優點,術后流淚、切口處麻木疼痛、鼻干燥等并發癥較少,復發率極低。該項研究中內鏡組在手術時間、術中出血量、住院時間、并發癥和復發率等方面均明顯優于傳統組,顯示出很大的技術優勢,受到患者的好評。
3.3手術要點 鼻內鏡手術的技術要求很高,應注意以下幾點:①術者要有良好的五官科手術基礎,經過鼻內鏡操作的正規培訓,技術嫻熟,操作宜輕柔細心;需要術者具有熟練的鼻內鏡外科技術和豐富的臨床經驗[3]。②術前應充分了解病史、詳細體格檢查,尤其是腫瘤的部位、范圍、質地及附著情況,必要時行病理組織檢查,對腫瘤進行良惡性評估。③臨床經驗證明,相當一部分醫患糾紛就是醫患溝通不到位造成的[4];故應加強醫患溝通和簽訂知情同意書,告知手術的過程、預期效果和風險,減少醫患矛盾、增進醫患和諧。④內鏡手術要選擇合適的病例,累及上頜竇其他各壁以及額竇和蝶竇的腫瘤(T3和T4病變)則宜采用鼻外進路手術。⑤做好圍術期處理,術前有針對性地治療并發疾病,如合并明顯感染者應先予控制感染,將手術的危險系數降到最低。⑥腫瘤兩邊的安全范圍保持0.5 cm以上,合理使用電凝燒灼,徹底清除病變的黏膜、骨膜;手術要徹底,有報道[5]稱造成乳頭狀瘤術后復發的原因非源于腫瘤的生物學特征,而是源于醫師的手術不徹底。⑦所有摘除的病變組織應行病理檢查,以免遺漏惡性變。⑧術中要注意蝶竇外側壁、篩竇后動脈管、篩頂部等重要部位骨縫里的可疑組織,不可直接咬除,建議電動磨除。⑨術后鼻內鏡復查,及時處理息肉狀、肉芽狀和腫瘤狀等病變組織,早期發現異常增生和降低復發率。
綜上所述,采用鼻內鏡聯合柯-陸手術治療鼻腔及鼻竇內翻性乳頭狀瘤,具有操作精確、清晰徹底、創傷小、出血少、恢復快、并發癥和復發率低等優點,收效滿意,是一種理想的治療方法,值得臨床開展和推廣。
[1]田勇泉,韓德民,孫愛華.耳鼻咽喉頭頸外科學[M].7版.北京:人民衛生出版社,2008:106-107.
[2]曹震,周志遠.鼻內鏡聯合犬齒窩徑路上頜竇手術治療T3期鼻腔鼻竇內翻性乳頭狀瘤[J].天津醫藥,2010,38(8):714-715.
[3]姜俊芝,郭淑俠,王靜,等.鼻內鏡下鼻內翻性乳頭狀瘤的手術療效探討[J].中國耳鼻咽喉顱底外科雜志,2008,14(4):302-304.
[4]懷德.經鼻內鏡鼻腔鼻竇手術相關問題的思考[J].中國中西醫結合耳鼻咽喉科雜志,2008,16(1):1-3.
[5]張羅,韓德民,王成碩,等.鼻內鏡下切除累及額竇及其引流通道的內翻性乳頭狀瘤[J].中華耳鼻咽喉頭頸外科雜志,2008,43(1):22-26.

