急性心肌梗死合并雙束支阻滯及室性并行心律1例
沈敏,談劍誠
(1.上海市閔行區龍柏社區衛生服務中心心電圖室,上海201105;2上海市閔行區中心醫院心內科,上海201199)
患者,男性,83歲,高血壓病史20年,1年前體檢心電圖示竇性心律,T波改變(圖略),因胸悶、胸痛1周,加重1天來院急診。急查心電圖(圖1)示:基礎心律為竇性心律,長Ⅱ導聯見3次室性異位心搏提前出現,配對間期不等,R5-R7間距1.46 s,R7-R12間距 4.26 s,基本為 1.46 s 整倍數,R5為室性融合波;V1呈 rsR'型,I、aVL 呈 qRs型,Ⅱ、Ⅲ、aVF 呈rS 或 rSr'型,電軸 -68°;V2-V6導聯呈 QR、Qr或 QS型,ST段呈弓背向上型抬高 0.05~0.1 mV;Ⅰ、aVL、V1-V6導聯 T 波倒置 0.1 ~0.5 mV。心電圖診斷:①竇性心律;② 急性前壁、前側壁心肌梗死;③室性并行心律;④完全性右束支阻滯;⑤ 左前分支阻滯;⑥前側壁QRS低電壓;⑦T波改變。心肌酶譜和肌鈣蛋白均明顯升高。臨床診斷:急性心肌梗死。行急診冠狀動脈造影,示左前降支近端90%阻塞。
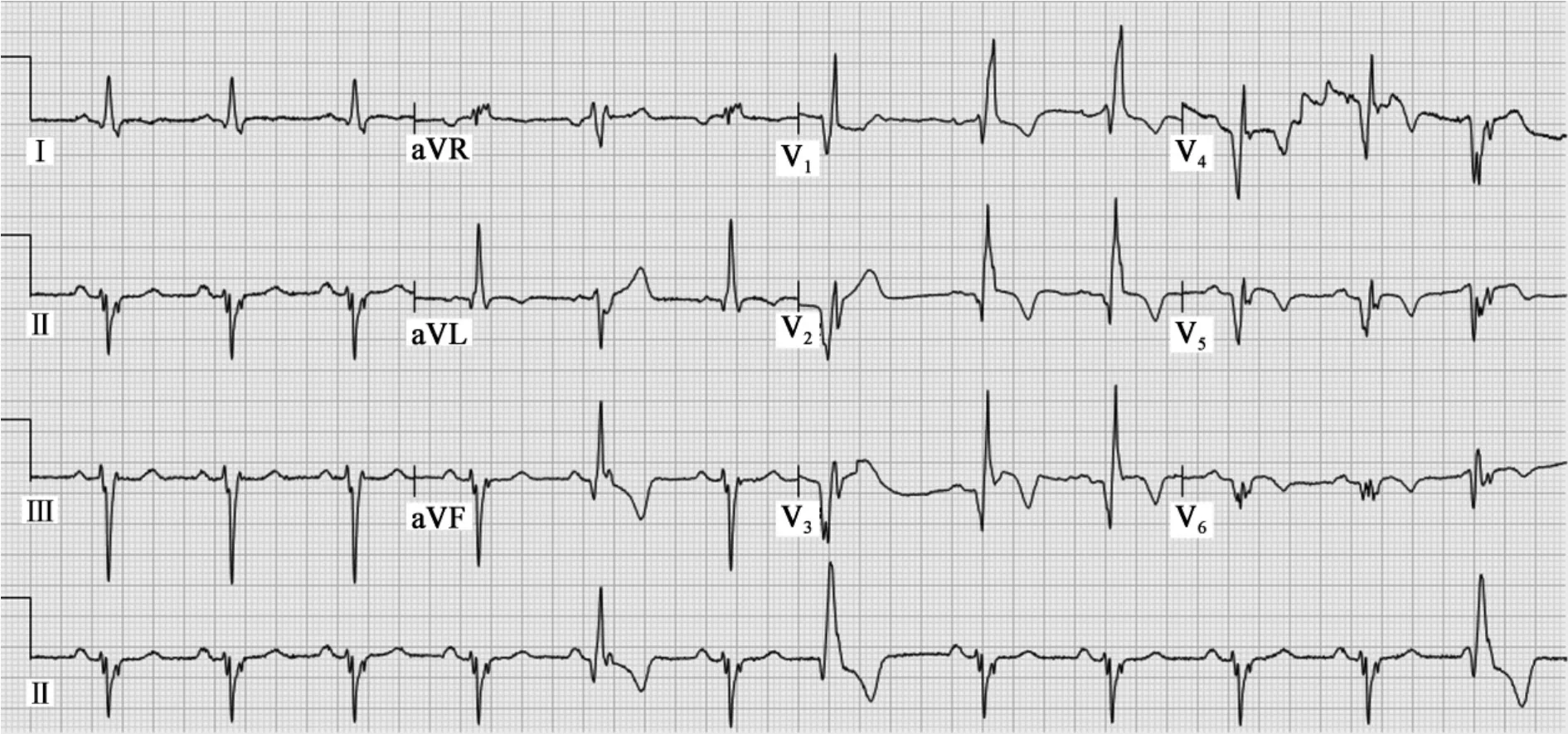
圖1 急性心肌梗死合并雙束支阻滯及室性并行心律心電圖
討論急性心肌梗死時完全性右束支阻滯的發生率為3.0% ~ 15.4%[1-2],左前分支阻滯的發生率為15.4%[2]。急性心肌梗死時新出現完全性右束支阻滯,以前認為其病死率低于急性心肌梗死伴左束支阻滯,新近有研究認為新出現完全性右束支阻滯是一惡性預兆,常伴有心肌大面積梗死、心力衰竭、嚴重心律失常及高病死率,急性心肌梗死并發完全性右束支阻滯和左前分支阻滯常伴有前壁部位廣泛的心肌壞死,提示前降支較高部位阻塞,心肌梗死面積廣泛。右束支和左前分支主要由左前降支的穿隔支供血,因此當左冠狀動脈主干支或左冠狀動脈前降支近端阻塞,發生前壁、前側壁心肌梗死時,右束支和左前分支常常較受雙重血供的左束支更易發生阻滯[3]。
室性并行心律多見于器質性心臟病,以冠心病、心肌梗死、高血壓性心臟病最常見。室性并行心律診斷條件[4]:① 異位搏動具有室性搏動的特征,QRS寬闊畸形,其前無相關P波;② 室性異位搏動和前一心動之間的距離不固定,多數以室性期前收縮形式出現,少數情況同時以室性逸搏形式出現,兩者形態一樣;③ 室性異位搏動的節律規則,它們之間的距離相等(可以允許相差0.08 s)或成倍數關系;④常有室性融合波。室性并行心律是心室內有一個異位起搏點,不受基礎心律及其他異位節律的影響而改變其周期,當周圍的心肌脫離不應期,室性異位沖動便能引起一個室性QRS波群,與基礎心律并行地發出沖動控制心臟。室性并行心律具有“保護性”傳入阻滯及傳出阻滯兩項特點:①室性異位起搏點周圍的外界刺激被阻滯不能傳入,即存在“保護性”傳入阻滯。②室性并行心律的異位搏動點雖然是有規律地發放,但不是每次搏動都能傳出引起心臟除極,此即為傳出阻滯,傳出阻滯系一種單向阻滯。Pick等認為只要有束支阻滯存在,就有形成室性并行心律的條件,并行心律的異位起搏位于束支阻滯區平面下方,形成的QRS波呈對側束支阻滯圖形,由于阻滯區遠端自律性起搏點不受干擾而保持激動有規律地發放,在心電圖上則可見到束支阻滯存在時并行心律圖形呈對側束支阻滯形態[5]。本例急性心肌梗死在完全性右束支阻滯及左前分支阻滯的基礎上合并室性并行心律,故室性并行心律呈完全性右束支阻滯及左后分支阻滯圖形,室性并行心律起源點位于左前分支阻滯點下方。
[1]朱繼紅.急性心肌梗死合并持續性完全性右束支傳導阻滯32例[J].中國實用醫刊,2009,36(5):42-43.
[2]李衛.急性心肌梗死房室及束支傳導阻滯的發生與相關血管分析[J].中國綜合臨床,2006,22(7):579-580.
[3]呂巖,賈大林.急性心肌梗死接受急診介入治療患者并發右束支傳導阻滯的發生率、臨床特點及預后[J].中國醫師進修雜志:內科版,2007,30(1):57-58.
[4]黃宛.臨床心電圖學[M].5版.北京:人民衛生出版社,1998:229-230.
[5]皇甫娟.急性心肌梗死伴完全性右束支阻滯合并室性并行心律1例[J].實用心電學雜志,2010,19(5):386.

