反義 miRNA-21/rAV-Tumstatin病毒載體對裸鼠膀胱癌生物學行為的影響
李然偉,魏 巍,劉祿成,溫都蘇,陳秀玲
(吉林大學第二醫院 泌尿外科,吉林 長春130041)
膀胱癌是我國常見的惡性腫瘤之一,發病率和死亡率均呈上升趨勢,嚴重威脅人民的生命與健康。目前越來越多的證據表明,微小RNA(microRNA,miRNA)是調節多種腫瘤細胞增殖和凋亡的重要分子[1,2]。miRNA-21是 miRNA 家族的成員之一,在進化上高度保守,被認為具有癌基因的功能[3]。腫瘤抑素(Tumstatin)是一種內源性的血管生成抑制因子與細胞凋亡啟動子,具有2個抗腫瘤活性區,不僅通過特異性地抑制血管內皮蛋白合成導致內皮細胞凋亡,使腫瘤新生血管形成受阻,還可抑制腫瘤細胞增殖并促進其凋亡,從而遏制腫瘤生長,因此被普遍認為是一種抑癌基因[4,5]。研究證實,腫瘤的發生發展是一個多步驟,多基因參與的復雜過程,這其中包括癌基因的激活和抑癌基因的失活。腫瘤的發生是由于這一平衡體系失調所致。據此推測,研究反義 miRNA-21/rAV-Tumstatin病毒載體在裸鼠膀胱癌生物學行為中的作用,對臨床膀胱癌的研究治療也可能具有極其重要的實用意義。鑒于尚未見到有關這方面的文獻報道,現將我們的實驗結果報告如下。
1 材料與方法
1.1 材料來源 人膀胱癌T24細胞株購自中科院上海分院細胞所;BALB/C雌性裸鼠20只,10-12周齡,體重(30±2)g,由中科院上海實驗動物中心提供;原位腫瘤細胞增殖與凋亡檢查試劑盒及即用型HIGH-SABC免疫試劑盒購自Boster;反義 miRNA-21/rAV-Tumstatin病毒載體由本研究室制備保存[6,7]。
1.2 研究方法 ① 動物模型的制備:參照文獻[7],用0.25%胰酶消化,收集對數生長期的T24培養細胞,用含10%胎牛血清的RPMI-1640細胞培養液調整細胞濃度至1×107個/ml。自尿道插入22G靜脈留置針套管,針芯輕劃膀胱底部粘膜,使黏膜損傷范圍大小約0.5×0.5cm后立即經套管灌注1.5 ml細胞懸液。② 灌注后第28天,采用活體動物體光學成像技術挑選出腫瘤大小基本一致的10只成瘤裸鼠,放入同一飼養籠內,然后隨機抓取,編為1-10號,分籠單獨飼養,單號鼠為治療組,雙號鼠為對照組。治療組灌注反義 miRNA-21/rAV-Tumstatin病毒載體30μg(1.5ml),1周1次,共4次;對照組則每次用等劑量的PBS,治療后第7天分別通過活體動物體光學成像技術測量腫瘤的長徑和短徑,以長(mm)和寬(mm)表示腫瘤大小,隨后處死所有裸鼠。盆腔淋巴結在目測篩選后再行組織病理學檢查以最終確定微轉移情況。③ 應用SABC免疫組化方法并結合MTT和TUNEL技術分別檢測T24細胞株增殖與凋亡。取5μm厚的石蠟切片,依次脫蠟水化,新鮮配制的3%H2O2(甲醛溶液配制)作用15min,阻斷內源性過氧化物酶活性,蛋白酶K在37℃消化10min暴露抗原,標準枸櫞酸鹽緩沖液(0.1mol,PH6.0)煮沸3min修復抗原,按Boster原位細胞增殖與凋亡檢測試劑盒說明進行操作,Tris緩沖鹽溶液沖洗2次,每次5min,然后DAB顯色,流水沖洗,蘇木精復染,鹽酸酒精分化、脫水,二甲苯透明,樹膠封片,光鏡觀察。光鏡下見細胞核呈棕黃著色的為凋亡細胞,有黃褐著色的為增殖細胞。每張切片在光鏡下(×200)隨機選取3個視野,共約1500個瘤細胞,分別計算增殖細胞所占百分率和凋亡細胞指數A1。
1.3 統計學處理 實驗結果數據應用SPSS軟件包進行統計分析,用均值±s表示,組間比較用t檢驗。P<0.05為有統計學意義。
2 結果
2.1 裸鼠腫瘤大小和盆腔淋巴結轉移比較,見表1。

表1 治療組與對照組膀胱腫瘤大小(mm2)及盆腔淋巴結轉移率(%)比較
上表提示,治療組5只裸鼠中無1只發生淋巴結轉移,而對照組5只中有3只出現轉移,轉移率為60%,在腫瘤大小方面,治療組與對照組相比較也存在明顯差異。兩組在腫瘤大小和轉移率方面的比較差異均有統計學意義(P<0.01)。
2.2 反義 miRNA-21/rAV-Tumstatin病毒載體分別通過下調癌基因miRNA-21和上調抑癌基因(Tumstatin)水平來抑制膀胱癌細胞增殖并促進其凋亡,從而有效遏制膀胱癌生長轉移。MTT法和TUNEL法檢測結果分別顯示,治療組的細胞增殖率是41.30%,與對照組的94.7%相比較,P<0.05,治療組的細胞凋亡率指數為30.18,明顯高于對照組的9.53,兩者比較P<0.05,比較兩組間細胞增殖率和凋亡指數差異均有統計學意義(P<0.05)。圖1中細胞核呈黃褐色者代表增殖細胞,圖2中細胞核呈棕黃色者為凋亡細胞。
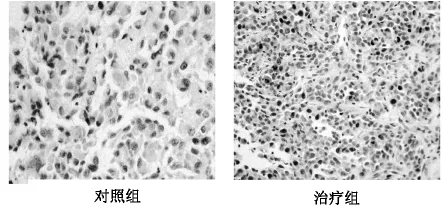
圖1 裸鼠移植瘤細胞增殖分析(MTT)×200
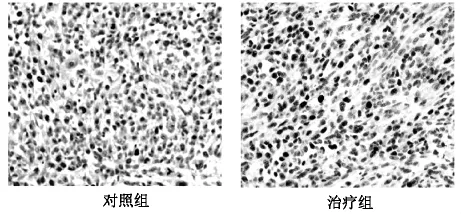
圖2 裸鼠移植瘤細胞凋亡分析(TUNEL)×200
3 討論
研究證實,腫瘤的發生發展和轉移是由于癌基因和抑癌基因這一平衡體系被某種鮮為人知的因素所打破,使癌基因激活,抑癌基因失活,從而導致惡性腫瘤的發生[8]。本研究結果顯示,治療組腫瘤生長和淋巴結轉移明顯受到抑制,瘤細胞增殖率明顯低于對照組,而凋亡指數則顯著高于對照組,提示治療后腫瘤細胞凋亡的增加可能是腫瘤生長緩慢的直接原因,而瘤細胞凋亡可能是癌基因水平下調,抑癌基因活性提高的繼發性改變。
由于反義 miRNA-21/rAV-Tumstatin病毒載體具有同時抑制癌基因miRNA-21和上調抑癌基因Tumstatin的雙重性特異作用,故其遏制裸鼠原位移植膀胱癌生長的作用明顯優于單純抗miRNA-21的作用。如果這一實驗結果能在臨床膀胱癌的治療中得到證實,那么,以雙位點為主導的基因靶向治療可能將為膀胱癌的治療提供一種新的更加確實有效的治療方法。
另外,截止目前,雖然包括淋巴結清除在內的外科手術加化療仍是膀胱癌的常規治療模式,但是有些病例診斷后失去了手術機會,還有相當一部分病例手術后局部復發。大多數膀胱癌雖對化療藥物有一定的敏感性,然而化療本身的毒副作用和在化療過程中出現的耐藥性仍是目前難以克服的治療瓶頸。眾多實驗顯示,膀胱癌的發生、生長、轉移和預后均與遺傳基因密切相關,抑制癌基因表達或上調抑癌基因水平能顯著抑制腫瘤的生長及轉移[9,10]。本實驗試用反義 miRNA-21/rAV-Tumstatin病毒載體來遏制膀胱癌的發生發展,初步觀察到治療組腫瘤生長緩慢,且無一只發生淋巴轉移,與對照組相比較,差異均具有統計學意義(P<0.01)。由此實驗結果推測,如果把基因療法與傳統的手術和化療有效聯合,這可能比目前手術加化療的傳統治療模式對膀胱癌病人更有幫助,尤其能大大提高喪失手術機會的膀胱癌病人的療效。
[1]Oulas A,Reczko M,Poirazi P.MicroRNAs and cancer-the search begins[J].IEEE Trans Inf Technol Biomed,2009,13(1):67.
[2]Neely LA,Rieger-Christ KM,Neto BS,et al.A microRNA expression ratio defining the invasive phenotype in bladder tumor[J].Urol Oncol.2008,15(2):137.
[3]Zhu S,Wu H,Wu F,et al.micorRNA-21targets tumor suppressor genes in invasion and metastasis[J].Cell Res,2008,18(3):350.
[4]Akulapal LI,Sudhak AR,Chandra SB.Inhibition of tumor angiogenesis by tumstatin:Insights into signalin mechanisms and emplications in cancer regression[J].Pharmaceutical Res,2008,10(3):72.
[5]Eikesdal HP,Sugimoto H,Birrane G.Identification of amino acids essential for the antiangiogenic activity of tumsta-tin and its use in combination antitumor activity[J].Proc Natl Acad Sci,2009,105 (39):1504.
[6]朱德淳,李然偉,劉祿成,等.重組腺病毒載體攜帶反義微小RNA-21對膀胱癌細胞生長的作用[J].中國實驗診斷學,2010,14(9):1351.
[7]任明,劉祿成,魏巍,等.rAV-Tumstatin病毒載體構建及其生物活性檢測[J],吉林大學學報(醫學版),2010,36(3)453.
[8]Li chunping,Zhu yujie,Chen rui,et al.Functional Polymorphisms of JWA gene are associattel with risk of bladder cancer[J].Journal of Toxicology and Environmental Health,2010,15:1080.
[9]Liu C,Wu X,Luo C,et al.Antisense oligonucleotide targeting Livin induces apoptosis of human bladder cancer cell via a mechanism involving caspas3[J].J Exp Clin Cancer Res,2010,29:63.
[10]Smith SC,Theodorescu D.The ral GTPase pathway in metastatic bladder cancer:Key mediator and the rapeutic target[J].Urol Oncol,2009,27(1):42.

