73例持續(xù)性枕橫位與枕后位產(chǎn)程的觀察及處置
持續(xù)性枕橫位、枕后位是導致頭位難產(chǎn)的重要原因,也是剖宮產(chǎn)和陰道手術(shù)產(chǎn)的主要原因之一,因此在產(chǎn)程中糾正枕橫位、枕后位日益受到產(chǎn)科工作者的重視。為降低剖宮產(chǎn)率,提高孕婦自然分娩率、保證產(chǎn)科質(zhì)量,同時又減少對孕婦的醫(yī)療干預,筆者對2010年4月—2011年3月我科發(fā)生的73例持續(xù)性枕橫位、枕后位產(chǎn)婦嚴密觀察產(chǎn)程,采用自由體位管理,無產(chǎn)程異常時不進行醫(yī)療處置,不過早行徒手轉(zhuǎn)胎位,46例(63.01%)在活躍晚期及第二產(chǎn)程自然轉(zhuǎn)為枕前位自然分娩;在有產(chǎn)程異常時進行醫(yī)療處理,活躍晚期異常產(chǎn)程時及第二產(chǎn)程20min后行徒手旋轉(zhuǎn)胎頭轉(zhuǎn)正胎位,使陰道分娩數(shù)達到64例(87.67%),取得滿意效果。現(xiàn)報告如下。
1 資料與方法
1.1 一般資料 選取2010年4月—2011年3月住院待產(chǎn),充分試產(chǎn)至活躍晚期及第二產(chǎn)程或剖宮產(chǎn)術(shù)結(jié)束分娩時仍為枕橫位、枕后位的73例持續(xù)性枕橫位、枕后位(除外高直后位與前不均傾位)病例進行回顧性分析。其中枕橫位20例(左枕橫11例,右枕橫9例),枕后位53例(右枕后37例,左枕后10例,正枕直后6例);初產(chǎn)婦55例,經(jīng)產(chǎn)婦18例;無妊娠合并癥及并發(fā)癥。孕婦年齡20歲~38歲,孕周37周~42周,骨盆外測量正常,頭盆評分≥7分。
1.2 診斷標準 按照凌蘿達等[1]主編的《難產(chǎn)》定義:凡正式臨產(chǎn)后,經(jīng)過充分試產(chǎn)(積極處理后產(chǎn)程仍無進展),分娩以任何方式結(jié)束時,不論胎頭在骨盆的哪一個平面上,只要其枕部位于母體骨盆后方或側(cè)方者,即稱為持續(xù)性枕后位或持續(xù)性枕橫位。特別指出,持續(xù)性枕后位向后旋轉(zhuǎn)45°以直后位自然娩出或經(jīng)徒手旋轉(zhuǎn)至枕前位或直前位后自然娩出者亦應(yīng)診斷為持續(xù)性枕后位。按照樂杰[2]主編的第7版《婦產(chǎn)科學》提出的標準診斷各種產(chǎn)程異常。①潛伏期延長:潛伏期>16h;②活躍期延長:活躍期>8h;③活躍期停滯:活躍期宮頸擴張停止2h以上;④胎頭下降延緩:活躍晚期及第二產(chǎn)程胎頭下降初產(chǎn)婦<1.0cm/h,經(jīng)產(chǎn)婦<2.0cm/h;⑤胎頭下降停滯:活躍期晚期胎頭停留在原處不下降達1h以上;⑥第二產(chǎn)程延長:第二產(chǎn)程初產(chǎn)婦>2h,經(jīng)產(chǎn)婦>1h;⑦新生兒出生時l min Apgar評分4分~7分為輕度窒息,0分~3分為重度窒息。頭位分娩評分:按照凌蘿達等[1]主編的《難產(chǎn)》頭位分娩評分法,內(nèi)容包括:骨盆大小、胎兒體重、胎方位、產(chǎn)力強弱4項,以胎兒娩出前最后1次評分為準,4項評分相加為頭位分娩評分。其中骨盆大小和胎兒體重2項評分相加為頭盆評分。
1.3 護理
1.3.1 一般護理 做好分娩宣教指導及心理護理,讓產(chǎn)婦注意飲食、水分的補充和適當?shù)男菹ⅲ员3殖渑娴捏w力,解除緊張、焦慮,對分娩充滿信心,對助產(chǎn)人員產(chǎn)生信任感,提高處置依從性。同時指導產(chǎn)婦及時排空大小便,以利于胎頭下降。指導產(chǎn)婦用深呼吸法放松全身,指導家屬為產(chǎn)婦行腰骶部按摩以減輕產(chǎn)婦疼痛不適等。
1.3.2 正常產(chǎn)程護理 若第一產(chǎn)程無異常,則不給予任何醫(yī)療干預,整個產(chǎn)程可取舒適的自由體位變化活動,包括行走、上下樓梯、蹲、坐、趴、側(cè)臥、側(cè)俯臥、半坐臥,跪位等。潛伏期盡量多休息,活躍期根據(jù)自己精神狀況選擇休息或自由體位活動。第二產(chǎn)程指導產(chǎn)婦正確用力,及時補充高熱量、易消化食物,增加產(chǎn)婦體能,使其保持良好產(chǎn)力。接產(chǎn)前產(chǎn)婦可選擇自己相對舒適的蹲位或跪位、坐位、側(cè)臥位,極度屈髖屈膝外展蹬足等體位用力,接產(chǎn)時采用適度抬高床頭極度屈髖屈膝外展蹬足體位。
1.3.3 產(chǎn)程異常的臨床處理 出現(xiàn)產(chǎn)程異常時,立即安置產(chǎn)婦于產(chǎn)床上,取極度屈髖屈膝外展蹬足體位行陰道檢查及腹部觸診,查明胎方位,仔細評估骨盆3個平面的頭盆關(guān)系,以排除頭盆不稱。對于第一產(chǎn)程潛伏期因精神因素導致的原發(fā)性宮縮乏力可進行心理疏導,使用鹽酸哌替啶100mg肌肉注射,待產(chǎn)婦體力恢復,宮縮乏力可得到糾正。若仍宮縮乏力用縮宮素靜脈輸注加強宮縮。活躍期早中期停滯者,若無明顯頭盆不稱,給予以下處理:宮縮乏力者用縮宮素靜脈輸注加強宮縮,同時指導產(chǎn)婦采取自由體位;羊膜囊特別突出者行人工破膜;宮頸堅韌或水腫者,則用地西泮10mg靜脈注射或?qū)m頸封閉(2%利多卡因3 mL~5mL加阿托品0.5mg)。經(jīng)上述處置后觀察有效宮縮2 h~4h,如仍活躍期停滯則行剖宮產(chǎn)。對活躍晚期宮口擴張停滯、胎頭下降延緩或停滯以及宮口開全后屏氣用力后20min仍為枕橫位或枕后位者,行徒手旋轉(zhuǎn)胎頭至枕前位。宮縮乏力者,同時用縮宮素輸注加強宮縮。
1.3.4 徒手旋轉(zhuǎn)胎頭轉(zhuǎn)正胎位方法 產(chǎn)婦取極度屈髖屈膝外展蹬足體位,常規(guī)消毒外陰、陰道,戴無菌手套,若陰道檢查胎頭呈俯屈不良狀態(tài),右手示指、中指伸入陰道,兩指指腹放置于胎頭小囟下枕骨隆突處,在宮縮間歇時向矢狀縫方向壓屈胎頭,幫助胎頭俯屈,然后在宮縮時沿骨盆側(cè)壁向恥骨聯(lián)合方向旋轉(zhuǎn),同時囑產(chǎn)婦屏氣以利胎頭下降固定。枕橫位胎頭旋轉(zhuǎn)45°~90°,枕后位胎頭旋轉(zhuǎn)90°~135°成為枕前位。當手指轉(zhuǎn)到胎頭與恥骨聯(lián)合之間緊貼時停止轉(zhuǎn)動,同時手指稍向下用力以使胎頭向空虛的骨盆后部靠近,同時也幫助胎頭俯屈。如果1次失敗可以重復旋轉(zhuǎn)1次或2次,操作時動作切忌粗暴,不能急于求成。經(jīng)上述操作,枕后位可轉(zhuǎn)成枕橫位但繼續(xù)旋轉(zhuǎn)困難者,再次判斷骨盆出口頭盆關(guān)系情況。若出口橫徑寬,而出口前后徑偏短,常見于恥骨低矮、骶尾關(guān)節(jié)固定上凸者,胎頭雙頂徑已越過中骨盆,位于骨盆出口前后徑上為持續(xù)性枕橫位,則不強行繼續(xù)旋轉(zhuǎn)。
2 結(jié)果
73例持續(xù)性枕橫位、枕后位產(chǎn)婦,出現(xiàn)產(chǎn)程異常者27例(36.99%),其中潛伏期延長1例,活躍期停滯10例,活躍期延長4例,胎頭下降延緩或停滯11例,第二產(chǎn)程延長1例。經(jīng)醫(yī)療處置后,9例行剖宮產(chǎn)結(jié)束分娩,其中4例因活躍早期停滯,4例因胎頭下降停滯行徒手轉(zhuǎn)正胎頭失敗,1例因活躍早期停滯合并胎兒窘迫行剖宮產(chǎn)術(shù)。9例新生兒均無窒息,新生兒體重3000g~3900g。64例陰道自然分娩,第一產(chǎn)程平均時間590 min,第二產(chǎn)程平均時間為38min,其中1例第二產(chǎn)程延長,時間為128min。新生兒體重2250g~2750g者5例 ,2751g~3250g者32例,3251g~3750g者19例,3751g~4100g者8例。4例新生兒窒息,1例1min Apgar評分6分,3例1 min Apgar評分7分,均為輕度窒息,均無顱內(nèi)出血。活躍晚期及宮口開全后胎頭由枕橫后位自然轉(zhuǎn)位為枕前位分娩者46例(活躍晚期自然轉(zhuǎn)位2例,宮口開全后自然轉(zhuǎn)位44例),為自然分娩總數(shù)的71.88%,為本研究觀察總數(shù)的63.01%,行徒手旋轉(zhuǎn)胎頭為枕前位分娩者18例,為自然分娩總數(shù)的28.12%。本組共實施徒手旋轉(zhuǎn)胎頭22例,18例成功,4例失敗行剖宮產(chǎn)術(shù),徒手轉(zhuǎn)正胎頭成功率為81.82%。其中,活躍晚期胎頭平坐骨棘及以下1cm行徒手轉(zhuǎn)胎頭11例,4例失敗至持續(xù)性枕后位胎頭下降停滯行剖宮產(chǎn)術(shù);宮口開全后20min胎頭平坐骨棘下2 cm及以下仍為枕橫后位者11例,行徒手轉(zhuǎn)胎頭均成功(徒手將枕后位旋轉(zhuǎn)至枕橫位后自然轉(zhuǎn)為枕前位分娩者也算徒手轉(zhuǎn)胎頭成功)。詳見表1。
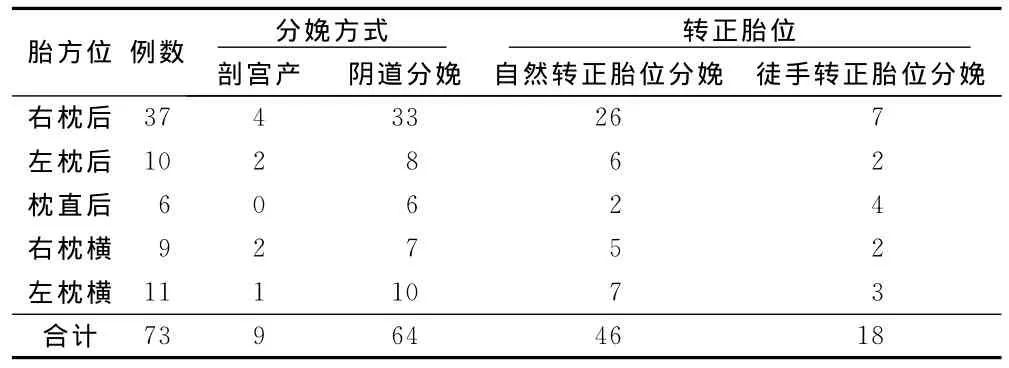
表1 73例產(chǎn)婦分娩方式及轉(zhuǎn)正胎位方式比較 例
3 討論
分娩是人類繁衍過程中的一個自然及健康的過程,是人類一種本能的行為。母親和胎兒都有適應(yīng)分娩過程的能力。胎兒以枕橫位銜接入盆是頭位分娩的正常銜接方位,胎頭取枕后位入盆,不能定為異常機轉(zhuǎn),其中多數(shù)能自然旋轉(zhuǎn)至枕前位分娩[1]。胎兒能否以枕前位娩出,胎頭的內(nèi)旋轉(zhuǎn)機制十分重要。胎頭在下降過程中遇到盆壁及盆底阻力時加深俯屈,為適應(yīng)中骨盆及出口面前后徑大于橫徑的特點,同時胎兒枕部遇到盆底肛提肌的阻力,胎頭進行內(nèi)旋轉(zhuǎn),肛提肌收縮力推動兒頭枕部向阻力小、部位寬的一方,即枕部轉(zhuǎn)向恥骨聯(lián)合成為直前位[1],胎兒完成內(nèi)旋轉(zhuǎn)。胎兒內(nèi)旋轉(zhuǎn)從中骨盆開始至出口面完成。胎頭內(nèi)旋轉(zhuǎn)要靠良好產(chǎn)力才能完成。胎先露的下降動作貫穿于分娩全過程,而胎先露下降的急速下降期相當于宮頸擴張活躍期的減速階段及第二產(chǎn)程,也就是宮口近開全及開全以后[1]。因此,只有充分試產(chǎn)到分娩后期,才能提高持續(xù)性枕橫位、枕后位的自然分娩率。不論胎頭入盆時取何種胎位,只要影響分娩的產(chǎn)力、產(chǎn)道、胎兒及心理因素能相互適應(yīng),胎頭內(nèi)旋轉(zhuǎn)機制正常,胎頭就能順利下降由陰道分娩。
3.1 心理因素及產(chǎn)力 產(chǎn)婦害怕產(chǎn)痛、擔心胎位不正,精神緊張、焦慮可導致體內(nèi)腎上腺素分泌增加,縮宮素分泌減少,導致宮縮乏力。助產(chǎn)士指導產(chǎn)婦深呼吸、家屬為產(chǎn)婦按摩腰骶部等措施可以減輕宮縮疼痛、全身放松,適時補充高熱量、易消化食物可以保持第二產(chǎn)程有充分的體力與精神,鼓勵產(chǎn)婦堅定分娩信心,加強產(chǎn)力。持續(xù)性枕后位的處理原則是加強產(chǎn)力,促使胎頭旋轉(zhuǎn)及下降[1]。采用自由體位管理,根據(jù)產(chǎn)婦需求選擇適合自己的體位,多下床活動,分散產(chǎn)婦對分娩陣痛的注意力和減輕陣痛引起的不適感,促使產(chǎn)婦全身放松、情緒穩(wěn)定、精神舒暢,減少產(chǎn)婦因精神緊張產(chǎn)生的宮縮乏力及活躍期停滯,減少產(chǎn)程中用藥。第二產(chǎn)程接產(chǎn)前鼓勵產(chǎn)婦取舒適易用力體位,可加強產(chǎn)力,促進胎兒內(nèi)旋轉(zhuǎn)及下降,從而促進自然分娩。2例左枕橫位產(chǎn)婦在宮口近開全時取左側(cè)臥位(胎背同側(cè)側(cè)臥位)20min后胎兒自然轉(zhuǎn)為左枕前位;2例右枕后位產(chǎn)婦在第二產(chǎn)程行右側(cè)臥位(胎背同側(cè)側(cè)臥位)用力15min后自然轉(zhuǎn)為右枕前位;39例產(chǎn)婦宮口開全后取極度屈髖屈膝外展蹬足體位用力20min后自然轉(zhuǎn)為枕前位,3例右枕后很快自然轉(zhuǎn)為右枕橫位后直至分娩時轉(zhuǎn)為枕直前位娩出。據(jù)報道,側(cè)臥位分娩能使會陰放松[3]。江秀敏等[4]報道,自由體位可促進胎先露下降,加速產(chǎn)程進展,減少產(chǎn)程干預,符合產(chǎn)婦身心需求,促進自然分娩。枕橫后位銜接入盆時常俯屈不良,導致協(xié)調(diào)性宮縮乏力,出現(xiàn)產(chǎn)程異常,在為產(chǎn)婦做好心理護理后仍宮縮乏力者,則需要醫(yī)療處置加強宮縮,應(yīng)用縮宮素及適時人工破膜等,促進產(chǎn)程進展。本組27例產(chǎn)程異常者經(jīng)處置后僅9例行剖宮產(chǎn)術(shù),其中活躍期停滯10例經(jīng)處置后有6例陰道自然分娩。部分枕橫位、枕后位的產(chǎn)婦并無明顯頭盆不稱,加強分娩知識宣教及精神安慰,充分試產(chǎn),可以提高自然分娩率。
3.2 判斷頭盆關(guān)系 出現(xiàn)產(chǎn)程異常時,應(yīng)仔細評估骨盆3平面頭盆關(guān)系,排除頭盆不稱后積極處置,嚴密觀察產(chǎn)程,充分試產(chǎn),但不宜強行試產(chǎn),在提高自然分娩率的同時,減少母兒并發(fā)癥。凌蘿達等[1]提出,分娩評分10分是頭位難產(chǎn)分娩方式的分界線,10分以上可充分試產(chǎn)。本組考慮到枕橫位、枕后位時胎頭常常俯屈不良使胎頭通過骨盆徑線過大,當頭盆評分≥7分才予充分試產(chǎn),保持良好產(chǎn)力≥2分的情況下,枕橫位2分、枕后位1分,分娩評分均在10分及以上,當胎頭轉(zhuǎn)為枕前位后分娩評分提高,結(jié)果陰道自然分娩率87.67%,剖宮產(chǎn)率僅12.33%。頭盆評分高者,胎頭在骨盆中不特別緊貼更利于胎頭內(nèi)旋轉(zhuǎn)轉(zhuǎn)正胎位。本組胎兒體重3751g~4100g者8例,骨盆評分均6分,頭盆評分7分,最終陰道分娩,均無母兒損傷。可見,頭盆評分7分及以上的枕橫后位者可充分試產(chǎn)。頭位分娩評分法是協(xié)助處理頭位難產(chǎn)的重要方法,可以判斷持續(xù)性枕橫位、枕后位分娩的難易度并決定分娩方式。當出現(xiàn)產(chǎn)程異常時,判斷胎頭雙頂徑能否通過骨盆最窄面即中骨盆,對做出分娩方式的選擇十分重要。中骨盆-出口面是骨盆真正的出口,只要胎頭雙頂徑已經(jīng)通過,絕大多數(shù)能經(jīng)陰道分娩[1]。對活躍晚期及第二產(chǎn)程胎頭下降停滯或延緩,胎頭雙頂徑不能通過中骨盆者及時行剖宮產(chǎn)術(shù)。本研究中自然轉(zhuǎn)位為枕前位分娩的46例,均為助產(chǎn)士判斷胎頭雙頂徑在宮口近開全或開全時均已通過中骨盆,感覺胎頭在骨盆中很飽滿,胎先露平坐骨棘下3cm及以下,已達盆底。另18例手轉(zhuǎn)胎位成功分娩者,一旦轉(zhuǎn)位成功,胎頭雙頂徑即通過中骨盆,胎頭很快下降至盆底。頭盆不是特別緊貼者,一般一次手轉(zhuǎn)胎頭即成功。4例徒手轉(zhuǎn)胎頭失敗者,胎頭雙頂徑均未過中骨盆而行剖宮產(chǎn)。另外,還要特別注意檢查評估骨盆出口前后徑。在做內(nèi)骨盆檢測判斷頭盆關(guān)系,徒手旋轉(zhuǎn)胎頭轉(zhuǎn)位時及接產(chǎn)時均采用產(chǎn)床上極度屈髖屈膝外展蹬足體位,使出口前后徑可增大1.5cm~2.0cm[1],提供寬大的骨盆空間,可以使頭盆關(guān)系評估更準確,更利于胎頭內(nèi)旋轉(zhuǎn)及下降,有42例孕婦宮口開全后取極度屈髖屈膝外展蹬足體位用力后自然轉(zhuǎn)為枕前位,有5例在胎頭撥露時仍為持續(xù)性枕橫位,其中3例由右枕后位自然轉(zhuǎn)為右枕橫位,2例由右枕后位徒手轉(zhuǎn)至右枕橫位,繼續(xù)手轉(zhuǎn)胎頭不能轉(zhuǎn)至枕前位。5例產(chǎn)婦頭盆關(guān)系緊張,均為恥骨聯(lián)合低矮,骶尾關(guān)節(jié)固定或上凸至骨盆出口前后徑短而中骨盆及出口橫徑略長,胎頭只好以略小的雙頂徑通過略小的骨盆出口前后徑,略長的枕下前囟徑通過略長的出口橫徑,而持續(xù)于枕橫位。最終5例均在胎頭雙頂徑越過骨盆骨質(zhì)部出口后,胎頭在盆底受肛提肌收縮力的作用下繼續(xù)旋轉(zhuǎn)成為直前位娩出,胎兒體重2650g~3720g,因頭盆緊貼,第二產(chǎn)程時間1例35min,4例時間稍長55min~72min,2例輕度新生兒窒息,無顱內(nèi)出血等并發(fā)癥。因此,正確評估骨盆3平面頭盆關(guān)系,特別注意檢查骨盆出口前后徑后,才能避免強行旋轉(zhuǎn)胎頭位置,減少母兒損傷,正確選擇分娩方式。
3.3 徒手旋轉(zhuǎn)胎頭轉(zhuǎn)正胎位 當持續(xù)性枕橫位、枕后位時,胎頭常常俯屈不良,繼而因為胎頭通過骨盆經(jīng)線過大不能完成內(nèi)旋轉(zhuǎn)。在徒手旋轉(zhuǎn)胎位時重視胎頭是否俯屈良好,首先協(xié)助胎頭俯屈,再進行內(nèi)旋轉(zhuǎn),以使胎頭以較小的枕下前囟徑在骨盆中進行旋轉(zhuǎn),以提高成功率。同時在宮縮時操作,使定向的外力借助宮縮向下的力量與盆壁及盆底的阻力更利于成功旋轉(zhuǎn)及固定胎位,避免回旋。操作中僅以食指、中指進入陰道操作,孕婦不適感較小。操作中要注意徒手轉(zhuǎn)胎頭時及第二產(chǎn)程加強宮縮后的胎心情況,如有胎心異常,立即停止徒手轉(zhuǎn)胎位;若宮縮持續(xù)時間過長導致胎心減速,則立即停止縮宮素的應(yīng)用,要保證第二產(chǎn)程宮縮間歇時間不少于2min。本研究徒手轉(zhuǎn)胎頭均在宮口近開全或開全后胎頭平坐骨棘及以下實施,成功率為81.82%。本研究在宮口近開全時胎頭平坐骨棘及以下1cm行徒手轉(zhuǎn)胎頭11例、4例失敗,在胎頭平坐骨棘下2cm及以下行徒手轉(zhuǎn)胎頭11例均成功,因為此時胎頭已通過骨盆入口,達到或進入中骨盆,有的甚至已至盆底,盆底的阻力可促使胎兒內(nèi)旋轉(zhuǎn),只需稍加外力即可成功轉(zhuǎn)正胎位。胎頭位置過高徒手轉(zhuǎn)胎頭不易成功,且有臍帶脫垂的危險。同時,不必每一例枕橫位、枕后位均進行徒手轉(zhuǎn)胎頭,特別是頭盆未緊貼者及產(chǎn)力良好者應(yīng)給予一定時間,觀察等待胎頭自行下降及內(nèi)旋轉(zhuǎn),在降低胎兒臍帶脫垂風險的同時,也減少了手轉(zhuǎn)胎頭對孕婦的不適感。國外報道,有70%~90%胎頭達盆底后才轉(zhuǎn)為枕前位[1]。本研究有46例(63.01%)自然轉(zhuǎn)正胎位分娩,2例在活躍晚期,44例在宮口開全后,胎頭均在平坐骨棘3cm及以下,均已達盆底。有時在行陰道檢查時能明顯感到胎頭在宮縮時自然旋轉(zhuǎn),有的在胎頭撥露著冠過程中可見胎頭旋轉(zhuǎn),胎兒在數(shù)次宮縮中漸轉(zhuǎn)成枕直前位分娩。本研究在第二產(chǎn)程給予觀察等待胎兒自然轉(zhuǎn)正胎位時間為宮口開全屏氣用力后20min,擔心延長觀察時間可能導致第二產(chǎn)程延長從而增加母兒并發(fā)癥。具體觀察等待多長時間再行徒手轉(zhuǎn)胎頭最恰當,有待進一步研究。
[1] 凌蘿達,顧美禮.難產(chǎn)[M].第2版.重慶:重慶出版社,2001:15-329.
[2] 樂杰.婦產(chǎn)科學[M].第7版.北京:人民衛(wèi)生出版社,2008:182-183.
[3] 黃祝玲.助產(chǎn)學[M].上海:上海科學技術(shù)出版社,1995:89.
[4] 江秀敏,高麗素,金麗珠,等.分娩第一產(chǎn)程自由體位的臨床研究[J].中華護理雜志,2002,37(3):88-90.

