自擬疏肝健脾湯治療功能性消化不良的臨床研究
李文菊 嚴興海
(1 甘肅省武威市涼州區武南鎮中心衛生院 武威730009;2 新疆昌吉回族自治州中醫醫院 昌吉831100)
功能性消化不良(functional dyspepsia,FD)是指具有由胃和十二指腸功能紊亂引起的癥狀,經檢查排除引起這些癥狀的器質性疾病的一組臨床綜合征,主要癥狀包括上腹痛、上腹灼熱感、餐后飽脹和早飽之一種或多種,可同時存在上腹脹、噯氣、食欲不振、惡心、嘔吐等[1]。FD 是臨床上最常見的一種功能性胃腸病。歐美的流行病學調查表明,普通人群中有消化不良癥狀者占19%~41%,我國某市一份調查報道,FD 占該院胃腸病專科門診患者的50%。FD不僅影響患者的生活質量,而且造成相當高的醫療費用,因此已逐漸成為現代社會中一個主要的醫療保健問題[2]。中醫治療功能性消化不良具有簡、便、廉、驗的特點,本研究試圖通過現代數據分析手段以及證候量化分析方法的應用,對自擬疏肝健脾湯治療功能性消化不良進行科學客觀的評價。
1 對象與方法
1.1 研究對象 自2009 年3 月~2010 年3 月,本院收集功能性消化不良患者117 例。在患者知情同意并簽定同意書后,參照隨機化數字表按入院先后順序隨機分為西醫治療對照組(60 例)、自擬疏肝健脾湯治療組(57 例)。兩組一般資料比較,無顯著性差異(P >0.05),具可比性。見表1。
表1 兩組一般資料比較 (±S) 例

表1 兩組一般資料比較 (±S) 例
組別年齡(歲)病程(年)漢族回族其他對照組 39.13±15.068.34+3.065442治療組 40.54±13.229.01±4.945322統計量 t=-0.5734t=-0.8876χ2=0.5995 P 值0.59220.37110.7410
1.1.1 西醫診斷標準 根據“羅馬Ⅲ診斷標準”[3]:(1)有上腹痛、上腹灼熱感、餐后飽脹和早飽癥狀之一種或多種,呈持續或反復發作的慢性過程,病程超過半年,近3 個月來癥狀持續;(2)上述癥狀排便后不能緩解(排除癥狀由腸易激綜合征所致);(3)排除可解釋癥狀的器質性疾病。
1.1.2 病例納入標準 符合功能性消化不良診斷標準的患者。
1.1.3 病例排除標準 治療期間排除了功能性消化不良診斷的患者;資料不全影響判斷者;合并有心、肝、腎、糖尿病或造血系統等危重原發性疾病及精神病患者。
1.2 治療方法 兩組均給予一般治療,包括建立良好的生活習慣,避免煙、酒及服用非甾體抗炎藥。無特殊食譜,避免個人生活經歷中會誘發癥狀的食物。注意根據患者不同特點進行心理治療,失眠、焦慮者可適當予以鎮靜藥。
1.2.1 對照組 在一般治療基礎上加谷維素20 mg口服,3 次/d;多潘立酮片10 mg 口服,3 次/d(便秘者改用西沙必利5~10 mg 口服,3 次/d);乳酸菌素片1.6~2.0 g 口服,3 次/d,療程及效果判斷與中藥同步。
1.2.2 治療組 在一般治療基礎上加自擬疏肝健脾湯,不用西藥。自擬疏肝健脾湯組成:柴胡6 g、炒黃芩9 g、炒白術9 g、扁豆9 g、炒白芍9 g、炙甘草3 g、蘇梗6 g、制香附9 g、醋元胡9 g、焦神曲6 g。加減:脹滿不已加炒枳殼9 g;噯氣加旋復花9 g、代赭石15 g;泛酸加煅瓦楞子15 g、海螵蛸15 g;嘈雜加炒山藥9 g;便溏加焦楂炭9 g;伴腹痛加炮姜炭5 g、煨木香9 g;便秘加全瓜蔞15 g。煎服法:上方水煎服,每日1 劑,分3 次服用,7 d 為1 個療程,每療程間歇3 d,3 個療程判斷效果。
1.3 療效判定
1.3.1 臨床療效標準[4]顯效:臨床癥狀消失,飲食恢復正常,精神狀態良好。有效:臨床癥狀明顯減輕,食欲及食量增加,精神狀態改善。無效:臨床癥狀、食欲情況及精神狀態均無明顯改善。
1.3.2 證候量化積分評定標準 根據患者上腹脹痛、餐后飽脹和早飽、噯氣、食欲、惡心嘔吐等5 個方面的量化積分,對比兩組患者治療前后組間及組內的變化,使等級資料量化,便于數據挖掘處理,使研究更加客觀、嚴謹。見表2。

表2 功能性消化不良證候量化積分表
1.3.3 不良反應監測 研究期間如實記錄患者出現的各種不適癥狀體征,評價不同治療方法的不良反應發生狀況。
1.4 統計處理 用Excel 2003 建立數據庫,由兩人分別獨立進行數據錄入。數據錄入后進行二次檢驗,再由另外一人進行修改,直至兩個數據庫完全一致。證候量化積分資料屬于計量資料,正態分布的計量資料采用均數±標準差(±S)表示,組間比較采用Bonfferoni t 檢驗;計數資料采用χ2檢驗;所有資料應用SPSS 17.0 軟件進行統計分析。
2 結果
2.1 兩組臨床療效比較 從表3 可以看出兩組治療后臨床療效的差別具有統計學意義(P <0.01),自擬疏肝健脾湯治療組療效優于西醫治療對照組。

表3 兩組臨床療效比較 例(%)
2.2 兩組證候量化積分比較 表4 可以看出兩組治療前證候量化積分差異不具有統計學意義,表明隨機化后兩組患者在癥狀輕重程度方面的分布是均衡的。治療后兩組證候量化積分差異具有顯著性差異(P <0.01),說明兩種干預措施的效果是不同的。
表4 兩組證候量化積分比較 (±S) 分
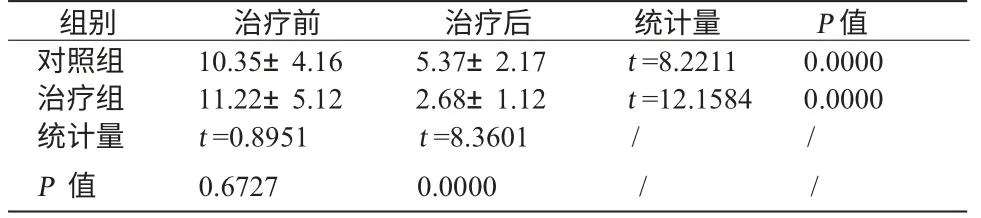
表4 兩組證候量化積分比較 (±S) 分
組別治療前治療后統計量P 值對照組10.35±4.165.37±2.17t=8.22110.0000治療組11.22±5.122.68±1.12t=12.15840.0000統計量t=0.8951t=8.3601//P 值0.67270.0000//
2.3 兩組不良反應發生情況 西醫治療對照組不良反應發生率高于自擬疏肝健脾湯治療組。見表5。

表5 兩組不良反應發生情況 例
3 討論
FD 在日常門診工作中是極易見到的,只是不易引起重視。雖然已經進行了大量的研究,但FD 的病因與發病機制至今仍不清楚。目前較多的觀點有:(1)認為胃腸道動力障礙是FD 發生的重要病理生理學基礎。其證據為:患者胃內固體排空延緩,近端胃及胃竇排空異常,幽門、十二指腸運動協調失常等。而促胃腸動力藥可使大部分患者癥狀得到不同程度的改善[5]。(2)FD 患者存在個性差異,焦慮抑郁積分顯著高于正常人,且FD 患者生活中應激事件發生的頻率亦高于正常人,提示該病的發生與精神因素和應激因素有密切關系[6]。現代醫學對FD 的治療著眼于胃腸動力、自主神經功能及心理的調節。
中醫學雖無FD 之病名,但其臨床表現可歸屬于“痞證”、“氣滯”等范圍[7]。《素問·異法方宜論篇》的“臟寒生滿病”、《素問·五常政大論篇》的“備化之紀……其病痞”以及“卑監之紀……其病留滿痞塞”等都是這方面的論述。《諸病源候論·痞噎病諸候》提出“八痞”、“諸痞”之名,包含了胃痞在內,論其病因有風邪外入、憂恚氣積、墜墮內損,病機為營衛不和,陰陽隔絕,血氣壅塞,不得宣通。并對痞作了初步的解釋:“痞者,塞也。言腑臟痞塞不宣通也。”東垣所倡脾胃內傷之說,及其理法方藥多為后世醫家所借鑒,尤其是《蘭室秘藏·卷二》之辛開苦降、消補兼施的消痞丸、枳實消痞丸更是后世治痞的名方[8]。從中醫觀點而言,FD 總的病機是氣機失調,而肝是調節氣機的重要臟器,盡管存在寒熱錯雜、胃腸失和等因素,但肝失疏泄是關鍵,通過疏肝理氣以和之,調理腸胃以和之,則氣機歸于調暢,寒熱歸于平衡,諸癥自能消解[9]。自擬疏肝健脾湯中柴胡、炒黃芩、蘇梗、制香附、醋元胡疏肝和胃,白術、扁豆健脾運化,配合炒白芍、炙甘草、焦神曲等共奏疏肝和胃之效,同收調和胃腸之功。從本實驗看,自擬疏肝健脾湯治療功能性消化不良與西醫治療組相比較,效果明顯,副作用小,說明中醫治療本病具有明顯優勢,值得臨床推廣使用。
[1]劉曉輝.中西醫結合治療功能性消化不良的療效分析[J].實用中西醫結合臨床,2008,8(6):14
[2]陸再英,鐘南山.內科學[M].第7 版.北京:人民衛生出版社,2008.424-426
[3]張丹,夏志偉.功能性消化不良診治中應注意的問題[J].中國臨床醫生,2008,37(4):3
[4]朱文鋒.中醫診斷學[M].北京:中國中醫藥出版社,2001.221
[5]鄭芝田.胃腸病學[M].第3 版.北京:人民衛生出版社,2006.411-415
[6]Jerry M.Burger.人格心理學[M].第6 版.北京:輕工業出版社,2004.157
[7]陳健芳,袁楚明,楊丹曉.功能性消化不良346 例臨床分析[J].中國實用內科雜志,2004,24(1):37-38
[8]中華中醫藥學會內科脾胃病專業委員會.功能性消化不良(FD)中醫診治規范(草案)[J].中國中西醫結合脾胃雜志,2002,10(4):3-4
[9]鄭筱萸.中藥新藥臨床研究指導原則[S].北京:中國醫藥科技出版社,2002.124-155

