老年胃食管反流病患者的長期預后及影響因素
齊 穎 夏志偉 徐志潔 王 琨 段麗萍 葛 穎 (北京大學第三醫院消化科,北京 100191)
老年胃食管反流病患者的長期預后及影響因素
齊 穎 夏志偉 徐志潔 王 琨 段麗萍 葛 穎 (北京大學第三醫院消化科,北京 100191)
目的隨訪分析老年胃食管反流病患者遠期預后及其影響因素。方法對接受胃鏡及24 h食管pH監測的患者進行問卷調查,在初診時及1年后分別進行調查。調查內容為患者在初診前3個月內和隨訪前3個月內的反流癥狀發作頻率和嚴重程度,并調查維持治療情況。結果①老年組嚴重食管炎所占比例明顯高于非老年組(6.5%Vs0.9%,P<0.05)。②24 h食管pH監測顯示:老年組中pH≤4大于5 min的次數明顯多于非老年組(P<0.05),癥狀指數明顯高于后者(P<0.05)。③隨訪期間,老年組持續用藥的比例顯著高于非老年組(P=0.002);以PPI為主要治療的患者多于后者(P=0.04);其癥狀積分與24 h食管pH監測的多項指標正相關(P<0.05)。結論老年患者更易出現嚴重食管黏膜損傷,其食管酸反流嚴重程度重,癥狀與病理性酸反流的相關性高;更需要長期維持藥物治療,且更需要較強的抑酸治療。
胃食管反流病;臨床特征;治療;遠期癥狀
胃食管反流病(GERD)是一種慢性、復發性疾病,其患病率隨年齡上升而有增加趨勢,由于多數患者癥狀反復發作,長期用藥。對患者的生活質量構成明顯的負面影響,且導致沉重的經濟負擔。與中青年GERD患者相比,老年患者的治療效果受多種復雜因素的影響。因此,對老年GERD患者的診治具有其特殊性。本文旨在通過對GERD患者的隨訪,分析老年患者的治療特點和預后相關因素。
1 材料與方法
1.1 研究對象 2003年10月至2007年1月間,因反酸、胃灼痛、胸骨后疼痛、腹脹、上腹痛上腹不適等上消化道癥狀就診于北京大學第三臨床醫院門診的患者。年齡>18歲。排除以下疾病患者:消化性潰瘍、消化道腫瘤、消化道手術史者及其他消化道器質性疾病;糖尿病、冠心病、結締組織病以及其他嚴重內科疾病。
1.2 研究方法
1.2.1 分組 老年組:初診時年齡≥60歲;非老年組:初診時年齡<60歲。
1.2.2 初診時檢查 患者按就診順序,按臨床需求進行胃鏡檢查。反流性食管炎(RE)分級按洛杉磯分級標準分A、B、C、D共4級。
1.2.3 24 h食管pH值監測操作 所有入組患者均接受檢查。采用上消化道24 h動態pH監測儀(HYW-2型,北京長安漢德森公司),單晶銻電極。隔夜空腹經鼻插入電極導管,下食管監測點位于距下食管括約肌上5 cm處,連續監測24 h。監測期間進清淡易消化飲食。監測數據導入計算機經專門分析軟件分析結果。
1.2.4 問卷調查 初診是由醫師詢問并填寫癥狀問卷,分別調查反酸、胃灼痛、胸骨后疼痛、腹脹、上腹痛等16個癥狀在初診前3個月發生情況。1年后對患者再次用同樣的問卷進行調查。以反酸、胃灼痛和胸骨后疼痛作為主要評分癥狀。隨訪間隔最短1年。隨訪時問卷中包括患者此前3個月內治療情況,分為不用藥、間斷用藥和持續用藥組(長期規律性用藥治療);藥物種類分為H2受體拮抗劑(H2RA)和(或)促動力藥、質子泵抑制劑(PPI)和(或)促動力藥、其他〔包括促動力藥和(或)抗酸劑和(或)黏膜保護劑和(或)中藥〕。
1.3 統計學處理 數據錄入SPSS13.0統計軟件。計量資料以±s表達,計數資料以中位數表達,正態分布的計量資料采用t檢驗,非正態分布的計量資料和計數資料采用秩和檢驗,率的比較采用χ2檢驗。相關性檢驗采用線性相關分析。
2 結果
2.1 患者一般情況 共完成隨訪167例,平均隨訪時間17.6±5.1(12~37)個月,男86例,女81例,平均年齡51.9±14.8(22~80)歲,老年組患者62例,非老年組患者105例。患者平均體重超重。老年組胸圍/腰圍小于非老年組(t=-2.029,P <0.05)。兩組間性別比例、平均 BMI、超重(BMI>24 kg/m2)和肥胖(BMI>28 kg/m2)的比例均無顯著性差異(見表1)。初診時老年組和非老年組間各種反流癥狀比例、初診及隨訪時的癥狀積分均無顯著性差異。

表1 老年組和非老年組間一般情況比較〔n(%)〕
2.2 胃鏡檢查結果 兩組患者的RE及非糜爛性胃食管反流病(NERD)的構成比無顯著性差異。老年組RE所占比例和非老年組相比(27.4%vs 19.0%)無顯著性差異,但RE(LA-D級)所占比例明顯高于后者(6.5%vs 0.9%,P<0.05)。兩組間合并食管裂孔疝的比例和幽門螺桿菌陽性率均無顯著性差異。
2.3 24 h食管pH監測顯示,老年組24 h pH≤4大于5min的次數明顯多于非老年組(8.9±11.0 vs 5.6±7.8,P<0.05)。癥狀指數明顯高于后組(59.4±42.1 vs 43.1±44.3,P<0.05)。兩組中,RE組的監測陽性率、NERD組的監測陽性率以及輕、中、重度反流者所占的比例均無顯著性差異。但老年組中pH監測異常患者的癥狀指數陽性率明顯高于非老年組(除外29例監測期間無癥狀者,60.7%vs 35.4%,P=0.003)。兩組間余反流指標相比差異無顯著性。
2.4 不同年齡組GERD患者的長期癥狀隨訪
2.4.1 隨訪情況 平均隨訪時間17.6±5.1(12~37)個月。隨訪時所有患者中53.3%(89/167)癥狀消失,28.1%(47/167)癥狀好轉,18.6%(31/167)癥狀無改善。兩組間隨訪時癥狀消失、好轉、無改善的構成比例以及隨訪時癥狀積分均無顯著性差異,老年組持續用藥者癥狀消失者率高于非老年組(15/62 vs 11/105,P <0.05)。
2.4.2 維持治療情況 老年組中非藥物治療者13例,間斷用藥21例,持續用藥28例;非老年組中非藥物治療者34例,間斷用藥48例,持續用藥23例。兩組間非藥物治療的比例無顯著性差異,但老年組持續用藥的比例(28/62,45.2%)顯著高于非老年組(23/105,21.9%)(χ2=9.939,P=0.002)。老年組中以PPI為主要治療的患者多于非老年組(24/49 vs 26/71)(χ2=3.615,P=0.04),以H2RA為主要治療 (16/49 vs 22/71)和其他藥物治療(9/49 vs 23/71)的比例在兩組間無顯著性差異。
2.4.3 相關性分析 見表2,老年組(r=0.215,P<0.05)和非老年組(r=0.365,P<0.001)的隨訪時癥狀積分均與初診時癥狀積分呈正相關;老年組隨訪時癥狀積分與24 h pH監測中的多項指標均呈正相關(P<0.05),而非老年組隨訪時癥狀積分與各項反流指標均無顯著相關性。此外,老年組隨訪時癥狀積分與BMI趨向于正相關(r=0.224,P=0.086)。兩組中年齡、胸圍與腰圍之比、pH≤4的總次數、pH≤4持續5 min以上的次數與隨訪時癥狀積分均無顯著性相關。
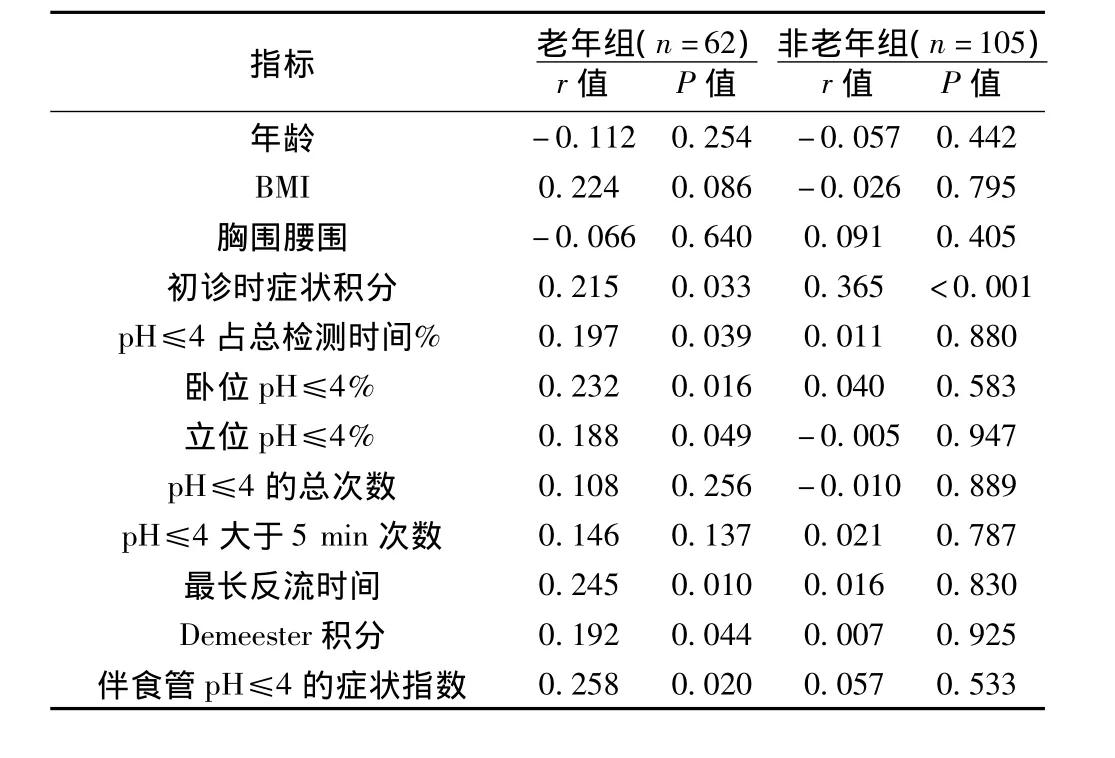
表2 老年組和非老年組隨訪時癥狀積分相關因素的比較
3 討論
研究顯示,RE患病率隨年齡上升而有增加趨勢〔1〕。目前社會的人口逐漸趨向老齡化,而老年人群存在其他臟器并發癥的機會較多,GERD不僅影響老年人的生活質量,也會影響患者對其他疾病治療的聯合用藥〔2〕。因此,認真探討老年胃食管反流病的臨床特點及遠期預后對指導臨床實踐有重要意義。
本研究說明老年患者更趨于向心性肥胖體型。肥胖是GERD的發病高危因素之一〔3〕,而向心性肥胖會對胸腹腔壓力梯度造成明顯影響,對膈和膈裂孔周圍結構的影響也更大,下食管括約肌高壓帶較短,周圍結構對下食管括約肌的支持被削弱。本文的分析進一步顯示,老年組隨訪時癥狀積分與BMI趨向于正相關,提示老年肥胖者趨向于長期存在反流相關癥狀。
在RE和NERD的構成比方面,老年組和非老年組并無顯著性差異,但老年組重度RE的比例明顯高于非老年組。食管酸檢測表明,老年組患者食管酸反流總次數并不多于非老年患者,但長反流的次數明顯多于后者。該項指標代表的是食管對酸反流的廓清能力。由于老年患者的食管酸廓清能力較差,反流物較長時間滯留于食管內,從而導致更為嚴重的食管黏膜損傷,這與以往的研究結果相同〔4,5〕。
從老年患者的食管運動特點看,其反流嚴重程度應重于非老年人,但許多研究發現酸反流程度的差異并不突出,其原因一方面是可能存在非酸反流的問題,24 h食管pH監測難以發現。研究表明〔6〕等發現食管同時暴露于酸及十二指腸胃食管反流是最常見的反流模式,大部分(95%的BE患者及79%的GERD患者)的反流均為胃、十二指腸混合反流;有并發癥的BE患者的胃內、食管內膽汁濃度均較無并發癥的BE組為高,此兩組又較食管炎組及對照組更高。老年人混合反流的發生率高于青壯年組。本研究的結果提示還存在另一個可能的原因,即老年患者胃體萎縮嚴重,胃酸分泌可能相對低下。本研究提示更多的老年GERD患者可能存在胃內低酸狀態,其胃食管反流內容物更容易表現為非酸性或弱酸性。如采用食管阻抗監測則有可能發現差異。
GERD是一種慢性疾病,近半數患者存在長期的癥狀,多數患者需要藥物治療,其中大多數患者可通過藥物治療使胃食管反流癥狀緩解〔7〕。本研究說明,治療后老年和非老年患者的癥狀控制情況相似,多數患者可以達到癥狀的基本控制。本研究中并未對患者的維持治療方式進行干預,患者對治療的需求主要根據癥狀的變化情況,結果代表的是患者的自然病史。由于老年GERD患者的食管黏膜損害及并發癥更嚴重,癥狀與酸反流相關性較高,更需要積極的抑酸治療,且更需要維持用藥。
本研究提示老年人的GERD癥狀與酸反流的相關性更高,隨訪時癥狀積分均與初診時癥狀積分呈正相關,提示初診時癥狀重者更易有遠期癥狀,且在非老年人群中更為明顯。老年組中酸暴露嚴重者更易有遠期癥狀,而在非老年組未發現此特點,提示二者的癥狀發生機制可能存在差異。以往少有研究對此進行分析。如初診時對老年患者進行全面評價,則有可能對其進行遠期預后的評估。
1 Chen M,Xiong L,Chen H,et al.Prevalence,risk factors and impact of gastroesophageal reflux disease symptoms:a population-based study in South China〔J〕.Scand JGastroenterol,2005;40:759-67.
2 Pilotto A,FranceschiM,Vitale D,etal.Drug use by the elderly in general practice:effects on upper gastrointestinal symptoms〔J〕.Eur J Clin Pharmacol,2006;62:65-73.
3 Howard Hampel,Neena S.Abraham,Hashem B.El-Serag,.Meta-analysis:obesity and the risk for gastroesophageal reflux disease and its complications〔J〕.Ann In Med,2005;143(3):199-211.
4 Dent J.Endoscopic grading of reflux oesophagitis:the past,present and future〔J〕.Best Pract Res Clin Gastroenterol,2008;22:585-99.
5 Chait M.Gastroesophageal reflux disease in the elderly〔J〕.Clin Geriatr,2004;12:39-45.
6 VaeziMF,Richter JE.Role of acid and duodenogastroesophageal reflux in gastroesophageal reflux disease〔J〕.Gastroenterology,1996;111:1192-9.
7 Armstrong D.Systematic review:persistence and severity in gastro-oesophageal reflux disease〔J〕.Aliment Pharmacol Ther,2008;28:841-53.
R571
A
1005-9202(2013)05-1057-03;
10.3969/j.issn.1005-9202.2013.05.033
夏志偉(1964-),女,博士,主任醫師,主要從事胃腸道功能性疾病及動力障礙性疾病研究。
齊 穎(1974-),女,主治醫師,碩士,主要從事胃腸道功能性疾病及動力障礙性疾病研究。
〔2011-12-06收稿 2012-03-14修回〕
(編輯 曹夢園)

