頸椎后縱韌帶骨化癥脊髓壓迫程度與髓內高信號的相關性研究①
霍喜衛,胡成棟,陳懷志,周玉軍,李東風,王瑞,王飛
頸椎后縱韌帶骨化癥脊髓壓迫程度與髓內高信號的相關性研究①
霍喜衛,胡成棟,陳懷志,周玉軍,李東風,王瑞,王飛
目的 探討頸椎后縱韌帶骨化癥(OPLL)患者脊髓壓迫程度與髓內高信號(ISI)之間的關系。方法92例頸椎OPLL患者分為3組:椎管矢狀徑殘余率≥66.7%為A組(n=29),椎管矢狀徑殘余率33.3%~66.7%為B組(n=36),椎管矢狀徑殘余率<33.3%為C組(n=27)。分析各組神經功能及髓內高信號發生情況。結果A組6例出現ISI(20.7%),B組17例出現ISI(47.2%),C組19例出現ISI(70.4%)(P<0.05)。日本骨科協會(JOA)評分A組平均為(7.1±2.1),B組為(6.0±1.8),C組為(5.6±2.0)(P<0.05)。結論OPLL患者脊髓壓迫程度越重,脊髓內越容易出現高信號,神經受損癥狀越嚴重。
頸椎;后縱韌帶;骨化;脊髓內高信號;神經功能
[本文著錄格式]霍喜衛,胡成棟,陳懷志,等.頸椎后縱韌帶骨化癥脊髓壓迫程度與髓內高信號的相關性研究[J].中國康復理論與實踐,2013,19(11):1069-1071.
頸椎后韌帶骨化癥(ossification of the posterior longitudinal ligament,OPLL)是指頸椎后縱韌帶病理性異位骨化,進而導致脊髓和神經根受損的一種疾病。OPLL是一種由多基因、環境及飲食等多因素相互作用導致的復雜疾病,目前發病機制尚不清楚。近年來,隨著醫學影像學技術不斷進步,尤其是高分辨率MRI和多層螺旋CT的廣泛應用,為頸椎OPLL明確診斷提供可靠依據。MRI除可以對低信號OPLL進行精確定位外,還能根據其形態特點進行分型,有助于術者采取針對性的治療方案[1]。OPLL椎管占位率與神經損害程度存在密切關系[2-3]。本研究探討椎管狹窄程度與髓內高信號(intramedullary increased signal intensity, ISI)的聯系。
1 資料與方法
1.1 一般資料
2010年10月~2012年9月,共1357例具有四肢不同受損癥狀的患者在本科行MRI檢查,其中92例患者明確診斷為OPLL,其中男性35例,女性57例;年齡41~71歲,平均56.3歲;節段型40例,連續型27例,局灶型15例,混合型10例;36例(39.1%)并發頸椎間盤突出癥。根據頸椎管狹窄程度將其分成3組:椎管矢狀徑殘余率≥66.7%為A組(n=29),椎管矢狀徑殘余率33.3%~66.7%為B組(n=36),椎管矢狀徑殘余率<33.3%為C組(n=27)。
1.2 影像學評定
所有患者均行高分辨率1.5 T MR成像(SIEMENS MAGNETOM Symphony)。參數設定參照Wang等[4]方法:矢狀面T1加權像采用自旋回波序列,T2加權像采用快速自旋回波序列;掃描使用表面線圈,層厚4 mm,采集矩陣512×256;序列參數:T1加權像重復時間(TR)612 ms,回波時間(TE)13 ms;T2加權像TR 2400 ms,TE 114 ms。在T2加權像上,由兩位不知情的影像醫師判定脊髓受壓最重部位是否存在高信號;若對判定結果有分歧時,同第3位影像醫師共同討論達成一致。
在MRI矢狀位圖像上,選擇壓迫最明顯的層面,對椎管侵占最明顯的層面進行測量。用數碼相機拍攝圖像,輸入計算機,用Photoshop 8.0.1軟件進行測量。測量指標包括,①脊髓矢狀徑:最狹窄部位兩側硬膜的距離(α);②椎管發育性矢狀徑:病變部位毗鄰的正常節段椎體后緣到椎板前緣的距離(β)。
根據測量結果,計算椎管矢狀徑殘余率:

1.3 脊髓功能評分
采用日本骨科協會(JOA)頸脊髓癥評分法(17分法)對患者神經功能進行評定。
1.4 統計學分析
計量資料以(±s)表示,采用SPSS 16.0統計軟件,組間比較采用Kruskal-WallisH檢驗或方差分析。顯著性水平α=0.05。
2 結果
共42例(45.6%)患者發現脊髓內存在高信號,其中A組6例(20.7%),B組17例(47.2%),C組19例(70.4%)(Z=-3.703,P<0.001);兩兩比較,A、B、C組間均有顯著性差異(P<0.05)。典型影像見圖1。
A組JOA評分為(7.1±2.1),B組為(6.0±1.8),C組為(5.6±2.0)(F=4.513,P=0.0135);兩兩比較,A組與B組、A組與C組具有顯著性差異(P<0.05),而B組與C組均無顯著性差異(P>0.05)。
脊髓內高信號患者JOA評分為(5.4±1.8),無高信號者JOA評分為(7.5±2.3)(P<0.05)。
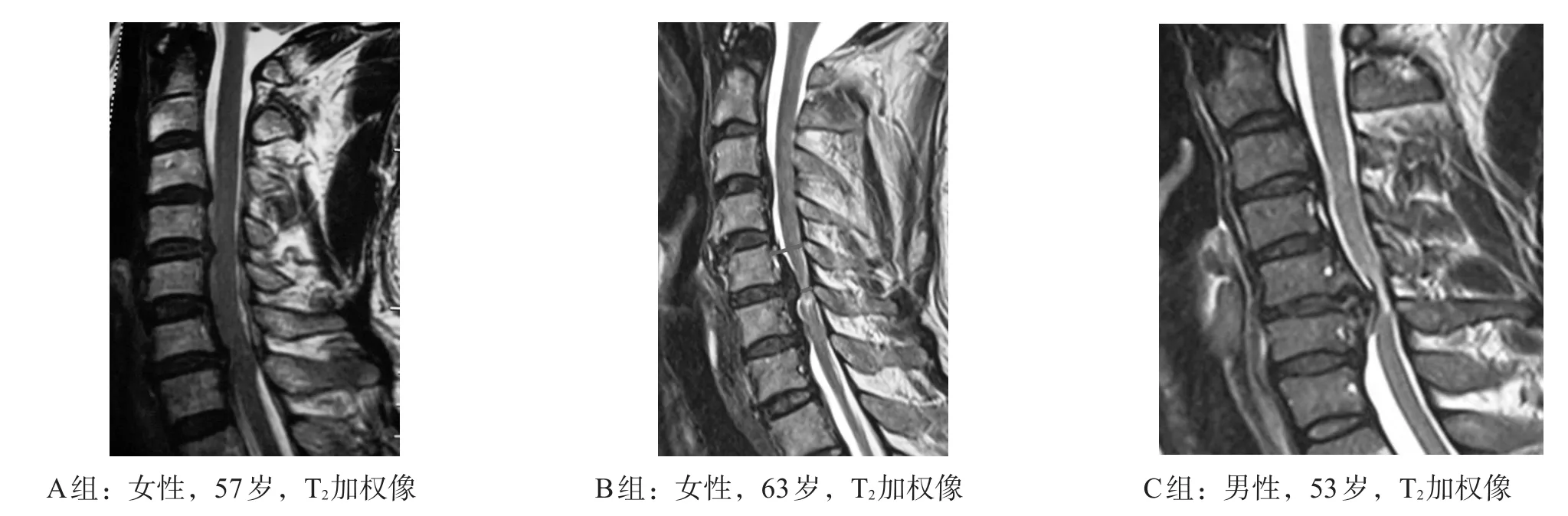
圖1 各組典型影像
3 討論
OPLL在亞洲黃種人中較常見,尤以日本發病率最高,約占頸椎疾病的1%~3%,在我國OPLL約占頸椎疾病的0.45%~0.88%[5]。
頸椎OPLL可能是多病因共同作用的結果[6-7]。Yan等對420例OPLL患者進行的基因遺傳學研究表明,骨形態發生蛋白(BMP)-2上的兩個位點rs1116867 (A/G)和rs965291(G/A)與OPLL的發病有關[6];趙偉光等的研究表明,BMP-4上兩個位點的突變也與本病的發生和發展有密切關系[7]。頸椎退行性變也是導致OPLL發生的重要因素。此外,生活習慣、內分泌障礙及鈣磷代謝異常等都與OPLL形成有關。
目前多層螺旋CT和MRI是診斷頸椎OPLL最常用的影像學檢查方法。CT掃描具有較高的分辨率,可清楚顯示OPLL的范圍、厚度、形狀及骨化灶的成熟度;同時可觀察到椎體骨質增生、關節突肥大及椎板增厚的情況,從而多角度的判斷頸椎管狹窄程度。但此成像技術無法對脊髓內是否存在高信號做出診斷。
隨著MRI檢查的推廣應用,其在頸椎OPLL診斷上的優勢逐步顯現[8]:①多層面、全方位成像能準確顯示病灶部位及分布范圍;②根據硬膜囊和脊髓有無受壓改變可準確地判斷椎管狹窄的程度;③MRI具有較高的軟組織分辨率,除能顯示病變處解剖形態,還能清晰顯示脊髓因長期受壓或輕微創傷引起的病理改變,如骨髓水腫、脫髓鞘、脊髓軟化壞死、空腔形成等。
脊髓高信號是當今骨科領域研究的熱點問題之一[9-11]。Takahashi等首先描述了頸椎病患者脊髓內出現信號增強現象,認為高信號的出現預示著預后不良,同時推測這可能與脊髓長期受壓而導致的脊髓軟化或繼發神經膠質細胞增多癥有關[9]。部分學者認為,T2加權像脊髓內出現高信號提示脊髓可能存在局部水腫、炎癥、缺血、神經膠質細胞增多癥或脊髓軟化等病理變化[10]。Sakou等認為,骨化組織對相應節段脊髓產生由前向后的直接壓迫,導致脊髓灰質、白質的壓縮變形,進而引起運動、感覺神經細胞損傷、壞死,側索和后索出現脫髓鞘改變,從而最終出現脊髓壞死或軟化[11]。
本研究顯示,脊髓內高信號發生率隨椎管侵占率增加而增加,而且發現高信號最易出現在脊髓壓迫最重部位。我們推測,受壓最重部位,神經細胞易發生壞死,而呈現高信號。此外,具有脊髓高信號的患者神經受損程度較無高信號者更重。因此,脊髓內高信號作為反映脊髓內病理變化的一種影像學現象,與神經癥狀存在密切關系。
頸椎管狹窄程度與臨床癥狀是否存在關系,目前尚未形成統一意見。趙偉光等通過多中心大樣本的臨床研究發現,OPLL椎管侵占率與JOA評分成負相關,椎管占位率越高,臨床癥狀越嚴重[3]。本研究顯示,A組的臨床癥狀最輕,但B組和C組間臨床癥狀無顯著性差異。我們認為,脊髓遭受一定程度擠壓后會出現神經癥狀;但隨著壓迫增加,脊髓會產生一定耐受,故臨床上經常發現一些重度脊髓型頸椎病患者的神經功能并未出現嚴重缺失。
[1]秦東京,馬愛武,張培功,等.頸椎后縱韌帶骨化的MRI分析[J].實用放射學雜志,2003,19(2):135-137.
[2]胡念斌,王沛,馬信龍,等.引起脊髓亞急性壓迫損害的椎管內容積改變的實驗研究[J].中華骨科雜志,2002,22(6): 349-352.
[3]趙偉光,李曉蕾,謝延平,等.頸椎后縱韌帶骨化癥臨床表現與影像學特點相關性研究[J].中國康復理論與實踐,2011,17 (8):764-766.
[4]Wang LF,Zhang YZ,Shen Y,et al.Using the T2-weighted magnetic resonance imaging signal intensity ratio and clinical manifestations to assess the prognosis of patients with cervical ossification of the posterior longitudinal ligament[J].J Neurosurg Spine,2010,13(3):319-323.
[5]李蘭貴,蘇凱,張玉琴.頸椎后縱韌帶骨化癥的影像學表現[J].實用放射學雜志,2004,20(2):140-143.
[6]Yan L,Zhao WG,Li JJ,et al.Linkage of three polymorphisms on chromosome 20p12 to ossification of the posterior longitudinal ligament of spine and its severity in Han Chinese patients[J].Chin Med J(Engl),2010,123(17):2341-2346.
[7]趙偉光,閆亮,林欣,等.骨形態發生蛋白-4基因單核苷酸多態性與頸椎后縱韌帶骨癥[J].中國康復理論與實踐,2011,17 (1):39-41.
[8]唐勇,廖錦元,曹林德,等.頸椎后縱韌帶骨化的CT、MRI診斷對比分析[J].中國矯形外科雜志,2008,16(9):1516-1517.
[9]Takahashi M,Sakamoto Y,Miyawaki M,et al.Increased MR signal intensity secondary to chronic cervical cord compression[J].Neuroradiology,1987,29(6):550-556.
[10]Alafifi T,Kern R,Fehlings M.Clinical and MRI predictors of outcome after surgical intervention for cervical spondylotic myelopathy[J].J Neuroimaging,2007,17(4):315-322.
[11]Sakou T,Matsunaga S,Koga H.Recent progress in the study of pathogenesis of ossification of the posterior longitudinal ligament[J].J Orthop Sci,2000,5(3):310-315.
Correlation between Spinal Canal Stricture and Increased Signal Intensity in Ossification of Posterior Longitudinal Ligament
HUO Xi-wei,HU Cheng-dong,CHEN Huai-zhi,et al.The Second Department of Orthopedics,Handan Central Hospital,Handan 056001, Hebei,China
ObjectiveTo investigate the correlation of spinal canal stricture and intramedullary increased signal intensity(ISI)in patients with ossification of the posterior longitudinal ligament(OPLL).Methods92 patients with OPLL were divided into 3 groups,those with the sagittal diameter remained≥66.7%were as group A,33.3%~66.7%as group B,and<33.3%as group C.The incidence of intramedullary ISI was recorded,and their neurological condition was assessed with the Japanese Orthopedics Association Assessment(JOA).Results ISI were found in 6 cases in the group A(20.7%),17 cases in the group B(47.2%)and 19 cases in the group C(70.4%)(P<0.05).The score of JOA was(7.1±2.1)in the group A,(6.0±1.8)in the group B and(5.6±2.0)in the group C(P<0.05).ConclusionThe incidence of intramedullary ISI increased with the severity of spinal canal stricture,and with more severe nerve damage in OPLL patients.
cervical spine;posterior longitudinal ligament;ossification;intramedullary increased signal intensity;neurological function
R681.5
A
1006-9771(2013)11-1069-03
2013-02-21
2013-03-18)
河北省科技計劃項目(No.12277750)。
邯鄲市中心醫院骨2科,河北邯鄲市056001。作者簡介:霍喜衛(1979-),男,河北邯鄲市人,碩士,主治醫師,主要研究方向:脊柱外科。
10.3969/j.issn.1006-9771.2013.11.020

