內鏡及病理學檢查在克羅恩病和腸結核鑒別診斷中的價值
曾小明 劉建國
常德市第二人民醫院,湖南常德415001
克羅恩病(Crohn’s Disease,CD)于 1932年由 Crohn、Ginzterg和Oppenheime最早描述,曾被稱為“局限性腸炎”、“節段性腸炎”、“慢性腸壁全層炎”等。1973年,世界衛生組織醫學科學國際組織委員會將該病定名為克羅恩病。它是消化道的慢性、非特異性和反復發作的透壁性炎癥,病變分布呈節段性,消化道任何部位可受到累及,其中以末端回腸最為常見,結腸和肛門病變也較多。腸結核(Intestinal Tuberculosis)為結核分枝桿菌引起的腸道慢性特異性感染疾病,是最常見的肺外結核病之一[1]。主要通過人型結核分枝桿菌引起。少數地區有因飲用未經消毒的帶菌牛奶或乳制品而出現牛型結核分枝桿菌腸結核。該病一般見于中青年,女性稍多于男性。為了明確內鏡及病理學在克羅恩病和腸結核中的鑒別診斷價值,該研究選取該院2010年2月—2012年2月收治的52例患者,其中克羅恩病患者和腸結核患者各26例,分為觀察組(克羅恩病)和對照組(腸結核)。對這兩組的臨床內鏡表現及病理切片等進行回顧性審核分析。現報道如下。
1 資料與方法
1.1 一般資料
選取在該院26例克羅恩病患者和26例腸結核患者,分為觀察組(克羅恩病)和對照組(腸結核)。克羅恩病患者中,男15例,女11例,其發病年齡為14~72歲,平均年齡(42.1±16.8)歲。腸結核患者中男9例,女17例,年齡為9~64歲,平均年齡(27.9±14.0)歲。采用內窺鏡攝像機F-168D F-368D對所有患者進行診斷。
1.2 T-spot實驗方法
在陰性對照孔內加入細胞培養液50 μL;在陽性對照孔內加入陽性對照PHA 50 μL;在2個測試孔內分別加入結核桿菌混合多肽 A 抗原和混合多肽 B 抗原各 50 μL。 加入 100 μL 2.5×l06/mL的PBMC。將微孔板放人37℃含5%CO2培養箱中孵育18 h。洗板4次后,加入新鮮配制的1∶200的標記抗體工作液50 μL,于4℃孵育60 min。再次洗板4次,加入底物溶液50 μL,于室溫中顯色反應7 min,用雙蒸水洗滌各孔終止反應。
1.3 統計方法
對全部26例患者的臨床,內鏡以及病理資料進行回顧性分析。統計方法采用SPSS11.0(Statistical Product and Service Solution)統計軟件,數據用±s表示,治療前與治療后比較應用配對t檢驗,觀察組和對照組之間的比較使用方差分析[2]。
2 結果
2.1 觀察組和對照組在臨床表現上在腹部包塊、慢性腹瀉以及腹瀉、便秘交替上的差異有統計學意義(P<0.05)。兩組在發熱、腹痛癥狀上有差異,但差異無統計學意義。見表1。
2.2 觀察組在內鏡診斷下的靈敏度為86.7%,特異度為25.6%,準確度49.3%;而對照組在內鏡診斷下的靈敏度為86.7%,準確度為46.2%,準確度為63.8%。兩組在內鏡診斷下價值見表2,表3。
2.3 T-spot檢測結果
在所有患者中檢測出56例陽性患者,占93.3%,4例陰性患者,占6.7%。
2.4 克羅恩病及腸結核的病理切片和內鏡圖
見圖1。
3 討論
在各項輔助檢查中,內鏡檢查是明確診斷、排除其它疾病,以及監測治療效果和了解復發的最重要手段,其典型表現是腸管節段性受累、鋪路石樣改變,腸黏膜潰瘍、充血水腫和膿苔等改變,如果是手術后病情復發,常表現為腸吻合口潰瘍。目前伴隨膠囊內鏡和推進式小腸鏡的應用,克羅恩病的診斷率得到顯著提高。膠囊內鏡讓該病診斷率由23.0%提高到63.0%,這也是目前國內外病例數不斷增加的一個很重要原因[3]。 但在腸道內滯留的問題影響了膠囊內鏡在臨床上的應用,據報道膠囊內鏡的滯留率為0.75%~5.9%,可高達21.0%在已知有腸狹窄的患者中。推進式小腸鏡:同時克羅恩病的診斷離不開病理檢驗,這是膠囊內鏡所不具有的,而推進式小腸鏡不但可以直視下診斷與活檢,還可對狹窄腸道進行球囊擴張,對克羅恩病的診斷、分型及治療起著重要的作用,是診斷克羅恩病必需進行的檢查項目。

表1 觀察組和對照組之間的臨床表現的對比[n(%)]

表2 觀察組在內鏡診斷下的價值(n)

表3 對照組在內鏡診斷下的價值
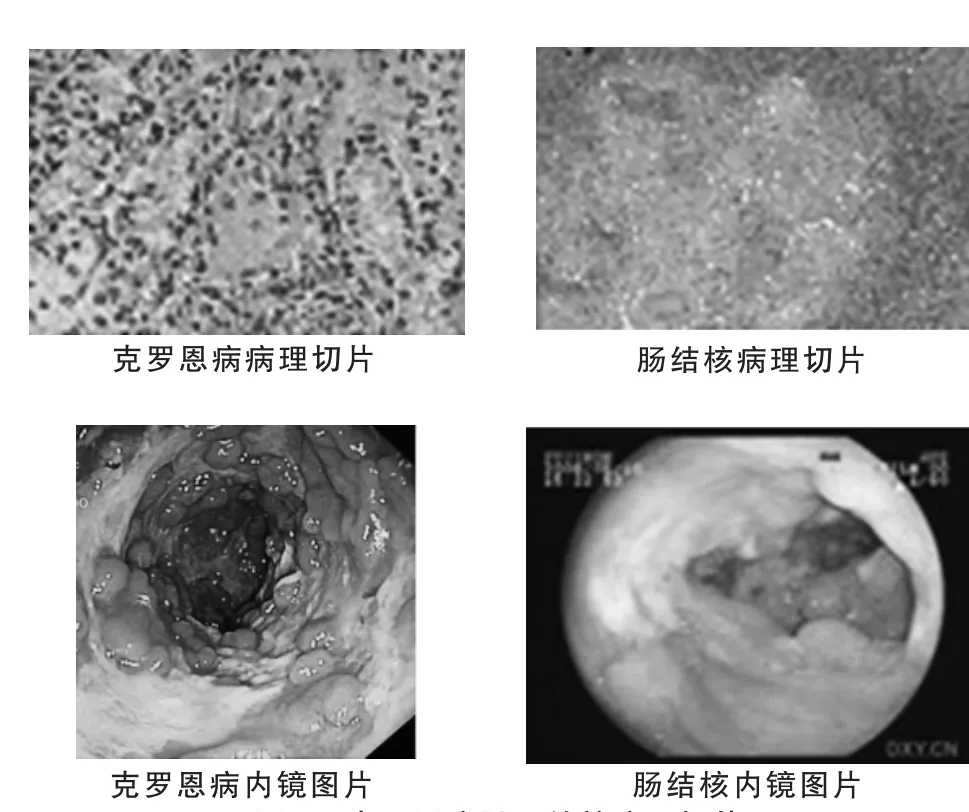
圖1 克羅恩病及腸結核病理切片
腸結核多發于回盲部,依次為升結腸、空腸、橫結腸、降結腸、闌尾、十二指腸及乙狀結腸等處,偶有發于直腸者[4]。胃結核亦有報道,但很少見。結核菌侵入腸道后,其病理變化因人體對結核桿菌的免疫力與過敏反應的情況而定。在感染菌量多,毒力大,機體過敏反應強時,病變多以滲出為主。并且可有干酪樣壞死及形成潰瘍,稱為潰瘍型腸結核;如果感染較輕,機體免疫力(主要是細胞免疫)較強時,病變通常為增生型,主要為肉芽組織增生,形成結核結節同時進一步纖維化,被稱為增生型腸結核。實際上伴有潰瘍與增生兩種病變者,并不少見,這稱為混合型或潰瘍增生型腸結核。
在沒有明確診斷之前,所有的克羅恩病患者需要進行常規的結核排查。檢查結核的方法除了對疾病的判斷之外,還要進行胸片檢查等種種實驗室的檢查,其中包括結核菌素實驗、結核分枝桿菌聚合酶鏈反應和結核感染T細胞斑點實驗等。克羅恩病的最終診斷離不開病理,典型的病理改變為慢性局灶性炎和斑片狀炎癥、不規則的隱窩及非干酪樣肉芽腫形成。但由于內鏡取檢標本量和取材范圍的限制,很多情況下得不到典型的病理標本,因而病理結果只能報告為慢性炎癥。
在內鏡下診斷是明確診斷和檢測治療效果以及了解復發的最為主要的方法。克羅恩病在內鏡下的診斷表現為:腸管節段性受累、鋪路石樣改變,腸黏膜潰瘍、充血水腫以及膿苔等的改變。而對于病理切片的診斷,腸結核的患者一般多會出現淋巴細胞聚集、黏膜下層增生、非干酪樣肉芽腫,而在克羅恩病患者中并不多見。
[1] 黃紹萍,盧水華,程計林,等.誤診為增生性結腸炎手術病理證實艾滋病合并腸結核病例分析[J].臨床消化病雜志,2009(4):64-65.
[2] 馬海芝,王學峰,馬建國,等.路學齡腸結核與原發性腸道淋巴瘤臨床表現的比較及鑒別診斷[J].濰坊醫學院學報,2008(3):81-82.
[3] Pulimood AB,Ramakrishna BS,Kurian G,et al.Endoscopic mucosal biopsies are useful in distinguishing granulomatous colitis due to Crohn,s disease from tuberculosis[J].Cut,1999,45:537-541.
[4] 甘華田,歐陽欽,邱春華,等.內鏡活組織檢查對克羅恩病的診斷價值[J].中華消化內鏡雜志,2011(18):103-104.

