TACE聯合RFA治療膽管癌根治性切除術后肝轉移11例
趙曉陽,曹會存,李天曉,王振豫,曹廣劭,劉 健,王玉丹,劉建文
膽管癌惡性程度很高,近年來發病率逐漸升高,通常表現為進行性黃疸癥狀[1]。盡管部分患者能經根治性手術治愈,但是由于肝臟的生理學特點,術后肝轉移發生率高,且基本失去再手術的機會,對放、化療不敏感[2],自然病程僅 5~10 個月[3]。目前已經有研究證實經導管肝動脈化療栓塞(TACE)聯合射頻消融(RFA)治療原發性肝癌或其他類型轉移性肝癌效果顯著[4-5],本研究用TACE聯合RFA治療膽管癌肝轉移患者11例,評價其治療效果和安全性。
1 材料與方法
1.1 一般資料
我科2009年5月至2012年5月11例收治膽管癌根治性切除術后肝轉移患者11例,所有患者均經CT等影像學資料或病理活檢證實為肝轉移。其中男9例,女2例,年齡47~81歲,平均(62±10)歲,轉移病灶單個最大直徑為1.0~4.8 cm,中位數為3.0 cm,根據RFA治療的特點,轉移病灶直徑大于5 cm或病灶數大于5個者未被納入此項研究。本組患者均無其他臟器轉移證據,并且無法再次行手術治療或放化療失敗,所有患者均在治療前充分告知治療方案并且簽署知情同意書。
1.2 方法
1.2.1 治療方法
1.2.1.1 術前準備:所有患者術前行血常規、肝腎功能、凝血4項等生化檢查及CT等影像學檢查,評價患者基本情況并且明確病灶部位大小數量等特征。
1.2.1.2 治療流程:完善術前檢查并排除手術禁忌后,首先在DSA引導下行TACE,然后根據患者恢復情況于TACE后1個月左右在CT引導下行RFA治療。
1.2.1.3 TACE術:術前禁食水4~6 h,常規消毒,局麻,鋪巾后右側股動脈入路,首先置入5 F RH導管于肝總動脈造影明確肝轉移病灶區域供血動脈,后交換置入2.6 F微導管至供血動脈,分別超選各支供血動脈,緩慢注入化療藥(吡柔比星,洛鉑)和碘油混合乳劑,根據病灶大小及血供多少判斷化療藥及碘油用量,一般吡柔比星與洛鉑為20~40 mg,碘油約為10 ml。栓塞靶血管后再次進行肝總動脈造影,評估栓塞效果及肝動脈其他分支血流情況。
1.2.1.4 RFA術:采用美國邁德MedSphere射頻治療系統,頻率為480 kHz,功率為0~200 W,使用17 G電極針,針尖長度為3 cm,術前禁食、水4~6 h,麻醉科醫師參與下進行靜脈全身麻醉后在CT引導下定位,選取穿刺點及判定進針角度、深度,根據不同腫瘤形狀布放電極針,對于直徑3 cm以下的腫瘤病灶給予單針消融,直徑在3~5 cm的腫瘤病灶采用多點重疊方法設定2~3個消融位點以使消融范圍覆蓋整個病灶區,一般需超過病灶邊緣0.5~1 cm,每針消融時間通常為12 min。消融術后測試針尖溫度大于70℃,并進行針道消融(圖1)。
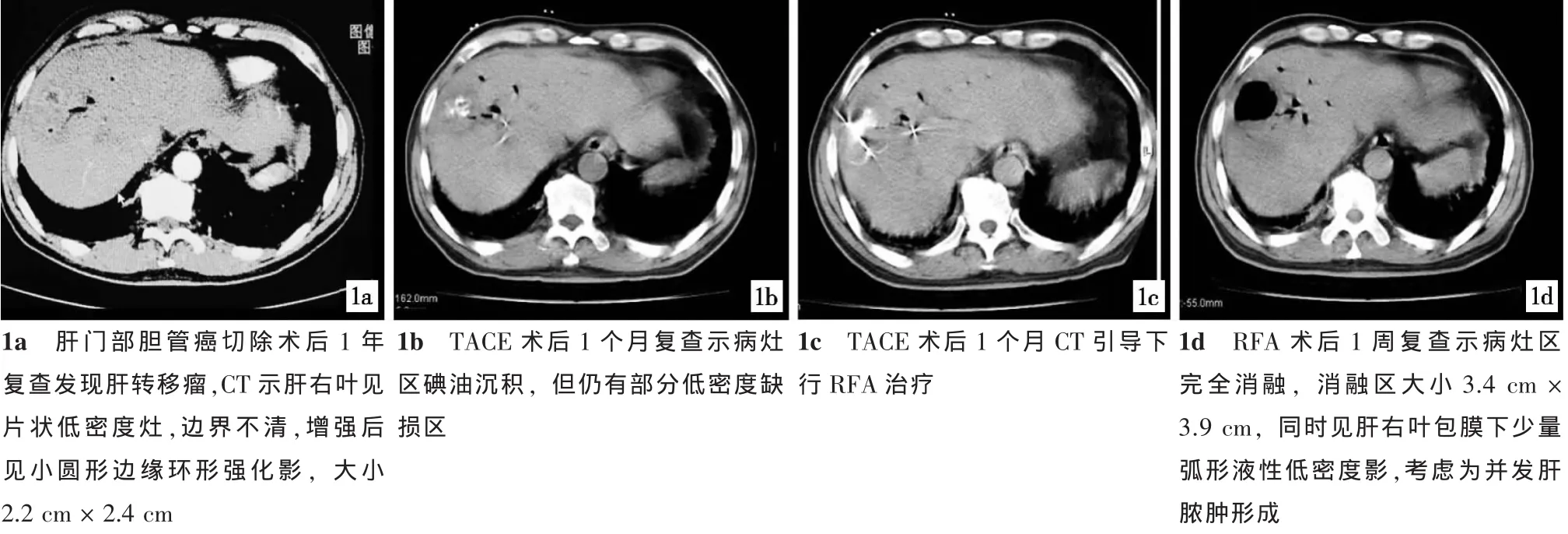
圖1 膽管癌切除術后肝轉移TACE聯合RFA治療過程
1.2.2 術后管理及隨訪 術后常規給予患者保肝、止痛等藥物治療,首次在1個月后復查CT等影像學檢查,血常規、肝功能等生化檢查,然后每2~3個月通過電話、門診或住院隨訪,記錄患者病灶變化情況、術后并發癥、生存期等。
1.3 統計學處理
2 結果
所有病例均成功實施TACE聯合RFA治療,術后達到完全消融。無與手術相關或并發癥導致死亡病例發生。術后常見不良反應為肝區疼痛、發熱等,均給予對癥處理后好轉。根據美國介入學會標準,僅2例因出現并發癥而延長住院時間,為分別在術后1周和10 d出現肝膿腫并白細胞升高,給予CT引導下肝膿腫穿刺抽吸引流和相應抗生素治療后好轉。
11例患者隨訪至2012年12月,無病例失訪,從首次發現肝轉移至觀察終點6個月、1年、2年生存率分別為91%、55%、18%,中位生存時間13.0個月,95%CI為(9.091,16.909),生存函數見圖2。 60歲以上患者平均生存期為(10.0±1.1)個月,明顯低于60歲以下患者的(24.7±3.0)個月,差異有統計學意義(Log Rank檢驗,P<0.05)。 隨訪期間,10例患者出現局部腫瘤進展或新的轉移灶,發現時間最早為1個月,中位時間為4.5個月,其中3例再次RFA治療,3例再次TACE治療,3例給予放射性125I粒子植入治療,另1例根據家屬意愿僅對癥及支持治療。

圖2 本組11例患者生存期(生命表法)
3 討論
膽管癌根據發生部位的不同一般可以分為肝內膽管癌、肝門部膽管癌和肝外膽管癌,因早期診斷率低,僅23%~37.6%的患者可以行根治性切除治療[6],然而頻繁的復發和肝臟轉移使得術后生存期仍然很低[7]。此外,單獨化療、放療或者放、化療聯合的療效也不確切[8]。有研究表明對于原發病灶為乳腺癌、結腸癌等的肝轉移病灶,切除仍然具有一定的療效[9-10],然而由于膽管癌患者預后差并且腫瘤進展快,發生肝轉移患者大都失去再次手術的機會。
因腫瘤細胞對高熱敏感并且散熱較差,RFA可在局部達到一個適當的溫度時使腫瘤細胞脫水,細胞內蛋白質變性從而達到治療腫瘤的目的,同時對正常組織不產生或僅產生較小的作用。1990年國外即有研究者將此原理應用到肝臟腫瘤的治療并取得較好療效[11],隨后此項技術迅速發展。迄今,RFA已被成功的應用到原發性肝癌和原發病灶為結腸癌、乳腺癌的肝轉移癌治療中[12-13]。鑒于此,本研究即將RFA應用到膽管癌根治性切除術后肝轉移的患者。
本研究將TACE與RFA結合起來對膽管癌術后肝轉移的治療進行探索,取得以下經驗:TACE所用的碘化油栓塞劑在CT掃描時呈高密度影,為RFA治療時穿刺過程提供更為明確的靶點;碘化油本身的導熱性比水溶液更強,能夠促使熱量傳導,可起到擴大RFA凝固性壞死灶的體積,從而提高RFA療效[14];TACE可通過減少或消除病灶周圍血流使消融區域增大[15],同時病灶供血動脈的血流減少,又降低了熱衰減效應,增加熱量潴留,使RFA凝固性壞死灶更加完全[16];另外RFA前病灶供血動脈的栓塞能夠有效的降低術后可能出現的出血等并發癥的發生。
本研究初步探討得出,膽管癌根治性切除術后從首次發現肝轉移,中位生存期為13.0個月,2年生存率為18%。而Park等[17]研究表明,膽管癌根治性切除術后肝轉移的患者若僅行放化療或支持治療,中位生存期僅為5.6個月和5.3個月。另外本研究中發現年齡是影響生存期的一項重要因素,60歲以上患者生存期明顯低于60歲以下患者(P<0.05)。根據美國介入學會標準,本組2例(18%)發生嚴重并發癥,均為治療后出現肝膿腫,發生率明顯高于RFA治療原發性肝癌、乳腺癌、大腸癌肝轉移后肝膿腫的發生率,后者有報道僅為0~6%[18-19]。這可能與本組病例數少,或與膽管癌根治性切除手術方式有關,有研究表明膽管癌手術后進行膽管空腸吻合重建患者的肝膿腫發病率要比未進行重建患者的發病率高[20]。然而大部分行膽管癌根治性切除術的患者均同時進行膽管空腸吻合重建,因此在以后對此類患者進行TACE聯合RFA治療時需提早干預,盡量預防肝膿腫的發生。
總之,TACE聯合RFA治療膽管癌根治性切除術后肝轉移患者的方法有效、可行,能夠較好的控制病灶進展,延長患者生存期,并且能夠反復多次操作,同時作為一種有效的局部治療方式與其他全身綜合治療優勢互補。然而本研究僅是基于小樣本量的初步探討,具有前瞻性的大樣本隨機對照實驗有待于進一步研究。
[1]Vasilieva LE,Papadhimitriou SI,Dourakis SP.Modern diagnostic approaches to cholangiocarcinoma[J].Hepatobiliary Pancreat Dis Int,2012,11: 349-359.
[2]Taylor I,Mullee MA,Campbell MJ.Prognostic index for the development of liver metastases in patients with colorectal Cancer[J].Br J Surg,1990,77: 499-501.
[3]Woo SM,Ryu JK,Lee SH,et al.Recurrence and prognostic factors of ampullary carcinoma after radical resection:comparison with distal extrahepatic cholangiocarcinoma [J].Ann Surg Oncol,2007,14: 3195-3201.
[4]Meloni MF,Andreano A,Laeseke PF,et al.Breast cancer liver metastases:US-guided percutaneous radiofrequency ablationintermediate and long-term survival rates [J].Radiology,2009,253:861-869.
[5]Wang YH,Liu JF,Li F,et al.Radiofrequency ablation combined with transarterial chemoembolization for unresectable primary liver Cancer[J].Chin Med J(Engl),2009,122: 889-894.
[6]Nimura Y,Kamiya J,Kondo S,et al.Aggressive preoperative management and extended surgery for hilar cholangiocarcinoma:Nagoya experience[J].J Hepatobiliary Pancreat Surg,2000,7:155-162.
[7]DeOliveira ML,Cunningham SC,Cameron JL,et al.Cholangiocarcinoma:thirty-one-year experience with 564 patients at a single institution [J].Ann Surg,2007,245: 755-762.
[8]Gwak HK,Kim WC,Kim HJ,et al.Extrahepatic bile duct cancers: surgery alone versus surgery plus postoperative radiation therapy [J].Int J Radiat Oncol Biol Phys,2010,78:194-198.
[9]Ksienski D,Woods R,Speers C,et al.Patterns of referral and resection among patients with liver-only metastatic colorectal Cancer(MCRC)[J].Ann Surg Oncol,2010,17: 3085-3093.
[10]Pockaj BA,Wasif N,Dueck AC,et al.Metastasectomy and surgical resection of the primary tumor in patients with stage IV breast Cancer: time for a second look? [J].Ann Surg Oncol,2010,17:2419-2426.
[11]Mcgahan JP,Browning PD,Brock JM,et al.Hepatic ablation using radiofrequency electrocautery [J].Invest Radiol,1990,25:267-270.
[12]Meloni MF,Andreano A,Laeseke PF,et al.Breast Cancer liver metastases:US-guided percutaneous radiofrequency ablationintermediate and long-term survival rates [J].Radiology,2009,253:861-869.
[13]Amersi FF,McElrath-Garza A,Ahmad A,et al.Long-term survival after radiofrequency ablation of complex unresectable liver tumors[J].Arch Surg,2006,141: 581-587.
[14]宋 莉,佟小強,王 健,等.碘化油肝動脈柃塞對灌注型射頻消融的影響:實驗研究[J].中國介入影像與治療學,2010,7:181-184.
[15]Yamakado K,Nakatsuka A,Ohmori S,et al.Radiofrequency ablation combined with chemoembolization in hepatocellular carcinoma: treatmentresponse based on tumorsize and morphology[J].J Vasc Interv Radiol,2002,13: 1225-1232.
[16]程洪濤,郭晨陽,黎海亮,等.TACE聯合射頻消融治療原發性肝癌療效的影響因素分析[J].介入放射學雜志,2012,21:216-219.
[17]Park SY,Kim JH,Won HJ,et al.Radiofrequency ablation of hepatic metastasesaftercurative resection ofextrahepatic cholangiocarcinoma [J].Am J Roentgenol,2011,197: 1129-1134.
[18]Kim JH,Won HJ,Shin YM,et al.Radiofrequency ablation for the treatment of primary intrahepatic cholangiocarcinoma [J].AJR Am J Roentgenol,2011,196: 205-209.
[19]Gillams AR,Lees WR.Five-year survival following radiofrequency ablation of small,solitary,hepatic colorectal metastases[J].J Vasc Interv Radiol,2008,19: 712-717.
[20]Elias D,Di Pietroantonio D,Gachot B,et al.Liver abscess after radiofrequency ablation of tumors in patients with a biliary tract procedure[J].Gastroenterol Clin Biol,2006,30: 823-827.

