糖代謝異常導致巨大兒的危險因素分析
刁仕萍 張頌華 陳志紅
廣東省東莞市黃江醫院婦產科,廣東東莞 523750
巨大兒是出生體重等于或大于4 000 g的足月新生兒。近年來隨著人們生活水平的提高,新生兒出生的平均體重也在逐漸增加。妊娠期糖尿病系指在孕期首次發生或首次診斷的碳水化合物代謝異常,通常在產后能恢復正常。妊娠期糖尿病孕婦中巨大兒發生率為30%~50%,明顯高于正常孕婦,同時妊娠糖尿病性巨大兒較非糖尿病性巨大兒更易并發圍生期與遠期的各種并發癥[1-4]。但是在不同地區、不同人種中有所差異[5-6]。本文具體研究糖代謝異常導致巨大兒發生的有關因素,為加強臨床管理,降低其發生率提供指導。
1 資料與方法
1.1 一般資料
選取本院2012年2月~2012年10月常規孕檢排除其他并發癥且住院分娩的健康孕婦120例作為對照組,妊娠期未發現血糖升高,糖篩查及口服葡萄糖耐量實驗(OGTT)提示無血糖升高。同期選取于本院行常規孕檢且住院分娩的妊娠期糖尿病孕婦120例作為觀察組,排除其他妊娠并發癥。兩組均滿足單胎、足月,且排除其他妊娠合并癥、并發癥等。巨大兒判斷標準:我國新生兒標準體重在3 000~3 300 g,達到或超過4 000 g以上的胎兒都稱為巨大兒。
1.2 方法
調查兩組產婦的住院病歷和產檢資料,記錄兩組孕婦的年齡、孕次、產次、空腹血糖水平、膽固醇水平、胰島素水平、孕期增重情況、分娩孕周、分娩方式、新生兒性別、新生兒出生體重等資料。
1.3 統計方法
采用SPSS 13.0軟件包,率的比較采用χ2檢驗,單因素與多因素比較分析采用單元與多元回歸分析。P<0.05為差異有統計學意義。
2 結果
2.1 巨大兒發生率
經過觀察,觀察組的巨大兒發生率為26.7%(32/120),對照組巨大兒發生率為5.0%(6/120),兩組比較,差異有統計學意義(P<0.05)。
2.2 單因素分析
將兩組的各調查資料進行單因素的Logistics回歸分析,結果顯示空腹血糖、膽固醇、胰島素、孕期增重與分娩巨大兒有明顯相關性(P<0.05)。具體見表1。
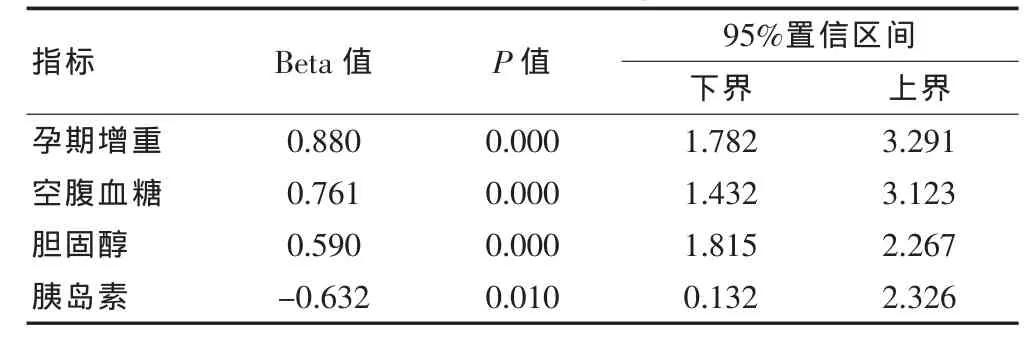
表1 分娩巨大兒的單因素Logistic回歸分析
2.3 多因素分析
將具有統計學意義的4個變量采用多因素Logistic回歸分析,結果顯示空腹血糖、膽固醇、胰島素為分娩巨大兒3個主要的獨立危險因素。具體見表2。
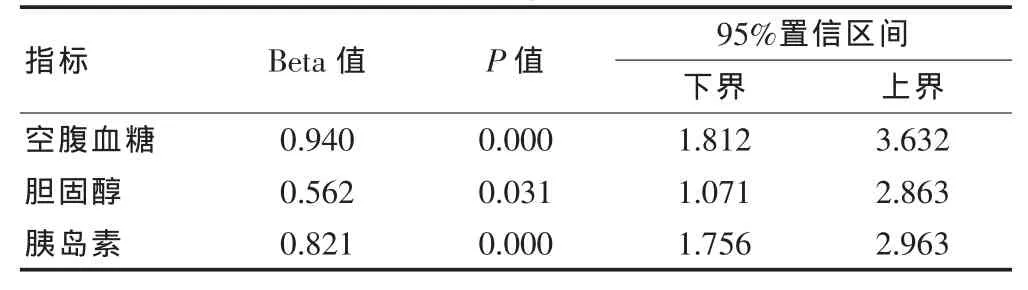
表2 多因素Logistic回歸分析
3 討論
由于受到遺傳、社會和環境等綜合因素影響,在世界許多地區,妊娠糖尿病是一種重大的、日益嚴峻的健康問題。妊娠糖尿病有嚴重的長期后果,新生兒和母親都包括在內。隨著巨大兒發生率逐年增加,對巨大兒認識及管理不當,可引起母兒嚴重的并發癥[7]。本文結果顯示,觀察組的巨大兒發生率為26.7%,對照組為5.0%,兩組對比差異有統計學意義(P<0.05)。胎兒出生體重過大,兒童期、成年期發生肥胖以及糖代謝異常的風險明顯增加。目前已經明確出生體重與乳腺癌、兒童期白血病、兒童期腦腫瘤、睪丸癌和前列腺癌的發生相關。在發生因素中,單因素與多因素分析都顯示空腹血糖、膽固醇、胰島素與分娩巨大兒有明顯相關性(P<0.05)。從機制上分析,在妊娠早期,過高的空腹血糖水平就已經提示了巨大兒等不良妊娠結果發生的可能性。而在妊娠期糖尿病的產婦中,單純母體空腹血糖升高所分娩的巨大兒出生率比母體糖耐量正常的巨大兒出生率高。有學者研究羊水過多孕婦32.7%合并妊娠期糖尿病,明顯高于對照組的12.4%[8]。而病理性巨大兒的產生主要與母體高血糖狀態及胎兒體內高胰島素化相關,母體高血糖狀態也導致了胎盤形態學方面的改變,包括胎盤絨毛和血管數量的增加、毛細血管化程度的提高以及血管表面面積的增加,這些改變都有效促進了母嬰之間的血糖交換,導致了巨大兒的產生。通過胎盤屏障的這部分母體血糖作用于胎兒胰腺組織,造成了胎兒體內的高胰島素化狀態。研究顯示母體及胎兒體內多種胰島素樣生長因子及其受體可以通過影響妊娠早期細胞滋養層的增值或產生胰島素樣作用來影響胎盤的形成及母嬰之間血糖等營養物質的交換,是糖尿病性巨大兒產生的重要影響因素[9]。孕婦在孕期要科學攝取營養,切忌盲目進補。孕婦還要參加適當的運動,比如散步、做孕婦保健操,以消耗掉過多的熱能,避免營養過剩,形成巨大兒。需要提醒的是,每個孕婦都應該做糖篩查,如果發現妊娠期糖尿病,應該遵從醫生對營養攝取的指導,避免胎兒增長過快。
總之,母體糖代謝異常與巨大兒的產生有著重要相關性,要積極加強血糖控制,使母體血糖在合理范圍之內,是降低巨大兒發生率的措施之一。
[1]Bai J,Wong FW,Bauman A,et al.Parity and pregnancy outcomes[J].Am J Obstet Gynecol,2012,18(6):274-278.
[2]王新利,崔蘊璞,童笑梅.新生兒出生體重危險因素分析[J].中國兒童保健雜志,2004,3(12):304-306.
[3]許文娟,談月娣,孫建民.巨大兒的相關因素及對母嬰的影響[J].中國醫藥指南,2010,3(4):357-360.
[4]張東峰,許小幸,呂秀翠,等.低出生體重影響因素的Logistic回歸分析[J].中國公共衛生,2009,20(1):40-41.
[5]Peter H,Whincup,Samantha J,et al.Birth Weightand Risk of Type 2 Diabetes:A Systematic Review[J].JAMA,2008,300(24):2886-2897.
[6]AI-Mendalawi MD.Fetal macrosomia greater than or equal to 4000 grams.Comparing maternal and neonatal outcomes in diabetic and non.diabetic women[J].Saudi Med J,2009,30(4):583-584.
[7]湯佩玲,胡淑君.50例妊娠合并糖尿病孕婦的妊娠管理分析[J].實用婦產科雜志,2010,20(1):33.
[8]胡永芳.如何降低剖宮產率[J].中國全科醫學,2003,6(8):628-629.
[9]唐火明,袁龍.孕婦血糖與胎兒體重的分析[J].實用婦產科雜志,2010,2(180):39-40.

