舒芬太尼對小兒扁桃體和腺樣體摘除術術后躁動的臨床觀察
郭文靜,柴 軍,沈 潔*
全麻術后躁動一直是麻醉醫生積極防治而不能完全控制的圍術期難點之一,小兒由于恐懼及術后鎮痛不完善發生躁動的幾率很高。七氟醚因其起效快、蘇醒時間短,是小兒全麻最常用的吸入麻醉藥,但其術后躁動發生率也很高,尤其用于小兒眼科手術及扁桃體腺樣體切除手術時[1]。舒芬太尼是新的強效阿片類鎮痛藥,對循環系統和呼吸系統的影響輕,筆者通過小劑量舒芬太尼在小兒扁桃體腺樣體切除手術的應用,觀察其是否具有抑制七氟醚全麻術后躁動的臨床效果。
1 資料與方法
1.1 臨床資料 選擇2010年6-12月在我院住院全麻下擇期行扁桃體和腺樣體摘除手術的患兒60例,年齡3~7歲,體重10~30 kg,手術時間10~60 min,ASAⅠ~Ⅱ級,術前無發熱、呼吸道感染癥狀,無哮喘史,無精神疾病史,無肝腎疾病及藥物過敏史。隨機分為舒芬太尼組(S組)和空白對照組(C組),每組30例。
1.2 麻醉方法 所有患兒入室后建立靜脈通路,監測平均動脈壓(MAP)、心電圖(ECG)、心率(HR)、脈搏氧飽和度(SpO2)等生命體征,給予鹽酸戊乙奎醚注射液0.01 mg/kg靜脈注射。兩組誘導均采用芬太尼2 μg/kg,異丙酚2 mg/kg,氯化琥珀膽堿1.5 mg/kg,氣管插管成功后給予順式阿曲庫銨0.05 mg/kg,維持采用靜吸復合麻醉,吸入50%笑氣、1%~3%七氟醚及瑞芬太尼0.1~0.2 μg/(kg·min)靜脈泵入。在手術結束前30 min,S組給予0.2 μg/kg舒芬太尼靜脈注射,C組給予等劑量生理鹽水。所有患兒誘導后靜脈給予鹽酸格拉司瓊0.1 mg/kg止吐,地塞米松0.2 mg/kg。兩組均采用機械通氣控制呼吸,呼吸頻率(RR)16~22次/min,潮氣量(Vt)8~10 mL/kg,吸呼比(I∶E)1∶2,保持呼氣末 CO2在 35~ 45 mmHg 之間。手術結束前5 min停止吸入七氟醚、笑氣和靜脈泵入瑞芬太尼,待自主呼吸和吞咽、嗆咳反射恢復,吸痰后拔管,生命體征平穩送入蘇醒室。
1.3 監測和觀察指標 記錄入室(T0)、注射舒芬太尼或生理鹽水后(T1)、蘇醒時(T2)等各時間點的 MAP、HR、SpO2,記錄拔管時間、蘇醒時間(停藥至呼之能應)。觀察術后30 min(t1)、60 min(t2)、90 min(t3)各時間點患兒的躁動情況,記錄躁動評分(評分標準采用5分躁動評分法:1分,平靜睡眠;2分,清醒、平靜;3分,易怒、易激惹、哭喊;4分,難以安慰、無法控制的哭喊;5分,無法安靜、迷惑、譫妄)。評分>3分即認為發生術后躁動。記錄術后惡心嘔吐及呼吸抑制的發生率。
1.4 統計學方法 采用SPSS 11.0軟件進行統計分析,計量資料以表示,組間比較采用獨立樣本t檢驗,計數資料采用χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 一般情況比較 兩組患兒年齡、性別、體重、手術及麻醉時間比較差異無統計學意義(P>0.05)。
2.2 兩組患兒各時間點血流動力學及SpO2變化比較 兩組患兒誘導后血壓、心率都有一定程度下降,S組相對明顯,但兩組比較差異無統計學意義(P>0.05);蘇醒時血壓、心率均有所升高,但差異無統計學意義;拔管蘇醒時兩組SpO2差異無統計學意義(P>0.05)。見表1。
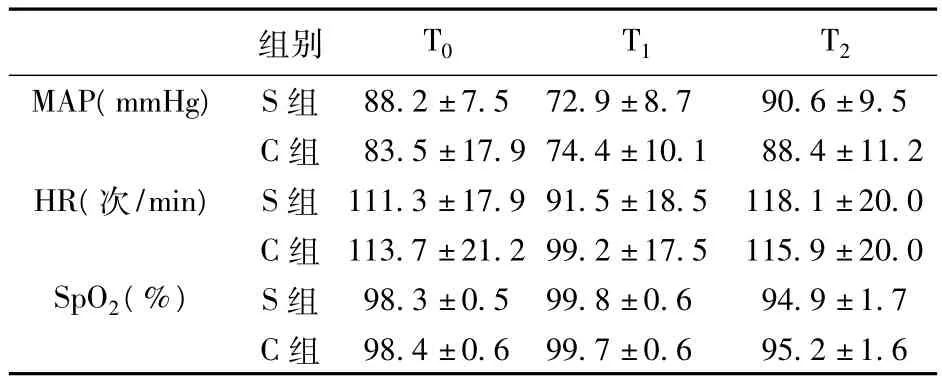
表1 兩組患兒各時間點MAP、HR及SpO2的變化
2.3 兩組患兒拔管及蘇醒時間比較 兩組患兒拔管及蘇醒時間比較差異無統計學意義(P>0.05)。見表2。

表2 兩組患兒拔管及蘇醒時間
2.4 兩組患兒躁動情況比較 見表3。
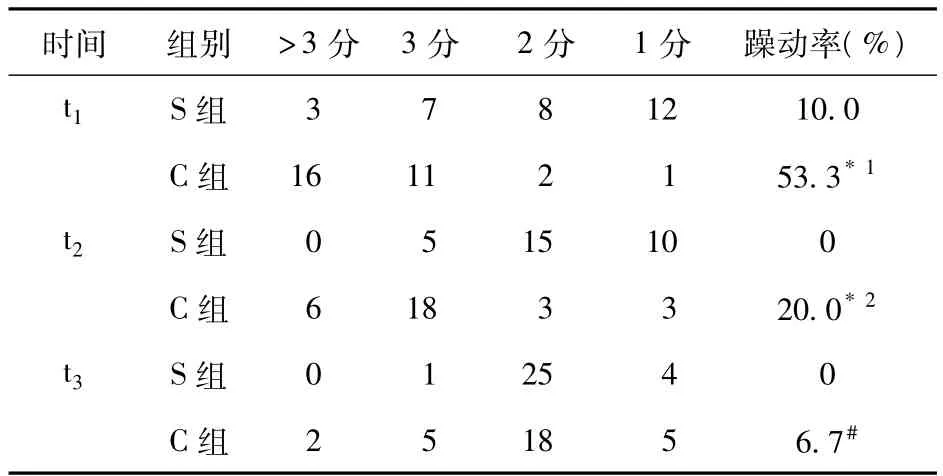
表3 兩組患兒各時間點的躁動評分及發生例數、躁動率比較(例)
3 討論
七氟醚因其血/氣分配系數僅為0.63,氣道刺激小,氣味芳香,是理想的吸入麻醉藥,其誘導迅速平穩,停藥后蘇醒迅速,臨床已廣泛用于小兒手術的麻醉[2]。但有國外研究發現,七氟醚吸入全麻患者術后躁動發生率較高,全麻后患者躁動的發生率成人為5.3%,小兒為12%~13%,而使用七氟烷麻醉后的小兒躁動發生率高達12%~55%[3-4]。舒芬太尼是新的強效阿片類鎮痛藥,臨床效價為芬太尼的5~10倍,阿片μ受體包括μ1與μ2兩種亞型。阿片類藥物與μ1受體結合產生鎮痛作用,而與μ2受體結合則產生呼吸抑制[5-6]。舒芬太尼對μ1受體具有高選擇性,因此,本品舒芬太尼有強效鎮痛作用,而呼吸抑制作用弱。所以筆者選擇舒芬太尼用于小兒全麻下扁桃體腺樣體切除手術術后躁動的預防,研究結果顯示,應用舒芬太尼后,S組術后躁動的發生率明顯低于C組,而且60 min后S組躁動率降至0,C組躁動率仍為20%。由于兒童的疼痛閾值較低,對手術過程中的疼痛敏感性強,加之兒童的控制能力差,小兒咽喉部手術對麻醉藥物的選擇和麻醉管理要求很高,而且扁桃體腺樣體切除手術本身也是小兒術后躁動的重要因素之一[7-8]。有報道,耳鼻喉手術是導致小兒術后躁動的一個獨立的危險因素,因此,小劑量舒芬太尼能減少患兒術后躁動不僅與其鎮痛作用有關,可能還與其強效鎮靜作用有關[9]。
小兒全麻下扁桃體腺樣體切除手術后,因患兒咽部水腫、充血及手術創面滲血可能會導致誤吸、窒息,加重呼吸道梗阻,增加了手術后的風險度[10]。阿片類鎮痛藥因其呼吸抑制、蘇醒時間延長等不良反應限制了在臨床上的應用,特別在防止小兒術后躁動上為麻醉醫生所顧慮。而舒芬太尼引起的呼吸抑制等與其用藥時間及劑量成正比,本研究中舒芬太尼組蘇醒時患兒SpO294.9%±1.7%,無一例患兒出現SpO2<90%,發生術后呼吸抑制,并且拔管時間和蘇醒時間與對照組比較差異無統計學意義,這可能是舒芬太尼對循環呼吸功能影響小及劑量較小有關。所以,只要合理選擇用藥量及用藥時機,舒芬太尼用于防止小兒術后躁動是安全有效的。
本研究顯示,對于扁桃體腺樣體切除的手術,在手術結束前30 min給予0.2 μg/kg舒芬太尼靜脈注射,可明顯降低術后躁動的發生率,而且不影響術后蘇醒,不增加術后呼吸抑制及惡心嘔吐的發生率。但由于患兒術后咽部水腫、充血等容易導致呼吸道梗阻,蘇醒期保護性反射恢復不充分,建議在恢復室至少觀察30 min再送回病房,進一步提高更安全性。
[1]顧雅靜,蔣建渝.七氟醚與小兒全麻術后的譫妄和躁動[J].亞太傳統醫學,2009,5(5):137-139.
[2]萬文華,陳欣,劉春華.舒芬太尼減輕七氟烷全麻下小兒咽喉部手術后躁動的臨床研究[J].實用醫學雜志,2009,25(9):1486-1487.
[3]Saringcarinkul A,Manchupong S,Punjasawadwong Y.Incidence and risk factors of emergence agitation in pediatric patients after general anesthesia[J].J Med Assoc Thai,2008,91(8):1226-1231.
[4]Vlajkovic GP,Sindjelic RP.Emergence delirium in children:many questions,few answers[J].Anesth Analg,2007,104(1):84-91.
[5]靳彥濤,徐凱智.舒芬太尼臨床應用與研究進展[J].華北煤炭醫學院學報,2010,12(3):335-336.
[6]王少婕,李天佐,張炳熙.舒芬太尼用于兒童全耳再造術后觀察[J].實用醫學雜志,2010,26(19):3595-3597.
[7]林麗,嚴俊,丁沽羽,等.舒芬太尼和芬太尼用于小兒鼻咽部手術蘇醒期躁動的比較[J].中國醫師雜志,2010,12(1):131-132.
[8]鄧藕珠.五官科小兒全身麻醉術后躁動的原因分析及護理[J].護理研究,2011,25(10):2683-2684.
[9]賈珍,石秀麗.小劑量芬太尼消除七氟烷小兒全麻蘇醒期躁動的臨床觀察[J].山東醫藥,2010,50(16):72-73.
[10]譚伶俐,肖黎波,張安生,等.舒芬太尼預防小兒全麻蘇醒期躁動的臨床效果[J].中國醫師雜志,2011,13(4):550-552.

