羅哌卡因局部浸潤在脊柱手術術后鎮痛中的應用
白英 朱云章 于子紅
羅哌卡因局部浸潤在脊柱手術術后鎮痛中的應用
白英 朱云章 于子紅
目的觀察羅哌卡因在脊柱外科手術術后局部浸潤的鎮痛作用。方法選擇擇期脊柱手術患者60例,隨機分為2組,A組為實驗組手術結束后用羅哌卡因在切口兩側逐層浸潤。B組為對照組手術結束后用生理鹽水在切口兩側逐層浸潤。兩組患者術后接靜脈PCA泵,(0.9%ns190 ml+布托啡諾10 mg+氟哌啶5 mg) 給藥速度為5 ml/h,若患者自覺疼痛明顯,可15 min后自行按鎮痛泵按鈕追加藥物2 ml。記錄術后1、3、6、12、24 hVAS評分。記錄術后各時間段有效按壓次數。記錄觀察術后惡心,頭暈,心悸,出汗等不良反應發生情況。結果實驗組術后1、3、6、12 h內VAS評分低于對照組,兩組差異有統計學意義(P<0.01)。對照組術后各時間段有效按壓次數高于實驗組,兩組差異有統計學意義(P<0.01)。實驗組術后不良反應發生率低于對照組,兩組差異有統計學意義(P<0.01)。結論羅哌卡因術后切口浸潤可明顯降低手術后早期VAS評分,可用于術后鎮痛。可減少布托啡諾的用量和術后不良反應的發生率。
羅哌卡因;局部浸潤;脊柱;術后鎮痛
1 資料與方法
1.1一般資料 選擇2012年1~10月擇期脊柱手術患者60例。ASAⅠ~Ⅱ級,沒有惡心、嘔吐,皮膚瘙癢,精神病史,沒有吸毒或濫用阿片類藥物病史。年齡20~50歲,體重50~90公斤,能理解并同意進行各項評分,按雙盲法隨機分為兩組:實驗組(A組)和對照組(B組)。兩組患者年齡、性別、體重、手術時間比較無顯著性差異。
1.2麻醉方法 麻醉前用阿托品0.5 mg。患者入室后建立靜脈通路,麻醉誘導用咪唑安定0.05~0.1 mg/kg、芬太尼2-3 μk/kg丙泊酚2 mg/kg、順式阿曲庫胺0.2 mg/kg靜脈注射,氣管插管,機控呼吸,潮氣量8~12 ml/kg,頻率12~15次/min,維持PEtCO235~40 mm Hg。麻醉維持:七氟醚;靜脈泵注丙泊酚,瑞芬太尼、順式阿曲庫胺維持肌松。實驗組縫皮后以所配制的0.2%羅哌卡因作切口周圍逐層注射,對照組縫皮后以0.9%生理鹽水作切口周圍逐層注射。兩組患者術后接靜脈PCA泵,(0.9%ns190 ml+布托啡諾10 mg+氟哌啶5 mg) 給藥速度為5 ml/h,若患者自覺疼痛明顯,可15 min后自行按鎮痛泵按鈕追加藥物2 ml。
1.3觀察項目 記錄術后1、3、6、12、24 hVAS評分0,表示無痛; 10,表示劇痛;中間部分表示不同程度的疼痛。記錄術后各時間段有效按壓次數。記錄觀察術后惡心,頭暈,心悸,出汗等不良反應發生情況。
1.4統計學方法 所有資料采用SPSS 17.0統計軟件處理,計數資料采用χ2檢驗,計量資料采用t檢驗,P<0.05為差異有統計學意義。
2 結果
實驗組術后1、3、6、12 h內VAS評分低于對照組,兩組差異有統計學意義(P<0.01)見表1。對照組術后各時間段有效按壓次數高于實驗組,兩組差異有統計學意義(P<0.01)見表2。實驗組術后不良反應發生率低于對照組,兩組差異有統計學意義(P<0.01)見表3。
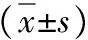
表1 兩組患者不同時間VAS評分比較
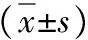
表2 兩組各時間段有效按壓次數
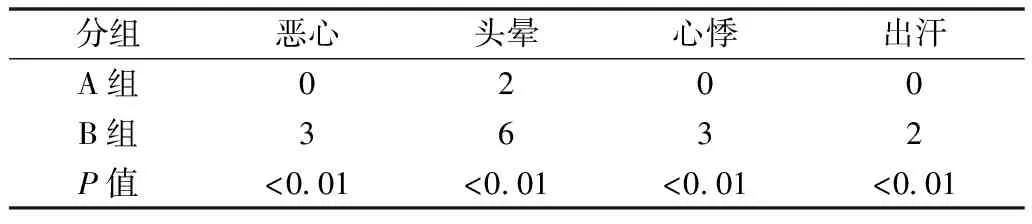
表3 兩組患者術后不良反應比較
3 討論
術后疼痛對機體產生一系列影響,同時疼痛刺激能使患者出現失眠,焦慮,甚至產生一種無援的感覺,這種心理因素再加之疼痛的種種不利影響,無疑延緩患者術后的康復過程。有些患者可能發生較為嚴重的術后并發癥。因此,如何能夠減輕術后疼痛,一直是臨床研究不可忽視的問題。
全麻患者術后多采用阿片類藥物進行術后止痛,阿片類鎮痛藥因其鎮痛效果確實而得到廣泛應用,布托啡諾是一種阿片受體激動-拮抗型鎮痛藥,對κ ∶ μ ∶ σ受體的作用強度比值為25 ∶ 4 ∶ 1[2]。布托啡諾鎮痛效價是嗎啡的5倍,芬太尼的1/15,其作用時間與嗎啡相似。在中度疼痛治療上布托啡諾優于傳統的阿片類藥物。[3]由于布托啡諾的受體特異性,成癮的危險性也大大降低,現已廣泛應用于臨床。它的并發癥雖然沒有嗎啡等的發生率高,但大劑量使用惡心嘔吐、呼吸抑制、心悸、頭暈、嗜睡現象還是偶有發生。
羅哌卡因是一種長效的酰胺類局麻藥,具有起效快,作用時間長,毒性低,效果確切等特點[4,5]。羅哌卡因為布比卡因哌啶環的第三位氮原子被丙基所代替的產物,為不對稱結構的單鏡像體(single enantiomer),即S-鏡像體。它是純左旋式異構體,較右旋式異構體毒性低,作用時間長。羅哌卡因的皮膚鎮痛時間平均4.4 h,較布比卡因長,可能與羅哌卡因引起血管收縮有關,而部浸潤麻醉作用時間較同濃度布比因長2~3倍。其pKa為8.1,分配系數為2.9。羅哌卡因的脂溶性小使其絕對效能有所減弱,到達粗大運動神經的時間拖后,但對Aδ和C神經纖維的阻滯比布比卡因更為廣泛,同時也形成該藥獨特的作用特點:即運動與感覺阻滯分離。與硬膜外應用相比,羅哌卡因在局部浸潤給藥后的吸收較慢,可能與羅哌卡因能引起血管收縮有關。有研究表明羅哌卡因是通過阻斷鈉離子流入神經纖維細胞膜內,使沿神經纖維的沖動傳導產生可逆的阻滯,從而達到緩解疼痛的效果,是術后用于緩解疼痛的比較理想的藥物之一。
本研究用羅哌卡因術后局部浸潤鎮痛原理是消除手術傷口對局部疼痛的刺激和傳導,以達到減輕術后疼痛的目的。與靜脈鎮痛泵聯合應用,減少了布托菲諾用量,降低因大量應用布托菲諾引起的惡心,嘔吐,頭暈,心悸,出汗等副作用的發生率。
[1] Kehlet H, et al. Anesth Analy,1993:1048-1056.
[2] Commiskey S, Fan LW, Ho IK, et al. Butorphanol:effects of a prototypical agonist-antagonist analgesic on kappa-opioid receptors. J Pharmacol Sci,2005,98:109-116.
[3] Chu CC, Chen JY, Chen CS, et al. The efficacy and safety of transnasal butorphanol for postoperative pain control following lower laparoscopic surgery. Acta anaesthesiol Taiwan,2004,42:203-207.
[4] Guler G, Aksu R, Doyru K, et al. Comparison of 3 closrs of ropivacaine for epidural anesthesia in transure thrall surgery,2009,30(1):67-71.
[5] Casati A, Pulzu M. Bupivacaine,levobupivacaine, levobbupivacaine and ropivacaine: are they clinically different? Best. Pract. Res Clin Anaesthesol, 2005,19(2):247-268.
110041 沈陽市骨科醫院麻醉科
由于脊柱手術術后疼痛明顯,程度較重,臨床一般會應用較強力的止痛藥如阿片類藥物。盡管其沒有封頂效應,但在很多時候阿片類藥物并不能完全滿足術后良好鎮痛和安全鎮痛的需求。早在1993年,國外就提出了“多模式”和“平衡鎮痛”的理念[1]。該理念源于人們對更高質量術后鎮痛的需求。多模式的鎮痛方式旨在通過聯合使用不同類型的鎮痛藥物,使鎮痛作用相加或協同,更充分地發揮鎮痛作用,與此同時,也通過減少聯合用藥過程中每種鎮痛藥物的劑量,進而減少其副作用。本研究應用羅哌卡因術后切口局部浸潤復合布托菲諾靜脈術后鎮痛,可減少布托菲諾用量,鎮痛效果好,副作用明顯降低,現報告如下。

