多層螺旋CT對嚴重多發傷患者低血容量性休克的預測價值
李陽,張連陽,王毅,張偉國
多發傷患者傷情復雜,早期休克發生率及死亡率高,30%以上的患者在傷后2~3h內(第二死亡高峰)死于隱匿性內出血[1]。多層螺旋CT(MSCT)具有檢查速度快、掃描范圍廣、不受體位影響和可多角度重建等優點[2],在多發傷的早期傷情評估中具有不可比擬的優勢。但目前CT主要用于明確臟器損傷、骨折等解剖學改變,對血流動力學異常時的影像學改變關注不夠。1987年Taylor等[3]首次報道在3例低血容量性休克兒童的CT圖像中發現腸管積氣積液,腸黏膜、腎臟、胰腺強化異常,腹部大血管塌陷等征象。后來不少放射科醫師在臨床工作中陸續發現失血性休克的創傷患者存在腹部大血管塌陷、臟器強化異常等影像學征象[3-7],為多發傷患者失血性休克的早期診斷提供了新的策略。本研究回顧性分析了2008年1月-2011年12月收治的63例嚴重多發傷患者腹部增強CT資料,旨在探討腹部增強CT對嚴重多發傷患者低血容量性休克的診斷價值。
1 資料與方法
1.1 研究對象及分組 回顧性分析第三軍醫大學大坪醫院野戰外科研究所全軍戰創傷中心2008年1月-2011年12月收治的多發傷患者的病歷及影像學資料。納入標準:①年齡18~65歲;②簡明損傷評分(AIS)≥3的部位傷,或損傷嚴重度評分(ISS)≥16分的多發傷患者;③受傷后12h內、入院30min內行增強CT掃描;④按照高級創傷生命支持(advanced trauma life support,ATLS)處理后,血流動力學指標穩定,或限制性復蘇后趨于穩定者。排除標準:①血流動力學指標不穩定,對補液無反應,需立即進行手術者;②有先天性心臟病、心衰、嚴重腎臟疾病等對全身血流動力學狀態有重要影響的疾病者;③有嚴重肢體殘疾、內臟缺損或既往有腹部臟器置換或切除史;④患者腹腔內有較大異物,影響對其進行CT影像學資料評估者;⑤主動脈、下腔靜脈等腹部大血管破裂損傷者;⑥存在嚴重腹部血管畸形者。最終63例嚴重多發傷患者入選。其中男52例,女11例,年齡18~61歲,平均39歲。車禍傷32例,高處墜落傷21例,重物砸傷4例,刀刺傷3例。
低血容量性休克的診斷標準定義為:動脈收縮壓(SBP)<90mmHg或心率(HR)>120次/min,休克指數(HR/SBP)≥1。根據患者的入院及病程記錄資料,將63例患者按CT檢查后24h內是否發生低血容量性休克分為:①休克組,34例,男29例,女5例,年齡18~61歲,平均38歲;②穩定組,29例,男23例,女6例,年齡18~60歲,平均40歲。
1.2 嚴重創傷患者入院后處理流程 創傷患者從事故現場直接送抵我院急診科,急診科經過靜脈通道建立及基本的補液抗休克處理后,若患者生命體征平穩則由主管醫師陪同送至放射科CT檢查室行CT掃描;若患者液體復蘇無反應、生命體征指標惡化,則立即采取緊急救治措施或直接送手術室進行手術。
1.3 CT掃描方法及后處理 采用美國GE公司64層MSCT (Light Speed 64 VCT,GE Medical System,Milwaukee,WI)進行掃描,患者仰臥位,掃描范圍上自顱頂下至盆底。掃描參數:管電壓120 kV,智能毫安控制,毫安量設定為320mA,層厚0.625mm,螺距1:1,掃描速度0.5s。高壓注射器為德國產自動切換Ulrich注射器,經右肘靜脈以3.5~4ml/s的速度團注非離子型對比劑碘佛醇(中國恒瑞醫藥,350mgI/ml)80~100ml,延遲40s掃描,得到增強早期圖像,再延遲170s左右得到延遲期圖像,掃描過程不要求屏氣。將軸位掃描0.625mm層厚源像傳輸至ADW4.3后處理工作站,利用Reformat軟件對其進行冠狀位及橫斷位重建,層厚5mm。患者出入CT檢查室平均耗時15min左右。
1.4 CT數據的測量及分析 通過華海影像診斷工作站調閱患者CT影像學資料,利用CT影像工具中的長度測量尺測量血管直徑、長度等,利用自由路徑CT值測量工具測定組織器官及血管的CT值。下腔靜脈分4個層面(圖1)分別測量橫徑(T)與前后徑(AP)(圖2),并計算下腔靜脈塌陷指數(T/AP)。4個層面分別為:①肝臟上緣(約平第9胸椎平面);②肝內下腔靜脈下段(約平第11胸椎下緣);③腎靜脈上緣(約平第1腰椎下緣);④下腔靜脈分叉上一層面(約平第4腰椎下緣)。腹主動脈直徑測量層面為腎動脈平面,若雙側腎動脈平面不等,以靠下的腎動脈為準。實質臟器(肝臟、脾臟、胰腺、腎上腺、腎臟)CT值皆用CT值測量工具測定。為保證數據的客觀性,CT數據測量由兩名有經驗的研究人員在對患者的傷勢、分組及預后均不知情的條件下單獨進行并取平均值。
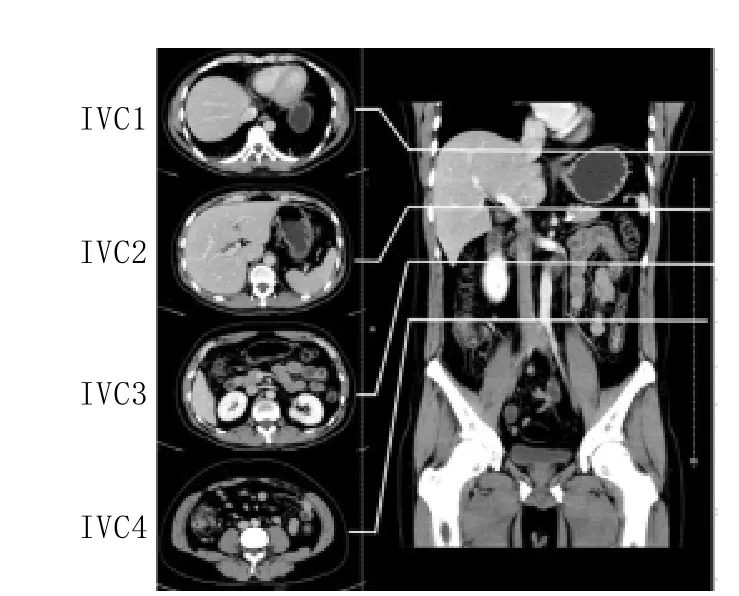
圖1 下腔靜脈測量平面Fig. 1 Measurement levels of inferior vena cava (IVC)
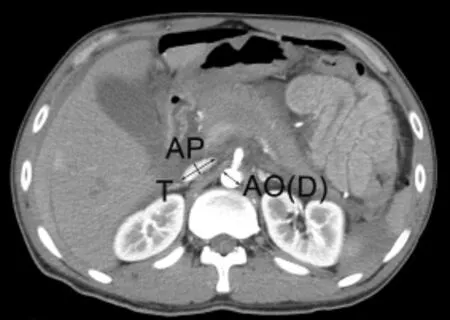
圖2 下腔靜脈與主動脈的徑線測量Fig. 2 Radial measurement of IVC and aorta
2 結 果
2.1 多發傷患者傷情及入院情況 63例多發傷患者基本信息及傷情歸納見表1。休克組與穩定組在性別組成、年齡、受傷至急診科時間、受傷至行增強CT檢查時間等方面差異均無統計學意義。致傷因素主要為車禍傷、高處墜落傷、刀刺傷和重物砸傷,損傷嚴重部位以頭頸部、胸部和腹部為主。休克組ISS評分(30±8)顯著高于穩定組(22±6,P=0.000)。休克組入院時心率、收縮壓與穩定組比較差異無統計學意義,但休克指數顯著大于穩定組(P=0.019)。
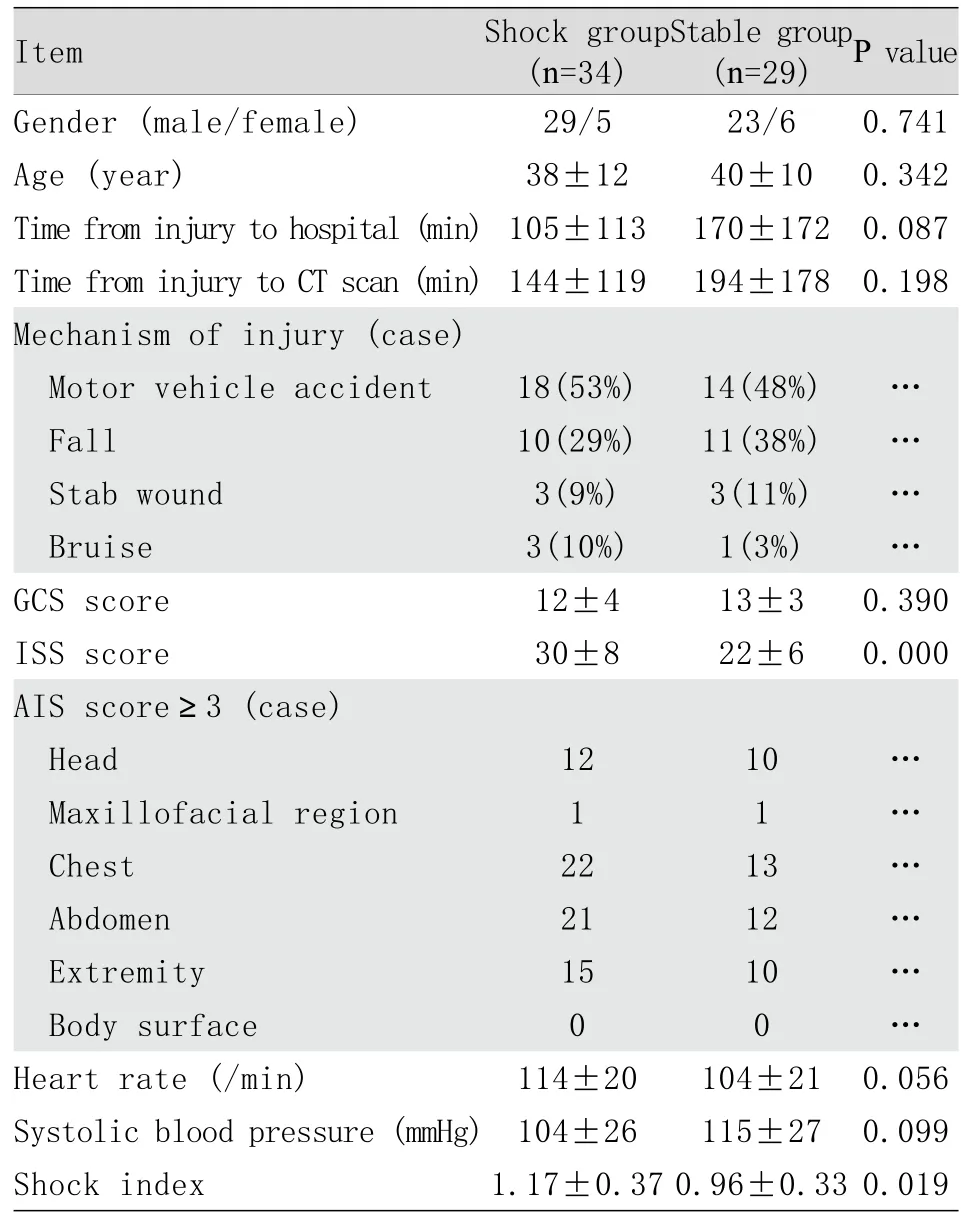
表1 患者基本信息及傷情Tab. 1 Clinical information of the patients
2.2 腹部血管形態學改變 休克組4個腹部層面的AP均顯著小于穩定組(P=0.000),而T只在IVC2小于穩定組(P=0.036)。休克組T/AP在4個層面上均大于穩定組。休克組腹主動脈直徑(26.7±4.1mm)與穩定組(28.0±4.3)比較差異無統計學意義(P=0.208)。由表2可見,休克組T/AP在IVC2最高(4.08±1.79),故采用IVC2作為下腔靜脈代表層面進行進一步logistic回歸和ROC曲線分析。
2.3 腹腔臟器增強掃描后各期CT值 增強掃描早期,休克組脾臟CT值(93±16HU)顯著低于穩定組(112±24HU,P=0.001),休克組腎上腺CT值(153±35HU)顯著高于穩定組(131±24HU,P=0.007)。增強掃描延遲期,休克組腎臟髓質CT值(193±57HU)顯著低于穩定組(228±53HU,P=0.014),其他臟器各期CT值比較差異無統計學意義。
表2 下腔靜脈徑線測量數據(s)Tab. 2 CT data of inferior vena cava (IVC)()
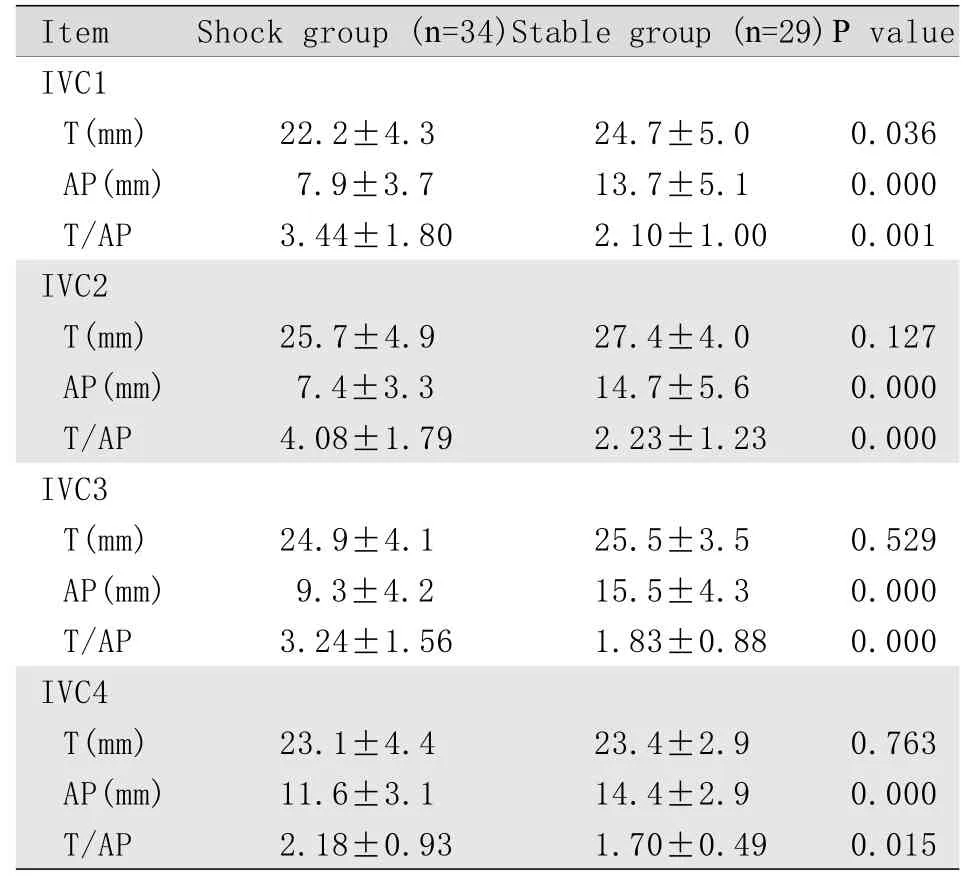
表2 下腔靜脈徑線測量數據(s)Tab. 2 CT data of inferior vena cava (IVC)()
IVC1-4. Represent 4 abdominal measurement levels of IVC respectively; T. Transverse diameter; AP. Anteroposterior diameter; T/AP. Ratio of transverse diameter to anteroposterior diameter of IVC
Item Shock group (n=34)Stable group (n=29)P value IVC1 T(mm) 22.2±4.3 24.7±5.0 0.036 AP(mm) 7.9±3.7 13.7±5.1 0.000 T/AP 3.44±1.80 2.10±1.00 0.001 IVC2 T(mm) 25.7±4.9 27.4±4.0 0.127 AP(mm) 7.4±3.3 14.7±5.6 0.000 T/AP 4.08±1.79 2.23±1.23 0.000 IVC3 T(mm) 24.9±4.1 25.5±3.5 0.529 AP(mm) 9.3±4.2 15.5±4.3 0.000 T/AP 3.24±1.56 1.83±0.88 0.000 IVC4 T(mm) 23.1±4.4 23.4±2.9 0.763 AP(mm) 11.6±3.1 14.4±2.9 0.000 T/AP 2.18±0.93 1.70±0.49 0.015
2.4 ROC曲線分析 ROC曲線分析顯示,休克指數、ISS評分、T/AP、增強早期脾臟CT值和腎上腺CT值、延遲期腎髓質CT值的最佳切點分別為1.19、19.5、3.02、115HU、150HU、184HU(表3)。其中T/AP的AUC最大,為0.833,延遲期腎髓質CT值的AUC最小,為0.677(圖3)。ISS評分和增強早期脾臟CT值敏感度最高,均為85.3%,而延遲期腎髓質CT值敏感度最低,為47.1%。休克指數和T/AP的特異度最高(86.2%),增強早期脾臟CT值的特異度最低(48.3%)。
2.5 Logistic回歸分析 Logistic回歸分析顯示,ISS評分、T/AP、增強早期腎上腺CT值、增強延遲期腎髓質CT值對回歸模型的貢獻具有統計學意義(P<0.05),而休克指數和增強早期脾臟CT值無統計學意義(表4)。模型整體預測敏感度為89.7%,特異度為91.2%,總體預測準確率90.5%。其中T/AP的OR值最高,為1.875。
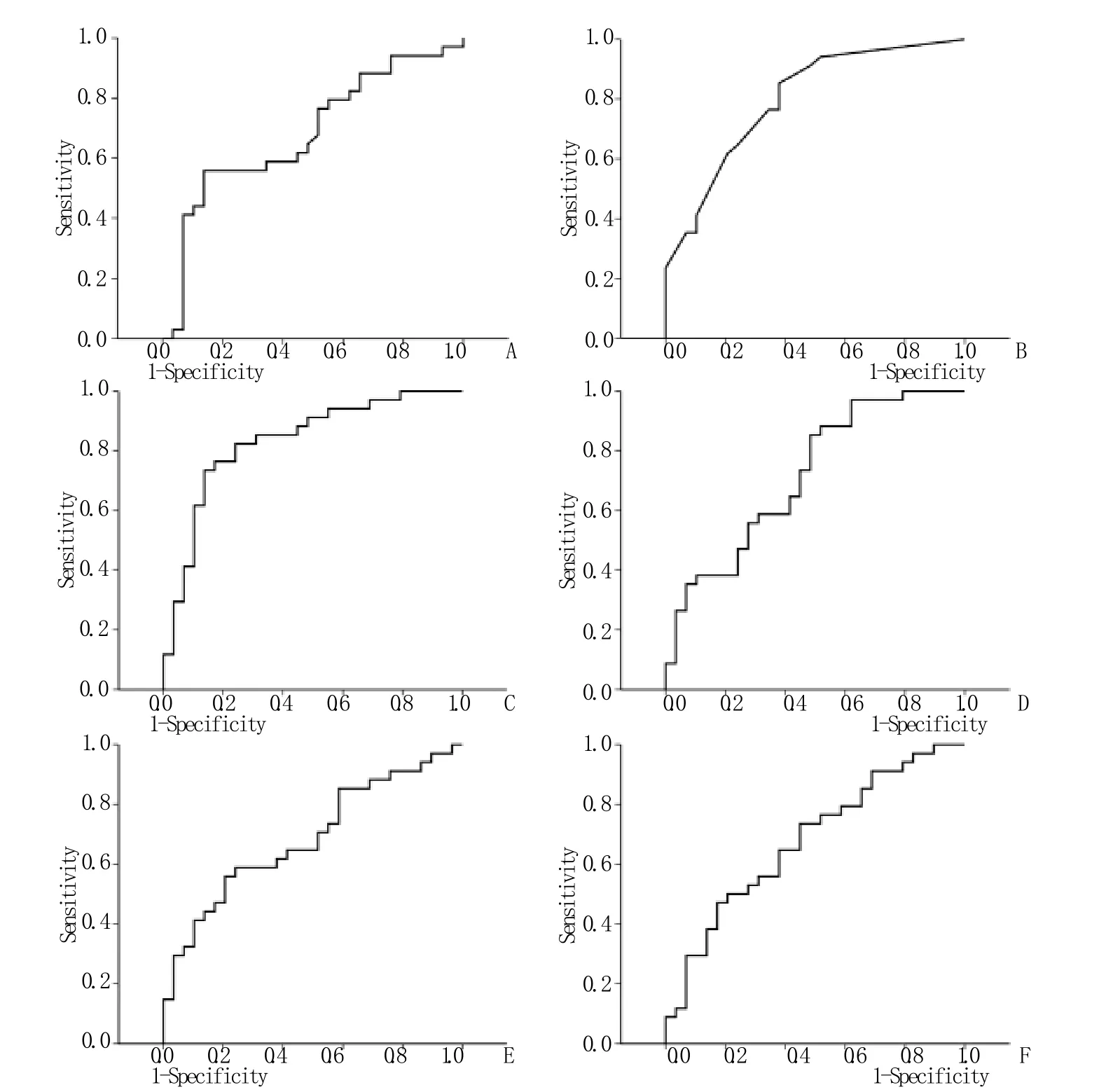
圖3 各診斷指標對低血容量休克的診斷受試者工作特征(ROC)曲線Fig. 3 ROC curves of the diagnostic variables for hypovolemic shock
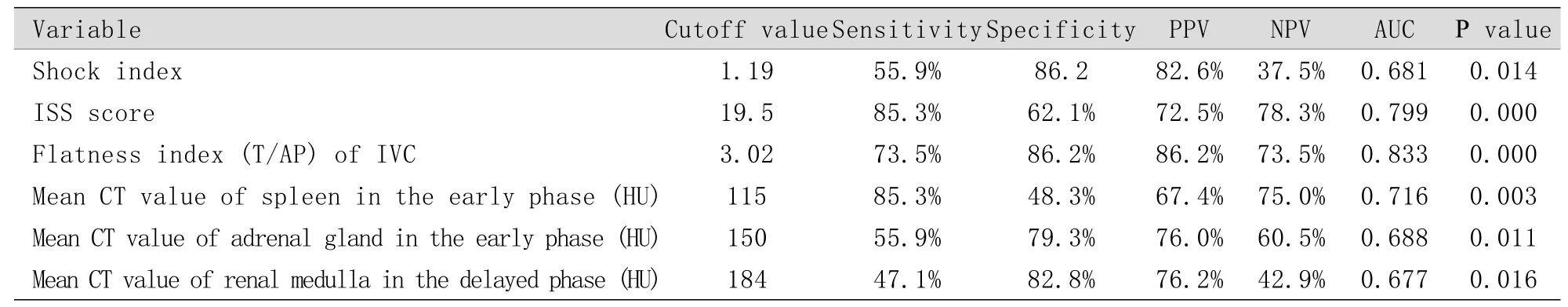
表3 各指標受試者工作特征(ROC)曲線分析結果Tab. 3 Results of receiver operating characteristic (ROC) analysis of diagnostic variables of hypovolemic shock
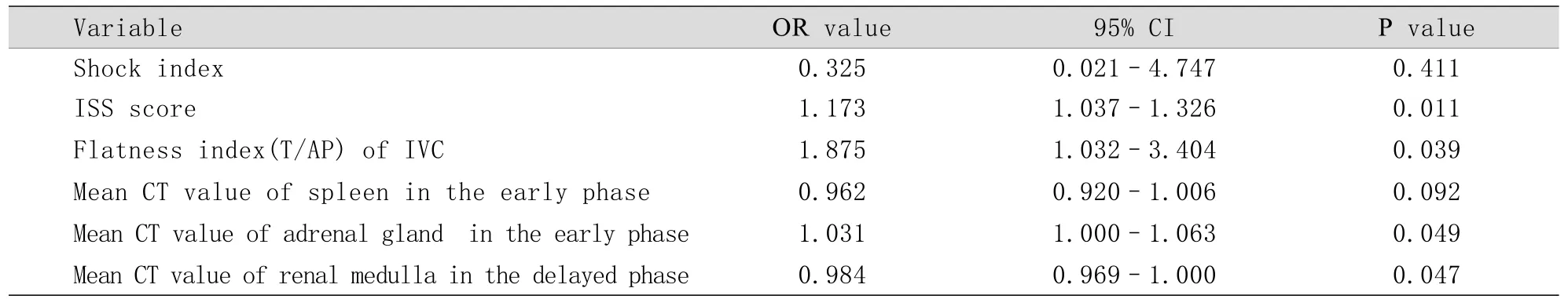
表4 傷情與CT征象的 Logistic回歸分析Tab. 4 Logistic regression analysis of diagnostic variables of hypovolemic shock
3 討 論
本研究發現,嚴重多發傷低血容量性休克患者腹部增強CT中存在下腔靜脈塌陷,增強早期脾臟強化減弱、腎上腺強化增強,以及延遲期腎臟髓質強化減弱等征象,綜合分析這些CT征象對提高創傷患者低血容量性休克的早期診斷具有一定價值。
休克早期,循環系統容量急劇下降,由于全身血流的重新分布,動靜脈直接通路開放,部分血液經過動脈循環后迅速進入靜脈系統[8],可造成部分實質臟器在靜脈注入造影劑后強化時相點出現異常。但由于總體循環血量仍不足,下腔靜脈的回流血量減少,無法保持足夠的張力,導致管壁在腹腔內臟器的壓迫下塌陷變形。本研究中休克組增強早期脾臟CT值顯著低于穩定組,這可能與脾動脈缺乏自我調節機制且對交感神經刺激更加敏感導致休克早期脾臟血流量下降有關[9]。而在血容量減少的應激條件下,腎上腺分泌大量激素和血管活性物質,這些都需要增加血流量來進行運送,因此增強早期腎上腺CT值增高[10-11],但本研究發現并不是所有休克組患者增強早期腎上腺CT值都增高,考慮與個體的反應敏感性有關,在某些血容量嚴重不足的個體甚至可能出現腎上腺“卒中”。腎臟作為血容量的調節者,在循環血量下降時,腎動脈收縮以降低腎小球濾過前壓力,延遲期腎髓質CT值下降可能是腎髓質灌注不足導致腎小管上皮細胞對造影劑的排泄障礙所致。曾有文獻報道休克患者存在腸道腸壁增厚、腸管擴張、腸腔內液體積聚、腸壁強化等征象[5,12-13],但要出現這樣的征象往往需要較長時間,可能是胃腸道在休克代償期長時間缺血缺氧所引起,故對創傷后一段時間(數小時內)的血容量判斷價值不大。
ROC曲線下面積(AUC)可反映診斷試驗的價值,一般認為AUC為0.50~0.70時診斷價值較低,在0.70~0.90時診斷價值中等,0.90以上時診斷價值較高。本研究中T/AP的AUC為0.833,高于休克指數、ISS評分的AUC(分別為0.681、0.799),說明T/AP對于判斷低血容量性休克優于傳統指標。Logistic回歸模型納入了ISS評分、T/AP、增強早期腎上腺CT值及延遲期腎髓質CT值,休克指數和增強早期脾臟CT值則因P>0.05而被排除在外,最終由上述指標建立的預測模型對休克診斷的敏感度、特異度均有所提升(分別為89.7%、91.2%),總體預測準確率達90.5%,表明整合多種征象和指標綜合判斷能夠進一步提升診斷水平。
近年來國內創傷急救技術條件有了較大提高,但低血容量休克的發生率和死亡率仍居高不下。早期發現和診斷是降低多發傷患者低血容量性休克死亡率最有效的方法,這就要求早期診斷手段做到無創、快速、敏感、準確。MSCT為多發傷患者的早期傷情評估提供了很好的技術平臺,若在關注局部傷情的同時通過CT提供的豐富信息對患者血容量狀況加以評估,將有助于讓醫生提早采取必要措施阻止低血容量休克的進一步發展,從而避免患者死亡。不過需要明確的是:單純為了解患者的血容量狀態而讓多發傷患者進行增強CT檢查是不合理并且十分危險的;進行CT檢查前,患者各項生命體征應平穩,醫師應嚴格把握檢查指征并且全程陪同。
[1]Gunst M, Ghaemmaghami V, Gruszecki A, et al. Changing epidemiology of trauma deaths leads to a bimodal distribution[J]. Proc (Bayl Univ Med Cent), 2010, 23(4): 349-354.
[2]Wurmb TE, Quaisser C, Balling H, et al. Whole-body multislice computed tomography (MSCT) improves trauma care in patients requiring surgery after multiple trauma[J]. Emerg Med J,2011, 28(4): 300-304.
[3]Taylor GA, Fallat ME, Eichelberger MR. Hypovolemic shock in children: abdominal CT manifestations[J]. Radiology, 1987,164(2): 479-481.
[4]Jeffrey RB Jr, Federle MP. The collapsed inferior vena cava-CT evidence of hypovolemia[J]. AJR Am J Roentgenol, 1988,150(2): 431-432.
[5]Mirvis SE, Shanmuganathan K, Erb R. Diffuse small-bowel ischemia in hypotensive adults after blunt trauma (shock bowel)-CT findings and clinical significance[J]. AJR Am J Roentgenol,1994, 163(6): 1375-1379.
[6]Tarrant AM, Ryan MF, Hamilton PA, et al. A pictorial review of hypovolaemic shock in adults[J]. Br J Radiol, 2008, 81(963):252-257.
[7]Sivit CJ, Taylor GA, Bulas DI, et al. Poller MRE. Posttraumatic shock in children-CT findings associated with hemodynamic instability[J]. Radiology. 1992, 182(3): 723-726.
[8]Walters G. Circulatory patterns in clinical shock[J]. Postgrad Med J, 1969, 45(526): 497-502.
[9]Berland LL, VanDyke JA. Decreased splenic enhancement on CT in traumatized hypotensive patients[J]. Radiology, 1985,156(2): 469-471.
[10]Cheung SC, Lee R, Tung HK, et al. Persistent adrenal enhancement may be the earliest CT sign of significant hypovolaemic shock[J]. Clin Radiol, 2003, 58(4): 315-318.
[11]Ito K, Higashi H, Kanki A, et al. Adrenal glands in hypovolemic shock: preservation of contrast enhancement at dynamic computed tomography[J]. J Comput Assist Tomogr, 2010,34(4): 513-516.
[12]Brody JM, Leighton DB, Murphy BL, et al. CT of blunt trauma bowel and mesenteric injury: typical findings and pitfalls in diagnosis[J]. Radiographics, 2000, 20(6): 1525-1536.
[13]Lubner M, Demertzis J, Lee JY, et al. CT evaluation of shock viscera: a pictorial review[J]. Emerg Radiol, 2008, 15(1): 1-11.

