椎間孔鏡TESSYS技術治療腰椎間盤突出癥效果分析*
徐寶山 馬信龍 夏 群 吉 寧 楊 強 黃洪超 蘭 杰
腰椎間盤突出癥是常見病,突出明顯、癥狀嚴重者需手術治療。隨著微創技術的發展,顯微內鏡下椎間盤切除術(microendoscopic discectomy,MED)已得到醫生和患者的認可[1]。而更微創的椎間孔鏡技術也逐漸從盤內摘除、間接減壓的楊氏(Yeung e?ndoscopic spine system,YESS)技術發展到椎管內摘除、直接減壓的經椎間孔內鏡下髓核摘除(transfo?raminal endoscopic spine system,TESSYS)技術,即通過靶向穿刺、椎間孔擴大成形,直接摘除突出的椎間盤髓核[2]。本課題組在常規開展MED的基礎上,采用椎間孔鏡TESSYS技術治療腰椎間盤突出癥,現將隨訪半年以上的31例患者資料報告如下,以探討該技術的治療效果及價值。
1 資料與方法
1.1 一般資料 收集2012年5月—2013年5月于天津市天津醫院就診住院的腰椎間盤突出癥患者31例,采用經皮椎間孔鏡TESSYS技術治療,術后隨訪半年以上,其中男27例,女4例,年齡18~58歲,平均(39.2±11.9)歲。病變節段包括L342例、L4521例、L5S18例。所有患者均有明顯的神經根性癥狀,包括神經支配區疼痛、麻木、無力等,病程3周~2年,平均(0.8±0.7)年。患者腿痛較腰痛嚴重,視覺模擬評分法(visual analogue scal,VAS)評分4~10分,平均(8.1±1.9)分,Oswestry功能障礙指數(Oswestry disability index,ODI)23~39,平均31.1±8.3。保守治療效果差或反復發作,影響工作或日常生活。查體:直腿抬高或股神經牽拉試驗陽性。CT和MRI顯示椎間盤突出明顯,與患者臨床癥狀和體征相符。排除椎板和黃韌帶增生等引起的腰椎管狹窄癥。所有患者均為單節段病變,或僅需單節段手術。腰椎峽部裂滑脫為禁忌證。
1.2 設備及儀器 采用TESSYS椎間孔鏡系統(德國Joimax公司),包括內窺鏡、攝像、特殊器械套,18 G和22 G穿刺針等。
1.3 手術方法
1.3.1 術前準備和定位 患者俯臥在可透視正側位X線的手術床上,腹部懸空,標記棘突中線、雙側髂棘線。C型臂正位透視目標椎間隙,標記經過髂嵴線近側約1 cm到達目標椎間隙的穿刺方向(方向1);側位透視目標椎間隙處的關節突關節線,標記為安全線;標記經過髂嵴線近側約1 cm到達目標椎間隙的上關節突尖部前緣的穿刺方向(方向2)。在安全線后側2 cm水平,標記方向1與方向2的交點為穿刺點,見圖1。
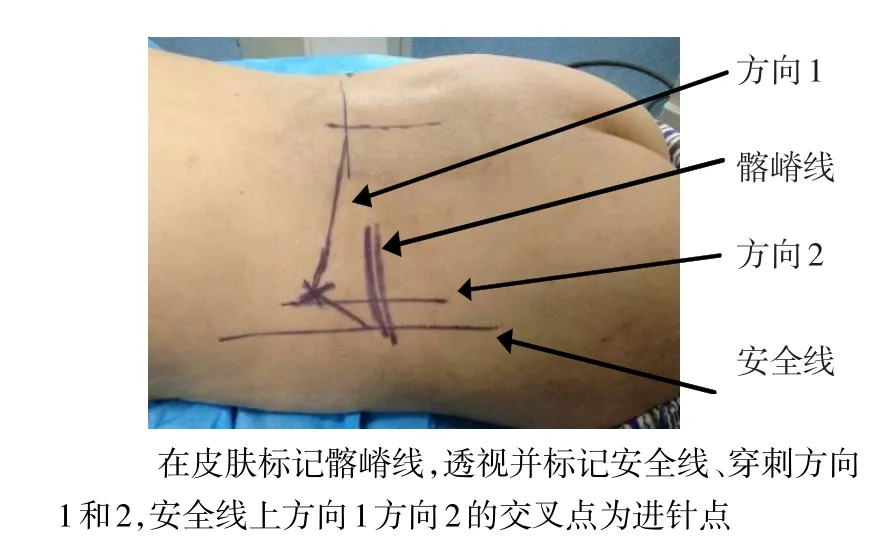
Figure 1 The puncture point and trajectories圖1 穿刺點和方向
1.3.2 靶向穿刺 在穿刺點用1%利多卡因局部浸潤麻醉,用18 G穿刺針逐層麻醉,根據椎間盤突出位置向目標椎間隙上關節突尖部穿刺:按照標記的正位方向1、側位方向2,軸位方向參照術前CT或MRI橫截面(上關節突尖部前緣至關節突關節后側2 cm水平皮膚的連線,與水平線夾角一般約15°)。正位透視針尖至上關節突尖部外緣、椎間隙上緣,側位透視針尖在上關節突尖部前緣、椎間孔后緣為理想位置。抵到關節突關節骨質后注射利多卡因3~5 mL。取出18 G穿刺針內芯,導入22 G穿刺針,滑過關節突骨質穿刺至突出的椎間盤內,向椎間盤內注射歐乃派克與美蘭混懸液1~3 mL(體積比9∶1),透視觀察造影劑滲漏和椎間盤破裂情況。
1.3.3 椎間孔擴大成形 經18 G穿刺針安置導絲,尖刀切開皮膚約8 mm,依次安置直徑2 mm導桿和3.5、4.5、5.5 mm導管,逐級擴張軟組織,取出中間導管,沿導桿安置3 mm環鋸,絞除上關節突骨質,將導桿插入椎間孔或椎管內。沿導桿依次應用5、6.5、7.5 mm環鋸,磨除上關節突骨質、擴大椎間孔。應用環鋸時需在正位透視下監測深度,環鋸尖部到達椎弓根內緣連線時表明已到達椎管內,不能超過此連線,同時注意穿透關節突骨質的手感、患者是否有神經根性疼痛,避免突然捅入椎管損傷神經。擴大椎間孔后安置直徑7.5 mm、尖端呈鴨舌帽樣的工作通道,正位透視到達椎弓根內緣,側位透視在椎體后緣后側,表明工作通道在椎管內、非椎間隙內。根據椎間盤突出位置,工作通道可稍偏向椎間隙近側或遠側,見圖2a~c、圖3a~d。
1.3.4 鏡下摘除髓核 安置鏡頭、連接成像系統,生理鹽水持續灌注沖洗,經內鏡中央3.7 mm工作通道插入各種型號和角度的髓核鉗等器械,清除骨質碎屑、藍染的髓核碎塊,用射頻止血、清除碎屑。調整鏡頭方向,視野背側為黃韌帶外緣,腹側為藍染的突出髓核,見圖2d。抓鉗逐步摘除突出的藍染髓核,可旋轉或調整工作通道,向不同方向摘除突出髓核。患者一旦出現神經根性疼痛說明干擾到神經根,需小心操作。根據突出位置可逐步向中央或對側深入工作通道,摘除中央的突出髓核。最后向腹側椎間隙內旋轉工作通道,摘除椎間隙內松動的髓核。充分摘除突出髓核后,被頂向背側的神經根和硬膜囊逐漸“回落”至視野內,此時視野背側為黃韌帶、中間為神經根、腹側為后縱韌帶和椎間盤,見圖2e、3e。沿神經根周圍探查,使神經完全松解,此時可觀察神經根隨呼吸而活動,患者癥狀已明顯緩解。切口縫合1針,結束手術。
1.4 術后處理和隨訪 術后不限制活動,次日鼓勵患者下床活動,術后1~3 d出院。術后隨訪6~12個月。用VAS評估疼痛程度:0為無痛,10為極度疼痛。用ODI評估功能:0為正常,50為嚴重受限。根據MacNab標準評定療效:優,癥狀完全消失,恢復原來工作和生活;良,偶有疼痛,能從事較輕工作;可,癥狀減輕但仍有疼痛,不能工作;差,有神經根受壓表現,需進一步手術治療[4]。
1.5 統計學方法 采用SPSS 16.0統計學軟件進行統計學處理,計量資料用均值±標準差(±s)表示,采用配對t檢驗對比術前和末次隨訪時VAS和ODI指數,以P<0.05為差異有統計學意義。
2 結果
本組患者均未發生神經損傷等嚴重并發癥。首例極外側椎間盤突出患者靶向穿刺至椎管外突出處,摘除髓核后未充分顯露神經根。第2例椎間盤突出穿刺點稍偏腹側,工作通道在椎體后緣水平,進入椎間盤內,摘除突出髓核后未顯露神經根;此2例術后癥狀均緩解。第3例和11例中轉全麻下MED手術,第3例為向遠側脫出的巨大突出物取出困難,第11例為女性患者不能耐受疼痛;此2例行MED手術后癥狀均完全緩解。其他27例均順利摘除突出髓核,并充分顯露神經根和硬膜囊。
術后當天至2 d下地活動,患者均感神經根性疼痛明顯緩解。術后2周復發突出1例,經保守治療好轉。末次隨訪時VAS腿痛由術前8.1±1.9降至1.1± 0.9(t=2.901,P<0.01),ODI指數由術前31.1±8.3降至3.4±3.3(t=3.512,P<0.01)。末次隨訪時根據MacNab標準評分優25例,良6例。
3 討論
3.1 傳統后路或MED手術 傳統的開放手術需要剝離和切斷腰椎后側椎旁肌肉、切除部分椎板和黃韌帶、顯露并牽開硬膜囊和神經根,才能顯露突出的椎間盤。其牽開神經時會加重損傷,術后硬膜囊和神經根周圍會形成瘢痕粘連;另外,向腹側切除椎間隙內髓核時還有損傷大血管的風險[1]。MED手術通過擴張管逐級擴張肌肉、經通道內鏡下操作,可明顯減少手術創傷,但手術原理與傳統手術類似,同樣存在椎板開窗、牽拉神經、硬膜外粘連的問題[3]。
3.2 椎間孔鏡TESSYS技術 近年出現的椎間孔鏡TESSYS手術采用局部浸潤麻醉、切口僅8 mm,穿刺后逐級擴張軟組織,不需切斷肌肉,也不切除椎板和黃韌帶,對穩定性無明顯影響。經椎間孔自然間隙靶向穿刺到突出髓核,擴大椎間孔后直接到達突出椎間盤,不需牽拉神經根和硬膜囊,神經暴露范圍小、出血少,減少瘢痕形成和粘連[2]。另外,與以前椎間盤內間接減壓的YESS技術相比,TESSYS技術用環鋸逐級擴大椎間孔,可避免工作通道擠壓出口神經根和神經節,而且工作通道安置在椎管內,可直接摘除突出髓核減壓、顯露并松解神經根,效果確切[4]。該技術創傷小、神經干擾輕、不需導尿。本組患者術后當時即感到癥狀明顯減輕,當天即可下床活動,比MED更加微創。
3.3 學習曲線和預防并發癥 椎間孔鏡TESSYS手術具有陡峭的學習曲線,在初期容易發生神經損傷、硬膜囊撕裂、顯露困難、出血、摘除不徹底或遺漏、復發等諸多困難和并發癥[5]。筆者體會應注意以下幾點:(1)術前認真讀片設計穿刺路線,通過精確的靶向穿刺到達突出部位。(2)環鋸擴大椎間孔等操作需在X線透視嚴密監測下進行,并且需要有較好的手感,避免突然捅入椎管內損傷神經,必要時可用錘子逐步敲擊。(3)椎間孔鏡下視野狹小,且二維視野下不易辨認器械深度,因此須熟悉解剖位置,建立重要解剖結構的立體概念。(4)有時出血、水霧和煙霧干擾視野,可調整水壓、吸引器壓力及工作通道位置,同時可用射頻止血來保持術野清晰,避免盲目操作損傷神經。(5)手術時需與患者良好溝通,一旦出現神經根性疼痛和麻木應考慮調整操作位置[6]。(6)為減少并發癥,開展初期可選擇相對容易操作的患者,如L34或L45外側型、無游離的突出,并準備備選手術方案。
3.4 術后復發和對策 椎間孔鏡手術后有一定的復發率,且容易術后早期復發,可能與椎間孔鏡操作范圍局限、摘除范圍小有關,其操作范圍往往取決于穿刺位置,而未摘除的退變髓核可以經破口突出而復發[6]。由于已存在減壓空間,輕度突出保守治療往往有效,但巨大突出可能需再次手術。因此椎間孔鏡手術在摘除突出髓核后,建議酌情移動和旋轉工作通道,以顯露不同的位置和方向,盡量充分摘除突出髓核和椎間隙內破碎的髓核,以減少復發的可能。
[1] 徐寶山,Destandau J,夏群,等.可動式椎間盤鏡技術治療腰椎間盤突出癥和椎管狹窄癥[J].中華骨科雜志,2009,29(2):112-116.
[2] Hoogland T,van den Brekel–Dijikstra K,Schubert M,et al.Endo?scopic transforaminal discectomy for recurrent lumbar disc hernia?tion:a prospective,cohort evaluation of 262 consecutive cases[J]. Spine(Phila Pa 1976),2008,33(9):973-978.doi:10.1097/ BRS.0b013e31816c8ade.
[3] 徐寶山,賀堅,馬信龍,等.經腰椎椎間孔開窗入路的解剖學研究與臨床應用[J].中華骨科雜志,2013,33(6):593-600.
[4] Gibson JN,Cowie JG,Iprenburg M.Transforaminal endoscopic spi?nal surgery:the future‘gold standard’for discectomy?–A review [J].Surgeon,2012,10(5):290-296.doi:10.1016/j.surge.2012.05.001.
[5]周躍,李長青,王建,等.椎間孔鏡YESS與TESSYS技術治療腰椎間盤突出癥[J].中華骨科雜志,2010,30(3):225-231.
[6]Cho JY,Lee SH,Lee HY.Prevention of development of postopera?tive dysesthesia in transforaminal percutaneous endoscopic lumbar discectomy for intracanalicular lumbar disc herniation:floating re?traction technique[J].Minim Invasive Neurosurg,2011,54(5-6): 214-218.doi:10.1055/s-0031-1287774.

