膿毒癥患者血清N端B型鈉尿肽原水平與預后的相關性
陳偉峰,幸澤茂,張憲華,周 丹,鄭曉英
(深圳市第二人民醫院急診ICU,廣東 深圳 518000)
膿毒癥為感染所引起的全身炎癥反應綜合征(systemic inflammatory response syndrome,SIRS),是目前導致患者死亡的主要原因之一。它是由嚴重創傷、大面積燒傷、休克、重度感染等臨床危重患者的嚴重并發癥,也是多器官功能障礙綜合征的前兆。膿毒癥發生、發展導致機體內一系列的病理生理改變,病情發展迅速,病死率高,嚴重影響患者的預后[1]。早期評估膿毒癥病情嚴重度與實施早期的干預,是降低膿毒癥發病急病死率的關鍵。近年來,研究者們對B型尿鈉肽(brain natriuretic peptide,BNP)及N端B型鈉尿肽原(N-terminal pro-B-type natriuretic peptide,NT-proBNP)的認識越來越多,發現NT-proBNP水平在評估膿毒癥的病情嚴重程度及預后有著極其重要的作用[2]。本研究對膿毒癥患者其血清內NT-proBNP水平進行研究,現將結果報道如下。
1 資料與方法
1.1一般資料 選取2010年1月至2012年1月間深圳市第二人民醫院收治的150例患者為研究對象,其中男100例、女50例,年齡46~78(63.6±3.4)歲,所有患者均符合2001年“國際膿毒癥定義”制訂的診斷標準[3],且排除嚴重心臟病、肝功能不全、腎功能不全、惡性腫瘤、免疫缺陷病以及精神系統疾病的患者。120例患者中有102例肺部及胸腔感染者,20例腹腔內感染,10例血源性感染,8例泌尿系統感染,4例婦科感染,6例其他部位感染。患者入院后給予急性生理與慢性健康狀況Ⅱ評分(APACHE Ⅱ評分)為(12.8±7.2)分。根據膿毒癥程度分為膿毒癥組(55例)、嚴重膿毒癥組(60例)、膿毒癥休克組(35例)。三組患者年齡、性別、基礎疾病等資料具有均衡性(P>0.05)。另外,按照患者入院后14 d的預后狀況分為存活組和死亡組,其中存活組125例,男性85例、女性40例,年齡(64.3±4.7)歲;死亡組25例,男15例、女10例,年齡(63.7±4.3)歲。兩組患者年齡、性別及基礎疾病等資料具有均衡性(P>0.05)。
1.2方法 患者入院后給予血常規、生化全項、血氣分析以及血乳酸的檢查等。采用免疫熒光測定法檢測血清NT-proBNP。比較死亡組和存活組乳酸、NT-proBNP、左心室射血分數(left ventricular ejection fractions,LVEF)和急性生理和慢性健康狀況(Acute physiology and chronic health evaluation,APACHE Ⅱ)評分的差異;比較嚴重的膿毒癥和膿毒性休克組乳酸、NT-proBNP、LVEF和APACHE Ⅱ評分的差異。
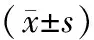
2 結 果
2.1存活組和死亡組膿毒癥患者血清NT-proBNP、血乳酸、APACHE Ⅱ評分及LVEF的比較 存活組患者的血清NT-proBNP、血乳酸、APACHE Ⅱ評分及LVEF均優于死亡組,比較差異有統計學意義(P<0.05)(表1)。

表1 存活組和死亡組患者血清NT-proNP、血乳酸、APACHE Ⅱ評分及LVEF比較
2.2不同嚴重程度患者血清NT-proBNP、血乳酸、APACHEⅡ評分及LVEF的比較 隨著膿毒癥的程度加重,血清NT-proBNP、血乳酸水平及APACHEⅡ評分而增高,LVEF卻降低,患者表現越來越差。結果顯示呈線性關系,三組間的上述指標比較差異均有統計學意義(P<0.05);每個指標兩兩比較顯示,嚴重膿毒癥、膿毒癥休克組的血清NT-proBNP、血乳酸水平及APACHEⅡ評分均高于輕度膿毒癥組,膿毒癥休克組高于嚴重膿毒癥組,而LVEF的結果,嚴重膿毒癥、膿毒癥休克組均低于輕度膿毒癥組,膿毒癥休克組低于嚴重膿毒癥組,差異均有統計學意義(P<0.05)(表2)。

表2 不同嚴重程度患者血清NT-proBNP、血乳酸、APACHEⅡ評分及LVEF比較
a與輕度膿毒癥相比,P<0.05;b與嚴重膿毒癥相比,P<0.05
2.3各指標相關性分析 對患者血清NT-proBNP水平與患者膿毒癥嚴重度進行Pearson相關進行線性分析發現,隨著患者膿毒癥程度的加重,血清NT-proBNP水平對應的呈線性增加。且對膿毒癥死亡的患者進行多因素的Logistic回歸分析發現,血清NT-proBNP水平的升高以及LVEF的降低均是導致膿毒癥患者死亡的獨立危險因素,OR值分別為1.113、1.219,P<0.05。
3 討 論
膿毒癥是過度的炎性反應的一系列綜合征,當患者機體免疫反應被過度活化,炎性反應失控,感染者誘發劇烈的全身性炎性反應,炎癥的大量擴散導致患者機體自身損傷,從而造成多器官功能衰竭,甚至危及患者的生命[4]。膿毒癥具有病情重、病死率極高等特點,感染者治療時需要的醫療費用較高。為此,正確及時的評估患者的病情意義重大,對指導患者的治療以及改善預后具有重要的作用。
目前,臨床評估膿毒癥患者病情的指標主要有急診膿毒癥病死率評分和APACHE Ⅱ評分以及一些生物學指標,如C反應蛋白和降鈣素原等[5]。但這些指標的測定較為復雜,并隨著病情的發展,有些指標會出現特異性變化,難以準確監測。近年來,隨著NT-proBNP研究的發展,逐漸被用于評估膿毒癥患者的病情[6],且取得了較好的效果。
NT-proBNP的前提物質為BNP,具有利尿、利鈉、擴血管及抑制腎素、醛固酮分泌等作用,且半衰期長,體外穩定性好,故對此的檢測準確度較高[7]。研究證實,膿毒癥患者NT-proBNP的升高是多因素造成的。膿毒癥患者存在急性左心室擴張、右心室擴張、在體和離體試驗均證實60%~80%血漿BNP分泌來自心肌細胞,心室壓力負荷和容量負荷過重或心室擴張是NT-pro BNP釋放的重要機制[8]。加上膿毒癥患者大量炎性因子和內毒素,這些炎性介質和內毒素除了直接的心臟毒性作用,還可以介導BNP的基因表達。Hoflhlarm等[9]對57例重度膿毒癥患者進行血清NT-proBNP檢測發現,隨著病情嚴重程度的增加,血清NT-proBNP水平越高,且當NT-proBNP>1400 pmol/L時,患者病死率增加3.9倍,認為NT-proBNP可作為嚴重膿毒癥的程度判定的實驗室指標。
大量研究已證實[10],乳酸、LVEF以及APACHEⅡ評分可以作為膿毒癥患者評估指標,本研究結果顯示,生存組和死亡組血清NT-proBNP水平具有顯著性差異,嚴重膿毒癥患者比輕度患者高,膿毒癥休克者顯著高于輕度患者和嚴重膿毒癥患者,且這與乳酸、LVEF以及APACHE Ⅱ評分結果一致。采用Pearson相關進行線性相關性分析,發現隨著疾病程度的加重,NT-proBNP水平越高,呈線性關系。進一步Logistic回歸分析發現,血清NT-proBNP水平的升高以及LVEF的降低均是導致膿毒癥患者死亡的獨立危險因素。
綜上所述,血清NT-proBNP可以作為膿毒癥患者的良好的預測性指標,對膿毒癥患者嚴重程度及預后具有重要的臨床價值。
[1] 虞意華,嚴靜,蔡國龍,等.血漿腦鈉肽水平對老年重度膿毒癥患者預后的影響[J].中華急診醫學雜志,2008,17(11):1187-1190.
[2] Ritchie RH,Rosenkranz AC,Kaye DM.B-type natriuretic peptide:endogenous regulator of myocardial structure,biomarker and therapeutic target[J].Curr Mol Med,2009,9(7):814-825.
[3] 趙鴻雁,叢樹國,王麗麗,等.膿毒癥患者血漿腦鈉肽水平的變化及與預后的相關性分析[J].內科急危重癥雜志,2013,19(1):18-20.
[4] 陶楊,馬渝.腦鈉肽與膿毒癥及膿毒癥性心功能障礙[J].創傷外科雜志,2011,13(3):269-271.
[5] Rudiger A,Singer M.Mechanisms of sepsis-induced cardiac dysfunction[J].Crit Care Med,2007,35(6):1599-1608.
[6] 岳婷,畢德飛,沈長青,等.膿毒癥患者血漿腦鈉肽水平與預后的相關性研究[J].中國中醫急癥,2013,22(2):284-286.
[7] 趙永禎,李春盛.急診膿毒癥病死率評分在急診膿毒癥患者中的應用[J].中華急診醫學雜志,2011,20(8):797-802.
[8] 黨艷萍.乳酸和NT-proBNP在膿毒癥患者中的應用價值[J].臨床肺科雜志,2013,18(4):629-631.
[9] Hoflhlarm U,Brueekmann M.A new language of natriuretie Peptides in sepsis?[J].Crit Care Med,2008,36(9):2686-2687.
[10] 孫同文,王樂信,張彥周,等.腦鈉肽對急性冠狀動脈綜合征臨床病情及預后判斷[J].中華心血管病雜志,2006,34(7):627-628.

