一種皮革加工用壓平裝置
專利公開號(hào):CN113684324A
申請(qǐng)人:福建冠興皮革有限公司
摘要:本發(fā)明公開了一種皮革加工用壓平裝置,包括底座、輸送機(jī)構(gòu)、處理箱體、儲(chǔ)液箱、涂抹機(jī)構(gòu)、干燥機(jī)構(gòu)和壓平機(jī)構(gòu),所述處理箱體安裝在所述底座上,所述儲(chǔ)液箱設(shè)置在所述處理箱體的上面,所述涂抹機(jī)構(gòu)、干燥機(jī)構(gòu)和壓平機(jī)構(gòu)從左到右依次設(shè)置在所述處理箱體內(nèi),且涂抹機(jī)構(gòu)和儲(chǔ)液箱之間相連接。涂抹機(jī)構(gòu)包括擺桿,擺桿的下面連接有噴淋筒,噴淋筒的右側(cè)連接有刷桿架,噴淋筒能夠噴出上光劑,刷桿架用于將皮革上的上光劑涂刷均勻。所述壓平機(jī)構(gòu)包括能夠上下移動(dòng)的壓平板和一支撐板,通過(guò)壓平板上下移動(dòng)并與所述支撐板相配合,能夠?qū)⑵じ飰浩秸1景l(fā)明不僅能夠增加皮革的柔軟度,且壓平效率高。
技術(shù)領(lǐng)域
本發(fā)明涉及皮革加工技術(shù)領(lǐng)域,具體涉及一種皮革加工用壓平裝置。
背景技術(shù)
皮革是經(jīng)脫毛和鞣制等物理、化學(xué)加工所得到的已經(jīng)變性、不易腐爛的動(dòng)物皮,以前的皮革指的是動(dòng)物真皮,而隨著科技的進(jìn)步,現(xiàn)在皮革行業(yè)還研制出再生皮、合成革等,不僅種類繁多,也具有不同的結(jié)構(gòu)特性,因此皮革行業(yè)發(fā)展迅速。皮革在生產(chǎn)過(guò)程中為了消除變形通常需要進(jìn)行壓平,現(xiàn)有的壓平方式操作困難、效率較低,且在壓平之前不對(duì)皮革進(jìn)行處理,因此容易造成磨損。
附圖說(shuō)明
構(gòu)成本申請(qǐng)的一部分附圖用來(lái)提供對(duì)本發(fā)明的進(jìn)一步理解,本發(fā)明的示意性實(shí)施例及其說(shuō)明用于解釋本發(fā)明,并不構(gòu)成對(duì)本發(fā)明的不當(dāng)限定。
圖1為本發(fā)明的結(jié)構(gòu)示意圖。
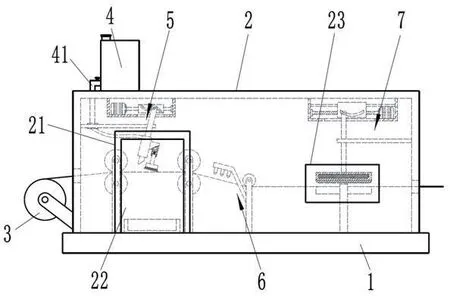
圖1
圖2為本發(fā)明的涂抹機(jī)構(gòu)的結(jié)構(gòu)示意圖。
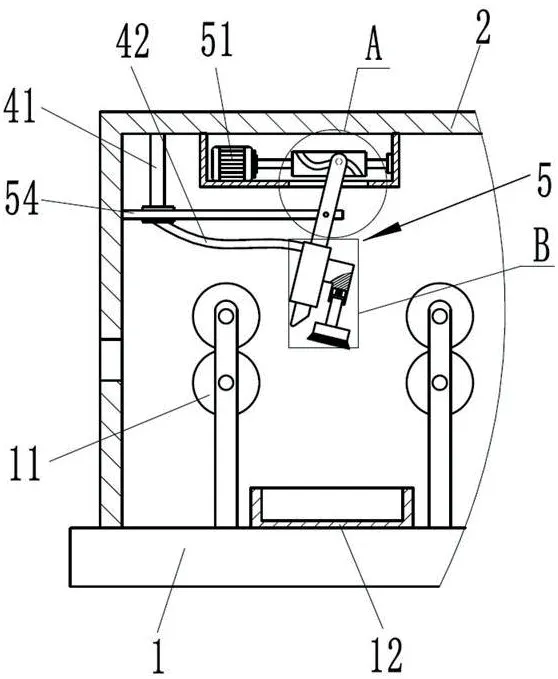
圖2
圖3為圖2的A處局部放大圖。
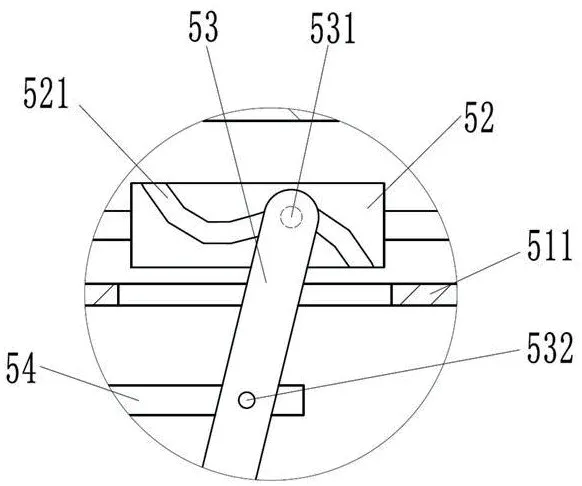
圖3
圖4為圖2的B處局部放大圖。
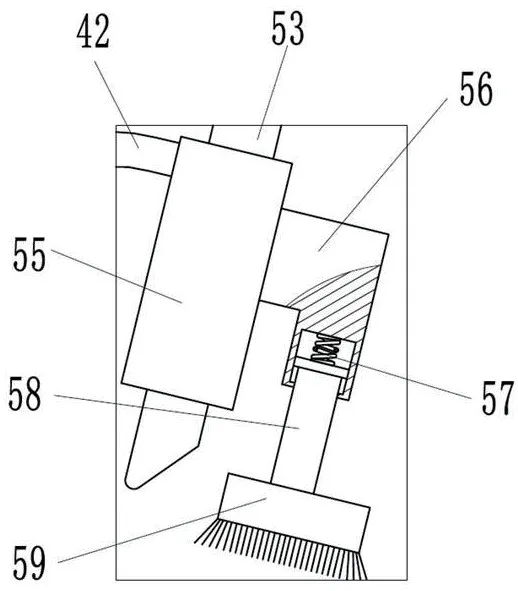
圖4
圖5為本發(fā)明的干燥機(jī)構(gòu)的結(jié)構(gòu)示意圖。

圖5
圖6為本發(fā)明的壓平機(jī)構(gòu)的結(jié)構(gòu)示意圖。
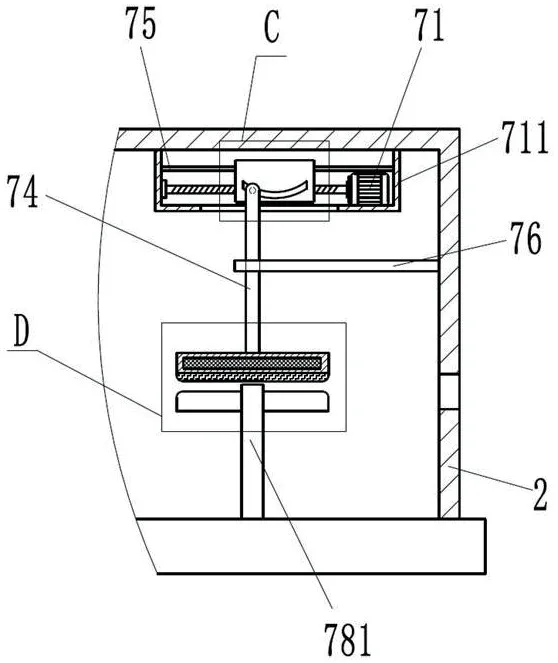
圖6
圖7為圖6的C處局部放大圖。

圖7
圖8為圖6的D處局部放大圖。
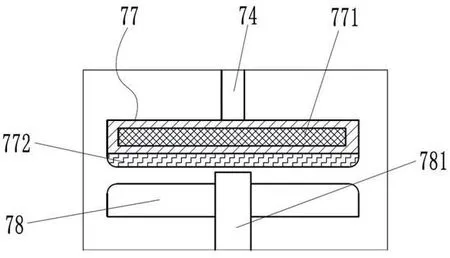
圖8
附圖標(biāo)記列表:底座1、輸送輥組件11、收集箱12、導(dǎo)料輥13、處理箱體2、開蓋21、第一觀察窗22、第二觀察窗23、放卷輪3、儲(chǔ)液箱4、出液管41、連接軟管42、涂抹機(jī)構(gòu)5、第一電機(jī)51、第一機(jī)殼511、滾筒52、銑槽521、擺桿53、第一滾軸531、鉸接軸532、固定板54、噴淋筒55、刷桿架56、壓縮彈簧57、刷桿58、涂抹刷板59、干燥機(jī)構(gòu)6、支架61、熱風(fēng)筒62、壓平機(jī)構(gòu)7、第二電機(jī)71、第二機(jī)殼711、螺桿72、螺套73、弧槽731、升降桿74、第二滾軸741、導(dǎo)桿75、限位板76、壓平板77、加熱板771、導(dǎo)熱板772、支撐板78、支桿781。

