兒童社區獲得性肺炎產超廣譜β-內酰胺酶菌株分布及耐藥性分析
鄧永洪,張榮貴,劉紅霞,劉仁紅,李小玲,肖 毅
(廣州醫科大學附屬深圳沙井醫院兒科,廣東 深圳 518104)
·藥物與臨床·
兒童社區獲得性肺炎產超廣譜β-內酰胺酶菌株分布及耐藥性分析
鄧永洪,張榮貴,劉紅霞,劉仁紅,李小玲,肖 毅
(廣州醫科大學附屬深圳沙井醫院兒科,廣東 深圳 518104)
目的了解兒童社區獲得性肺炎的病原菌中產超廣譜β-內酰胺酶(ESBLs)菌株的檢出率、病原菌分布情況及耐藥特征。方法收集2012年7月至2013年12月入住本院兒科病房兒童社區獲得性肺炎患兒痰標本培養,采用紙片擴散法及雙紙片法檢測產ESBLs菌株,并對產ESBLs菌株進行藥敏試驗及進行耐藥性分析。結果在1 241份社區獲得性肺炎患兒痰液標本中共培養出產ESBLs菌株77株,檢出率為6.2%,其中肺炎克雷伯菌36株,占46.8%,大腸埃希菌41株,占53.2%。大腸埃希菌及肺炎克雷伯菌對頭孢他啶的耐藥率分別為26.8%、63.9%,對氨芐西林舒巴坦的耐藥率分別為43.9%、80.6%,對哌拉西林他唑巴坦的耐藥率分別僅為0、2.8%,而對頭孢吡肟的耐藥率分別為12.2%、44.4%,對頭孢替坦、亞胺培南及美羅培南的耐藥率均為0。結論臨床上對于產ESBLs菌株感染的兒童社區獲得性肺炎治療應根據臨床情況和藥敏試驗結果,選用β-內酰胺類/β-內酰胺酶抑制劑復方制劑、頭孢西丁、頭孢替坦等頭霉素類,或亞胺培南等碳青霉烯類抗生素進行治療。
兒童;社區獲得性肺炎;超廣譜β-內酰胺酶;耐藥性
社區獲得性肺炎為兒童重要的常見病,是我國住院兒童死亡的主要原因之一。革蘭氏陰性菌是導致兒童社區獲得性肺炎的重要病原體[1],隨著β-內酰胺類抗生素在臨床上的廣泛應用,革蘭氏陰性菌耐藥也不斷提高,最主要的耐藥機制是革蘭氏陰性菌產生了超廣譜β-內酰胺酶(ESBLs)。產ESBLs菌株常為多重耐藥菌株,不同革蘭氏陰性菌產ESBLs菌株對抗生素敏感性并不相同[2],產ESBLs菌株感染引起的兒童社區獲得性肺炎的治療在臨床選用抗生素困難,加之不同地區產ESBLs菌株和菌種差異較大,尚無針對兒童產ESBLs菌株感染肺炎治療的統一方案。本課題主要針對本院2012年7月至2013年12月兒童社區獲得性肺炎的病原菌中產ESBLs菌株進行檢測及耐藥特征分析,現將結果分析報道如下:
1 資料與方法
1.1 一般資料
1.1.1 標本來源 選取2012年7月至2013年12月期間在我院兒科病房住院的1 241例患兒的痰液標本,所有患兒均符合社區獲得性肺炎診斷標準[3],年齡大于1個月,小于10歲。痰液標本采集前清潔口腔,采用一次性無菌吸痰管負壓吸引取下呼吸道痰液,吸取后立即送細菌室作痰培養及藥敏檢測。
1.1.2 質控菌株 肺炎克雷伯菌(ATCC70060)、大腸埃希菌(ATCC25922)由中國藥品生物制品鑒定所提供。
1.2 方法
1.2.1 病原茵鑒定 標本按《全國臨床檢驗操作規程》(第3版)進行菌株分離和鑒定。
1.2.2 藥敏實驗 采用K-B紙片擴散方法,根據2007版美國臨床實驗標準化委員會(NCCLS)頒布的細菌藥敏實驗參考標準進行。以雙紙片法及K-B法檢測ESBLs,以美國臨床實驗室標準委員會(NCCLS)制定的標準判斷[2]。
1.3 統計學方法 采用SPSS15.0軟件包處理。
2 結果
2.1 產ESBLs菌株檢出率 在1 241份社區獲得性肺炎患兒痰液標本中共培養出產ESBLs菌株77株,檢出率為6.2%。
2.2 產ESBLs菌株分布 在產ESBLs菌株77株中肺炎克雷伯菌36株,占46.8%,大腸埃希菌41株,占53.2%。
2.3 產ESBLs菌株的耐藥性情況 見表1。大腸埃希菌及肺炎克雷伯菌對氨芐西林的耐藥率均為100.0%,對頭孢他啶的耐藥率分別為26.8%、63.9%,對氨芐西林舒巴坦的耐藥率分別為43.9%、80.6%,對哌拉西林他唑巴坦的耐藥率分別僅為0、2.8%,而對頭孢吡肟的耐藥率分別為12.2%、44.4%,對頭孢替坦、亞胺培南及美羅培南的耐藥率均為0。
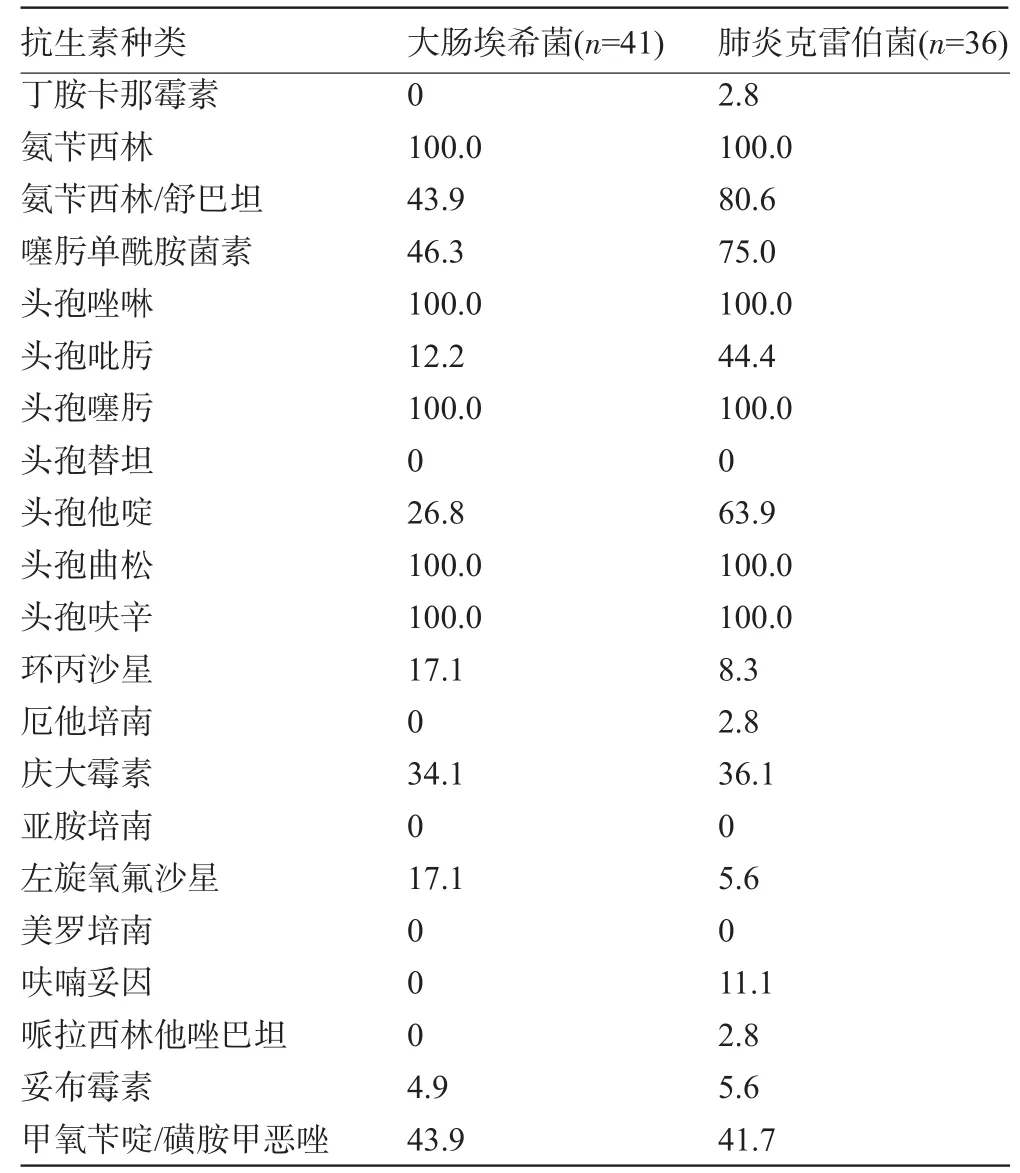
表1 產ESBLs大腸埃希菌及肺炎克雷伯菌對抗生素耐藥率(%)
3 討論
自ESBLs首次被發現以來,其在世界范圍內的流行總體呈上升趨勢,產ESBLs革蘭氏陰性菌感染的兒童社區獲得性肺炎成為兒科界發熱巨大挑戰。本次研究對我院接收的社區獲得性肺炎兒童進行取樣,結果在1 241份標本中培養出ESBLs菌株77株,檢出率為6.2%,其中肺炎克雷伯菌36株,占46.8%,大腸埃希菌41株,占53.2%。表明兒童社區獲得性肺炎的產ESBLs菌株主要為大腸埃希菌及肺炎克雷伯菌。
本研究中,產ESBLs大腸埃希菌及肺炎克雷伯菌對頭孢他啶的耐藥率分別為26.8%、63.9%,對頭孢吡肟的耐藥率分別為12.2%、44.4%。第三、第四代頭孢菌素在產ESBLs菌株中存在明顯的接種效應,即頭孢菌素的最小抑菌濃度(MIC)會隨著產ESBLs菌株接種數量增多而升高[4]。而且不同類型ESBLs對第三代頭孢菌素的水解能力也各不相同,如大多數CTX-M型ESBLs菌株在體外試實驗中顯示敏感,使用第三代頭孢菌素治療產ESBLs菌株感染的臨床療效卻很差,即使對顯示敏感的產ESBLs菌株感染也是如此。2005年CLSI規定[5]:對所有產ESBLs細菌感染,不論體外藥敏試驗結果如何,均應視為對青霉素類、頭孢素類(包括第三、第四代頭孢菌素)和氨曲南耐藥,上述藥物不能用于臨床治療。但近年來也有動物實驗和臨床觀察表明,使用體外敏感的第三、第四代頭孢菌素對產ESBLs菌株感染仍有較好的臨床療效,臨床療效與抗生素MIC值有明顯相關性,而與是否產ESBLs無明顯相關[6]。因此,有學者認為第三、第四代頭孢菌素并非完全不能用。
ESBLs不能水解頭霉素類抗生素,一般來說,對產ESBLs菌株,頭孢替坦的MIC值低于頭孢西丁的MIC值,本研究中,產ESBLs大腸埃希菌及肺炎克雷伯菌對頭孢替坦的耐藥率均為0,因此使用頭霉素類抗生素時可優先選用頭孢替坦,但頭霉素類抗生素容易誘導細菌產生誘導酶(AmpC酶),且頭霉素本身對誘導酶不穩定,容易出現耐藥,此外,如果細菌同時有膜蛋白缺失也引起細菌耐藥,因此頭霉素類抗生素可用來治療產ESBLs菌株引起的一般感染,但對同時產ESBLs和AmpC酶的菌株所致感染無效。
產ESBLs細菌對不同的β-內酰胺類抗生素與β-內酰胺酶抑制劑的復合制劑的敏感性不同。本研究中,產ESBLs大腸埃希菌及肺炎克雷伯菌對氨芐西林舒巴坦的耐藥率分別為43.9%、80.6%,而對哌拉西林他唑巴坦的耐藥率分別僅為0、2.8%。動物實驗也顯示復方制劑對產ESBLs大腸埃希菌及肺炎克雷伯菌有很好的療效。但部分菌株因合并產生耐酶抑制劑酶或同時伴有外膜蛋白丟失,復合制劑的抗菌活性也會降低。此外,酶抑制劑對大多數的復合制劑的OXA型ESBLs并無抑制作用。一般認為,此類藥物可用于治療產ESBLs菌株所致中度感染,對產ESBLs菌株重癥感染不宜使用復合制劑。
碳青霉素烯類常作為治療產ESBLs菌株嚴重感染的首選藥物,但不同革蘭氏陰性菌產ESBLs菌株對碳青霉素烯類抗生素敏感程度并不相同。本研究中,產ESBLs肺炎克雷伯菌和大腸埃希菌在體外對碳青霉烯類極為敏感,對亞胺培南及美羅培南的耐藥率均為0。而韓國兒童分離的產ESBLs宋內志賀菌株對亞胺培南的敏感性只有68.8%[7]。美羅培南對產ESBLs菌株的MIC值比亞胺培南MIC值稍低,臨床療效相近。但美羅培南不易發生神經系統的不良反應,因此,美羅培南尚可適用于產ESBLs菌株引起的中樞神經系統感染。目前尚無確切臨床資料說明碳青霉烯類與其他抗菌藥物聯合應用的療效是否優于碳青霉烯類單獨應用,一般不主張碳青霉烯類予氨基糖苷類聯合應用治療兒科嚴重產ESBLs菌株感染。
多數產ESBLs菌株表現為多重耐藥,對氨基糖苷類和喹諾酮類抗生素耐藥性不斷增加。本研究中產ESBLs大腸埃希菌及肺炎克雷伯菌對環丙沙星的耐藥率分別為17.1%、8.3%,而對慶大霉素的耐藥率分別為34.1%、36.1%。但氟喹諾酮類和氨基糖苷類等非β-內酰胺類抗生素因其對兒童的毒性作用,較少用于兒科感染的治療。
總之,臨床上對于產ESBLs菌株感染的兒童社區獲得性肺炎治療應根據臨床情況和藥敏試驗結果,選用β-內酰胺類/β-內酰胺酶抑制劑復方制劑、頭孢西丁、頭孢替坦等頭霉素類,或亞胺培南等碳青霉烯類抗生素進行治療。同時,因為產ESBLs菌株可通過產酶菌株的克隆傳播和產酶基因的水平傳播引起醫院內暴發流行,其中多重耐藥性已為臨床抗菌治療帶來了巨大挑戰,強調限制和減少廣譜抗生素,尤其是第三代、第四代頭孢菌素的使用在控制ESBLs流行中的重要作用。
[1]韋義軍,陳繼昌,韋 拔,等.柳州市新生兒與兒童社區獲得性肺炎感染細菌分布和藥敏比較分析[J].海南醫學,2012,23(23): 95-97.
[2]孫 紅,喬 艷,郭 普,等.肺炎克雷伯菌產ESBLs的檢測及耐藥性分析[J].中華全科醫學,2011,9(5):797-798.
[3]中華醫學會兒科學分會呼吸學組,中華兒科雜志編輯委員會.兒童社區獲得性肺炎管理指南(試行)(上)[J].中華兒科雜志,2007, 42(2):83-90.
[4]Queenan AM,Foleno B,Gownley C,et al.Effects of inoculum and bacteremia activity in AmpC-and extended-spectrum beta-lactmase (ESBL)-producing Escherichia coli and Klebsiella pneumoniae clinical isolates tested by using NCCLS ESBL methodology[J].J Clin Microbiol,2004,42(1):269-275.
[5] Clinical and Laboratory Standards Institute/NCCLS.Performance standards for antimicrobial subceptibicity testing fifteenth informational supplement.CLSI/NCCLS document M100 S15[s].Clinical and laboratory Standards Institute Wayne Pensylvania,2005,25(1): 1-167.
[6]Andes D,Craig WA.Treatment of infections with ESBL-producing, organisms:pharmacokinetic and pharmacodynamic considerations [J].Clin Microbiol Infect,2005,11(Suppl):610-617.
[7]Hong SJ,Lee CH,Wang Jh,et al.Clinical characteristics of extended-spectrum beta-lactamase producing Shigella sonnei infection outbreaked in Chungju Area[J].korean J Lab Med,2006,26 (3):168-173.
Distribution and drug resistance of extended-spectrum β-lactamase-producing strains isolated frompathogens of community-acquired pneumonia in children.
DENG Yong-hong,ZHANG Rong-gui,LIU Hong-xia, LIU Ren-hong,LI Xiao-ling,XIAO Yi. Department of Paediatrics,Shenzhen Shajing Affiliated Hospital of Guangzhou Medical University,Shenzhen 518104,Guangdong,CHINA
ObjectiveTo investigate the detection rate,the distribution and drug resistance characteristics of extended-spectrum β-lactamase(ESBLs)-producing strains isolated from pathogens of community-acquired pneumonia in children.MethodsSputum specimens were collected from the children with community-acquired pneumonia in Pediatric Wards in our hospital from Jul.2012 to Dec.2013.Disk diffusion and double-disk were used to detect ESBLs-producing strains,and the drug sensitivity and resistance of the strains were tested.ResultsFrom the 1 241 collected sputum specimens of acquired pneumonia,a total of 77 ESBLs-producing strains were obtained (with the detection rate of 6.2%),including 36 strains of Klebsiella pneumonia(accounting for 46.8%)and 41 strains of Escherichia coli(53.2%).The resistance rates of Escherichia coli and Klebsiella pneumonia to ceftazidime were 43.9%and 80.6%,0%and 2.8%to piperacillin tazobactam,12.2%and 44.4%to cefepime,respectively.Their resistance rates to cefotetan,imipenem and meropenem were all 0.ConclusionAccording to the clinical conditions and susceptibility test results,β-lactam/β-lactamase inhibitor compound,cefoxitin,cefotetan and other cephamycins or carbapenems such as imipenem are the effective antibiotics for community-acquired pneumonia in children caused by ESBLs-producing strains.
Children;Community-acquired pneumonia;Extended-spectrum β-lactamase(ESBLs);Drug resistance
R725.6
A
1003—6350(2014)23—3506—03
10.3969/j.issn.1003-6350.2014.23.1368
2014-08-27)
2012年度深圳市寶安區科技計劃項目(編號:2012137)
鄧永洪。E-mail:dengyonghong@vip.qq.com

