微創手術治療慢性硬膜下血腫30例臨床分析
楊華,周靜,滕宏偉,仇勁松
(濱海縣人民醫院神經外科,江蘇濱海224500)
·臨床經驗·
微創手術治療慢性硬膜下血腫30例臨床分析
楊華,周靜,滕宏偉,仇勁松
(濱海縣人民醫院神經外科,江蘇濱海224500)
目的探討慢性硬膜下血腫微創手術治療的經過及療效。方法選取在我科診治的30例慢性硬膜下血腫患者,均采用微創單鉆孔沖洗引流術治療,分析其臨床特點和影像學特征,并觀察其預后情況。結果30例慢性硬膜下血腫患者,血腫單側24例,雙側6例,術后患者恢復好,無并發癥,少數病例術后CT發現有少量硬膜下積液,因顱內壓不高無需處理,均達到臨床治愈標準。結論慢性硬膜下血腫微創手術是安全有效的治療方法,且簡單,值得普及。
慢性硬膜下血腫;微創手術;CT
慢性硬膜下血腫(Chronic subdural hematoma,CSDH)是神經外科的常見疾病,多發于老年人,約占硬膜下血腫的25%,其出血來源以及發病機制目前尚不完全清楚[1-2]。目前普遍認為CSDH的診療方法相對簡單,隨著現代醫學技術的發展以及外科技術的不斷改進,越來越多的神經外科醫生目前追求如何使用微創的方法來治療該疾病[3-5]。我科近年來對慢性硬膜下血腫患者采用微創鉆孔引流術治療,取得比較滿意的臨床療效,患者預后良好,現將相關的經驗體會介紹如下:
1 資料與方法
1.1 一般資料選取2008年4月至2013年4月在我科住院治療的30例慢性硬膜下血腫患者,其中男性16例,女性14例,年齡55~80歲(平均67.5歲),病程7 d~3個月。有明確頭部外傷者21例,否認頭部外傷者9例。臨床表現為緩慢進行性頭痛、嘔吐伴行走不穩23例,失語5例,昏迷2例。
1.2 影像學表現所有患者入院時均行頭顱CT檢查。血腫位于左側大腦半球者14例(圖1A),右側10例(圖1B),6例為雙側慢性硬膜下血腫(圖1C)。CT表現為顱骨內板下新月形或半月形低密度影18例,等密度或混雜密度影12例,同側側腦室受壓變形、中線向對側移位10例。

圖1 術前頭顱CT
1.3 手術方法術前完善必要的輔助檢查,包括血常規、肝腎功能、電解質、血糖、出凝血時間、血型、肝炎三對半、艾滋病檢測(HIV)、梅毒檢測(RPR)、胸片和心電圖,其中最重要的是評估血小板數量以及出凝血時間。術前根據頭顱CT確定穿刺部位,以血腫的最厚處為穿刺點,一般選擇頂結節前2 cm處平行于眶耳線(Orbitomeatal,OM)線。本組病例均應用由北京萬特福科技有限責任公司生產的YL-I型一次性使用顱內血腫粉碎穿刺針進行血腫穿刺[5]。根據頭顱CT掃描挑選合適長度的穿刺針。臨床上基本上選擇2.0 cm長度穿刺針,選擇穿刺點必須避開大血管走行區域和大腦皮層重要功能區。根據血腫部位擺好頭位,常規消毒鋪巾后,0.5%利多卡因局部浸潤麻醉至骨膜,將選好的穿刺針安裝于槍式電鉆后,在定點上垂直于顱板,一次性快速穿透顱骨及硬腦膜進入硬膜下血腫腔,進入血腫腔后拔出鉆頭,置針芯粉碎器,接側管,從側孔中自行流出部分暗紅色血性液體,如無血腫流出或者流出速度緩慢,反復用生理鹽水持續沖洗血腫腔至淡紅色液體流出為止。后用無菌敷料包覆,用500 ml生理鹽水持續沖洗血腫腔至液體顏色明顯變淡,無血腫流出,沖洗液量一般1 500~2 000 ml,沖洗時間一般不超過24 h,引流管留置3~5 d。術后常規復查頭顱CT了解血腫腔及腦組織復位情況,復位良好,拔管。對于雙側CSDH患者可采用雙側鉆孔引流。
1.4 術后處理術后一般采用平臥位或者側臥位,頭稍偏患側低位引流。術后補液適當增加鹽水量,臨床上一般補充1 500~2 000 ml鹽水,以促進腦組織膨起和血腫腔閉合,慎用脫水藥。
2 結果
本組30例患者均采用顱內血腫微創穿刺引流術,術后患者頭痛立即減輕或消失,偏癱、失語體征均于術后一周內恢復。術后常規復查頭顱CT,根據CT情況和引流量拔管,頭顱CT提示術后血腫消失,腦組織復位良好(圖2A),無氣顱。在本組病例中,有部分患者出院前復查頭顱CT示少量硬膜下積液(圖2B),未出現顱內壓增高跡象不需特殊處理。有1例患者術后出現癲癇大發作,經丙戊酸鈉對癥治療后控制。所有患者生活質量均達到發病前狀態,達到臨床治愈,且住院時間短。
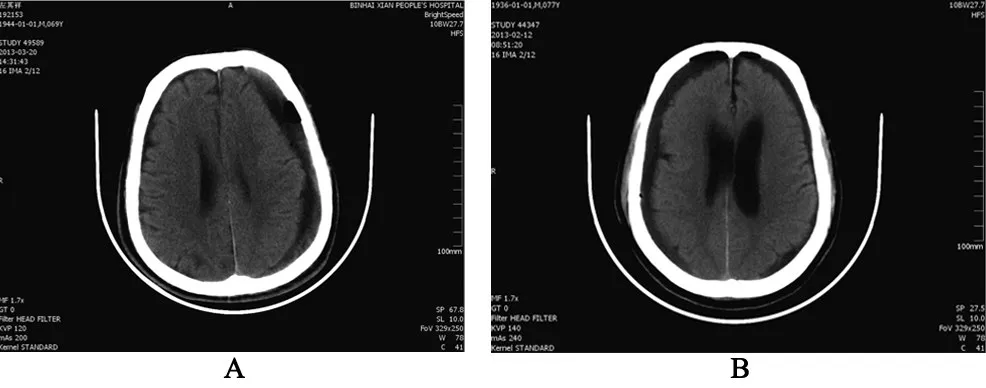
圖2 術后頭顱CT
3 討論
慢性硬膜下血腫(CSDH)是指顱內出血血液積聚于硬腦膜下腔、傷后3周以上才出現顱內壓增高和腦受壓的臨床癥狀者,其發生率約占顱內血腫的10%,占硬膜下血腫的25%,約65%~75%的患者有不同程度的頭部外傷史[1]。形成慢性硬膜下血腫的起始原因可能與老年患者頭部外傷有關,特別是老年患者因頭部撞擊后,腦組織在顱腔內活動范圍大,腦表面的橋靜脈易撕破出現硬膜下血腫。對于慢性硬膜下血腫擴大的原因,目前多數研究證明,硬腦膜下腔出血后導致纖維蛋白沉積機化,在硬腦膜下新生包膜形成的同時有新生毛細血管長入包膜內。包膜內的毛細血管不斷破裂出血和過度纖維蛋白溶解酶原的釋放,使血漿滲出和再出血的速度快于血腫液化再吸收的速度,從而使血腫體積逐漸擴大[6]。
本組病例中21例患者明確頭部外傷史占70%,剩余的無頭部外傷史,可能形成慢性硬膜下血腫原因不一樣,但治療方案一樣,首選手術治療,本組均行微創單孔引流術,術后均治愈出院。臨床治愈標準:從臨床療效來看,影像學顯示血腫基本消失,意識障礙好轉且清晰,記憶力恢復,無頭痛嘔吐癥狀,神經受累體征基本消失,可僅留下輕微頭痛、記憶力輕度衰退等癥狀,不影響工作和生活。
目前對慢性硬幕下血腫的患者一般主張手術治療,手術方法包括雙孔鉆顱沖洗引流、單孔鉆顱沖洗引流、開顱包膜切除以及血腫清除等。目前普遍認為鉆顱沖洗引流和微創穿刺引流是兩種有效的治療方法[4,7]。相比較而言,傳統的鉆孔引流術易發生腦損傷、張力性氣顱、顱內血腫、顱內感染等并發癥,總發生率為8.3%~16.5%[8-11]。而微創穿刺引流術采用2 cm長穿刺針,穿刺深度容易控制,并且創傷極小,痛苦少,并發癥少,顱內感染機會低。經臨床實踐證明,微創引流術是安全且有效的手術方法。
不妨分析一下手術整個過程,實際上就是針對血腫及發生機制所采用的手術方法,因此微創引流術是治療慢性硬膜下血腫的最佳方法,筆者認為影響療效有以下幾個因素:(1)術中鉆孔動作輕柔,防止用力過猛造成副損傷如腦挫傷、硬膜下出血、硬膜外血腫等;沖洗動作遵循無菌操作,杜絕床邊操作,可防止氣顱或顱內感染。(2)如何避免復發。盡量排空血腫腔內陳舊性血性液體,就要談到針芯粉碎器裝置,當用生理鹽水沖洗時就像噴泉一樣四處噴射,因此用生理鹽水沖洗時不須轉動沖洗管,就可以從不同方向沖洗血腫腔,直至引流液清亮,目的是將血腫腔內的纖溶物質及纖維蛋白降解產物盡可能地沖洗掉,以阻斷纖溶酶原的溶解作用;術后還可以血腫腔內持續沖洗引流,以致殘留纖溶物質排空,利于腦組織膨起。(3)如何預防癲癇發作。術前常規使用安定可以預防癲癇發作,因為硬膜下血腫予沖洗液置換時腦皮層所處內環境及溫度變化,易引起癲癇發作。本組術后就發生這種情況,有1例患者發作持續時間約10 min,經用藥后好轉后又發作一次,分析原因可能與腦皮層刺激有關,立即停止沖洗液持續沖洗,抗癲癇藥治療控制癲癇,緩解好轉。(4)脫水藥使用恰當,術前顱內壓增高癥狀,可使用脫水藥,術后一般不用。(5)慢性硬膜下血腫頭顱CT上提示混雜密度影,有時需要使用尿激酶溶解血凝塊。
總而言之,微創穿刺引流術針創傷小,密閉引流操作下且一次性穿刺針使用,減少了感染機會。微創穿刺引流術基本不受年齡限制,并且簡便有效、經濟、并發癥少,是一種很值得推廣的治療方法。
[1]劉永剛,林貴軍,高峰.慢性硬膜下血腫發病機制與治療進展[J].國際神經病學神經外科學雜志,2007,34(3):233-236.
[2]蘇少波,張建寧.慢性硬膜下血腫發病機制研究進展[J].國際神經病學神經外科學雜志,2009,36(3):221-224.
[3]江基堯,朱誠.現代顱腦損傷學[M].上海:第二軍醫大學出版社,1999:267.
[4]葉坤,李成勛.微創錐孔與常規鉆孔引流治療慢性硬膜下血腫對比分析[J].當代醫學,2012,18(15):95-96.
[5]郭華強,郭予全,吳至聲,等.CT定位微創穿刺治療慢性硬膜下血腫23例[J].當代醫學,2012,18(1):143-144.
[6]王忠誠.神經外科學[M].武漢:湖北科學技術出版社,1998: 336-338.
[7]楊鵬范.手術治療慢性硬膜下血腫318例[J].中華創傷雜志, 2000,16(8):215-216.
[8]程亭秀,俞建臣,李成,等.慢性硬腦膜下血腫鉆孔引流術的并發癥[J].中風與神經疾病雜志,2003,20:61.
[9]鐘海,吳吉元,何榮濤,等.112例慢性硬膜下血腫引流術后并發癥分析[J].中國臨床神經外科雜志,2008,13(8):499-500.
[10]朱保平,渠敬峰,郭宗楊,等.慢性硬膜下血腫臨床特點及術后并發癥分析[J].中國臨床神經外科雜志,2008,13(3):176-177.
[11]陸業平,郭一新,趙文旭,等.慢性硬膜下血腫鉆孔引流術并發癥及其防治體會[J].中國臨床神經外科雜志,2007,12(12):759-760.
R743.35
B
1003—6350(2014)01—0085—03
10.3969/j.issn.1003-6350.2014.01.0031
2013-05-30)
滕宏偉。E-mail:1029298309@qq.com

