肺癌三維適形調強放射治療正常肺組織定義的探討
劉鵬,崔鵬,荊凡靜,王孔迪
青島市海慈醫療集團 a.放療科;b.醫療裝備科,山東 青島 266033
肺癌是目前世界范圍內最常見的惡性腫瘤之一,在我國的發病率和死亡率已居城市惡性腫瘤之首[1]。根據TNM分期,絕大部分肺癌患者在整個治療過程中均需要接受放射治療。放療技術普遍采用三維適形調強放療[2],可在將正常組織的受照劑量控制在安全范圍的前提下盡量提高靶區的劑量,其中最大的難題是正常肺組織的保護。在準確勾畫腫瘤靶區的前提下,正確勾畫正常肺組織也非常重要。接受照射劑量≥20 Gy的肺體積占肺總體積的比例(V20)是最常用的肺劑量學參數,現結合我院收治的69例肺癌患者放療時正常肺組織的勾畫情況進行分析。
1 材料與方法
1.1 一般資料
選取2013年我院收治的經病理證實的肺癌患者69例,包括鱗癌、腺癌和小細胞癌等。其中男52例,女17例,年齡41~83歲,中位年齡63歲。根據肺內大體腫瘤體積(Vt)的不同將患者分為兩組:A組肺內大體腫瘤體積<125 cm3,共38例;B組肺內大體腫瘤體積≥125 cm3,共31例。
1.2 治療方法
全部患者均采用熱塑膜固定體位,強化CT模擬定位,層厚5 mm,掃描范圍從胸廓入口到肋膈角,包全兩肺[3]。應用核通三維治療計劃系統,由放療醫師根據規范勾畫靶區,包括腫瘤靶區(GTV)、臨床靶區(CTV)和計劃靶區(PTV);同時勾畫鄰近正常組織器官,包括脊髓、氣管、雙肺和心臟等。物理師根據要求完成治療計劃,經放療醫師確認后,通過新華模擬機驗證位置,應用瓦里安醫用直線加速器6 MV X射線行三維適形調強放療,每天1次,每周5次,常規分割,總劑量50~66 Gy。
1.3 計劃設計
將A、B兩組患者的CT定位圖像各復制4份,分別使用4種不同的方法勾畫正常肺組織:計劃一(P1):將PTV外所有具備正常肺功能的肺組織定義為正常肺組織;計劃二(P2):將CTV外所有具備正常肺功能的肺組織定義為正常肺組織;計劃三(P3):將GTV外所有具備正常肺功能的肺組織定義為正常肺組織;計劃四(P4):將整個雙肺定義為正常肺組織。P1~P4的三維適形調強放療計劃設計方案相同。
1.4 治療計劃評價
利用劑量體積直方圖(DVH)分析比較A、B兩組患者P1~P4計劃的V20值。
1.5 統計學方法
應用SPSS 17.0軟件進行統計學分析,組間比較采用t檢驗,以P<0.05為差異有統計學意義。
2 結果
A、B兩組患者的治療計劃中,P1~P4的V20均值都呈增加趨勢。A組P1~P4的V20均值分別為:18.0%、19.0%、20.0%、21.2%(P>0.05,無統計學意義)。B組P1~P4的V20均值分別為:25.5%、27.1%、29.4%、31.5%(P<0.05,有統計學意義)。A、B兩組肺癌患者P1~P4計劃的V20值比較結果,見圖1。
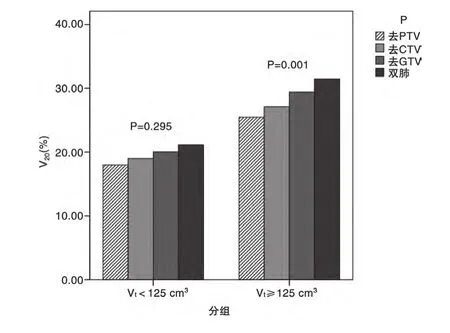
圖1 A、B兩組肺癌患者P1-P4計劃的V20值比較結果
3 討論
放射性肺損傷是肺原發性或轉移性癌以及食管癌、乳腺癌、淋巴瘤或其他縱隔腫瘤行放射治療時的一種并發癥[4],美國放射治療腫瘤組(RTOG)放射性損傷評價標準[5]將發生在放療開始后90 d以內者稱為急性放射性肺炎,90 d以后者稱為慢性放射性肺纖維化,分級標準為6級:0級:無變化;1級:輕度干咳或用力性呼吸困難;2級:需麻醉藥、止咳藥治療的持續咳嗽,輕微活動時呼吸困難;3級:經麻醉藥、止咳藥治療無效的嚴重咳嗽或休息時呼吸困難,有臨床或放射學證據的肺炎,需間隙吸氧或激素治療; 4級:嚴重呼吸困難,需持續吸氧或輔助通氣; 5級:死亡。目前,放射性肺損傷已成為影響胸部腫瘤放療的主要因素,許多患者因治療過程中出現急性放射性肺炎而中斷治療,也有部分患者發展為慢性放射性肺纖維化從而嚴重影響生活質量,甚至死亡。因此,如何在治療前和治療過程中及時有效地預測放射性肺炎的發生對臨床工作有十分重要的意義。
近幾十年來,隨著計算機和現代放射治療技術的發展,臨床研究越來越多地利用肺劑量學參數來預測放射性肺炎。研究最多的肺劑量學參數指標是接受一定劑量照射的肺的體積比(Vdose)。Graham等[6]通過對99例肺癌患者的研究發現,非小細胞肺癌三維適形放療(3D-CRT)中肺受照射的體積、劑量與放射性肺炎發生率的高低和嚴重程度相關,其中V20的相關性最強:當V20<20%時,無放射性肺炎發生;當V20介于22%~31%時, 約8%的患者發生2級放射性肺炎;當V20>32%時,有3級以上放射性肺炎發生。中科院腫瘤醫院通過對接受3D-CRT治療的107例局部晚期非小細胞肺癌臨床劑量學參數與放射性肺炎發生的相關性研究也證實[7],V20是最具代表性的指標之一。
制定治療計劃過程中,對V20的要求各單位大致相同,大都定義為在單純放療時V20<35%,在同步放化療時V20<30%。但是關于正常肺組織的勾畫卻不盡相同,大致分為以下幾種情況:① 將雙肺體積減去GTV定義為正常肺組織;② 將雙肺體積減去CTV定義為正常肺組織;③ 將雙肺體積減去PTV定義為正常肺組織;④ 將整個雙肺定義為正常肺組織。
Hope[8]、Seppenwoolde[9]等研究中將雙肺體積減去GTV定義為正常肺組織,可能根據的是GTV接受的高處方劑量和正常肺組織有明顯差別,這也是目前最常見的正常肺組織定義法。目前,美國國立綜合癌癥網絡(NCCN)指南則將正常肺組織定義為雙肺體積減去CTV,其根據可能是CTV不屬于完全正常的肺組織,如RTOG-0617研究就采用了該定義。此外,一些學者[10-12]在其研究中則運用了雙肺體積減去PTV作為正常肺組織的定義,其根據可能為PTV是真正治療的區域,為實際高劑量區,減去PTV即減少肺V20中所有的高劑量區,相較于減去GTV更為合理。我們在研究中發現,相較于將全肺組織定義為正常肺組織,采用將雙肺體積減去PTV的肺組織定義,V20似乎更好,但卻會部分掩蓋PTV-GTV區域肺組織的損傷,尤其當肺內大體腫瘤體積較大時更為突出。當肺內PTV的體積大于某一數值時,原有的V20等指標將嚴重偏離限制數值。肺內大體腫瘤體積較大,正常肺組織相對較小,無論怎樣優化,均難以滿足肺組織的劑量體積參數限制要求,此種情況下,如果將全肺組織定義為正常肺組織, 雖然V20可能相對較高,但卻能進一步提示實施放射治療時潛在的肺損傷情況,提醒醫生小心處理(特別是因肺內大體腫瘤較大,V20很難控制在35%以內時)。
本研究通過對兩組患者V20的比較表明,4種正常肺組織勾畫方法在統計數據上有所差別。這4種常見的正常肺組織勾畫方法在肺內大體腫瘤體積較小時(本研究以肺內大體腫瘤體積125 cm3為界),V20數值差別無顯著意義;肺內大體腫瘤體積較大時,V20數值差異顯著。
綜上,筆者認為,無論按照何種定義勾畫正常肺組織,不能將V20指標作為唯一的參考標準,需根據肺內大體腫瘤體積的實際情況加以區別對待。
[1]彭瑩瑩,張書旭,余輝,等.PET/CT圖像分割技術在肺癌放療計劃中的應用[J].中國醫療設備,2014,29(6):160-163.
[2]Graves PR,Siddiqui F,Anscher MS,et al.Radiation pulmonary toxicity: from mechanisms to management[J].Semin Radiat Oncol,2010,20(3):201-207.
[3]張英杰,李建彬,田世禹,等.肺癌放療所致放射性肺損傷的相關因素分析[J].中華腫瘤防治雜志,2008,15(16):1264-1267.
[4]郝潤松,韓慶森,亓進友,等.胸部腫瘤三維適形放療所致放射性肺炎影像學表現及病因分析[J].中國中西醫結合影像學雜志,2012,10(3):227-233.
[5]Bradley JD,Hope A,EI Napa I,et al.A nomogram to predict radiation pneumonitis,derived from a combined analysis of RTOG 9311 and institutional data[J].Int J Radiat Oncol Biol Phys,2007,69(4):985-992.
[6]Graham MV,Purdy JA,Emami B,et al.Clinical dose volume histogram analysis for pneumonitis after 3D treatment for non small cell lung cancer (NSCLC)[J].Int J Radiat Oncol Biol Phys,1999,45(2):323-329.
[7]殷蔚伯.腫瘤放射治療學[M].4版.北京:中國協和醫科大學出版社,2008:600-648.
[8]Hope AJ,Lindsay PE,El Naqa I,et al.Modeling radiation pneumonitis risk with clinical, dosimetric, and spatial parameters[J].Int J Radiat Oncol Biol Phys,2006,65(1):112-124.
[9]Seppenwoolde Y,De Jaeger K,Boersma LJ,et al.Regional differences in lung radiosensitivity after radiotherapy for non-small-cell lung cancer[J].Int J Radiat Oncol Biol Phys,2004,60(3):748-758.
[10]Wang S,Liao Z,Wei X,et al.Analysis of clinical and dosimetric factors assoc iated with treatment-related pneumonitis (TRP)in patients with non-small-cell lung cancer (NSCLC)treated with concurrent chemotherapy and three-dimensional conformal radiotherapy (3D-CRT)[J].Int J Radiat Oncol Biol Phys,2006,66(5):1399-1407.
[11]Ramella S,Trodella L,Mineo TC,et al.Adding ipsilateral V20 and V30 to conventional dosimetric constraints predicts radiation pneumonitis in stage IIIA-B NSCLC treated with combined-modality therapy[J].Int J Radiat Oncol Biol Phys,2010,76(1):110-115.
[12]Uno T,Isobe K,Kawakami H,et al.Dose-volume factors predicting radiation pneumonitis in patients receiving salvage radiotherapy for postlobectomy locoregional recurrent nonsmall-cell lung cancer[J].Int J Clin Oncol,2006,11(1):55-59.

