腦室腹腔分流手術治療創傷性腦損傷后不同程度腦積水的效果觀察
陳寶友,李強,劉愛彬,周星
臨床研究
腦室腹腔分流手術治療創傷性腦損傷后不同程度腦積水的效果觀察
陳寶友,李強,劉愛彬,周星
目的觀察腦室腹腔分流術(ventriculoperitoneal shunt,V-P分流手術)治療的創傷性腦損傷后腦積水患者臨床效果。方法回顧性分析收治的創傷性腦損傷后腦積水68例患者臨床資料,根據CT掃描腦室徑直徑的大小, 將創傷性腦損傷后腦積水患者的病情嚴重程度分為輕、中、重度組,比較3組患者進行V-P 分流手術后療效、腦室徑與雙頂徑比值(V/BP)、格拉斯哥預后評分(GOS)、腦室周圍水腫、格拉斯哥昏迷指數評分(GCS)及并發癥等各項療效指標的變化情況。結果V-P 分流手術治療后,輕度和中度組患者的總有效率與重度組比較,差異具有顯著性差異(P<0.05),輕中度組患者V/BP、GOS評分、腦室周圍水腫帶直徑、GCS評分較治療前均有顯著性提高(P<0.05),而重度組患者與術前相比,并無明顯變化(P>0.05)。術后輕、中度組并發癥發生率低于重度組,差異有統計學意義(P<0.05)。結論對創傷性腦損傷后腦積水患者在病情發展嚴重之前,及時采用V-P分流手術治療可取得較好的臨床效果。
創傷性腦損傷; 腦積水;腦室腹腔分流手術
腦創傷引起的相關并發癥,特別是腦積水是導致腦創傷患者死亡的主要因素[1],顱腦創傷并發腦積水的患者應當及時采取有效措施予以治療,才能有效控制病死率[2]。對于腦損傷并發腦積水患者采用腦室腹腔分流術(ventriculoperitoneal shunt,V-P分流手術)治療被臨床廣泛運用,多數患者病情控制良好,但是少數患者療效并不顯著[3]。V-P分流手術治療創傷性腦損傷后腦積水效果可能受到各方面的影響,本文研究V-P分流手術治療創傷性腦損傷后不同程度腦積水的效果,報道如下。
1 資料與方法
1.1 臨床資料 2008年1月—2013年2月經過我院診治的創傷性腦損傷后不同程度的腦積水患者68例,男40例,女28例,年齡21~63(36.2±13.5)歲。患者臨床表現為間斷性頭痛、頭暈脹、耳鳴、視力下降等癥狀。所有患者根據腦室徑與雙頂徑的比值(V/BP),分為重度、中度、輕度腦積水組, 比值范圍0.26~0.40為輕度腦積水,0.41~0.60為中度腦積水,0.61~0.90為重度腦積水。3組具體情況見表1。
1.2 V-P分流術[4~7]全部患者采取V-P分流手術,或者顱骨去骨瓣減壓手術聯合V-P分流手術,首先給予患者實施全身麻醉,將患者調整成適合手術實施的體位,保證腹部、胸部、頭部成一條直線。然后將患者手術部位的腦室外頭皮切口,鉆孔開顱骨。然后根據單側或者雙側減壓選擇穿刺部位,側腦室前角或者側腦室枕角。建立分流管的腹腔段,該端置于盆腔內。建立皮下隧道后,將不同壓力的分流管(美敦力公司生產)分別連接腹腔和腦室段。所有患者在接受V-P分流手術前后的7~14 d內,均采取抗生素予以輔助治療。

表1 患者臨床資料情況
1.3 觀察指標與方法 對所有患者進行定期的回訪,手術后的第1、2、5周進行頭顱CT影像掃描,其后每6個月進行1次,持續1.5年。1.5年后,對療效以及并發癥進行統計。通過CT影像掃描觀察和計算V/BP、腦室周圍水腫帶直徑等,同時進行格拉斯哥預后評分(GOS)和昏迷指數評分(GCS),GOS評分1~5分,其中恢復正常為5分,輕度殘疾為4分,重度殘疾但清醒則為3分,植物生存或者昏迷狀態則為2分,死亡1分。GCS評分法0~15分,意識清楚為15分;輕度意識障礙為12~14分;中度意識障礙為9~11分;8分以及以下則為昏迷狀態。同時觀察移位、堵塞、感染、分流過度、拔除分流管、硬膜下積血及水腫等并發癥發生情況。
1.4 療效評價 術后癥狀消失,CT掃描顯示各項指標正常,運動功能恢復正常為治愈;術后癥狀有所好轉,CT掃描顯示各項指標有顯著改善,運動功能好轉則為好轉;病情無改善或者病情加重則為無效。總有效率=治愈率+好轉率。

2 結 果
2.1 臨床療效 重度組患者總有效率為33.3%,輕度組和中度組患者分別是84.2%和96.0%,與重度組比較差異具有統計學意義(P<0.05)。見表2。

表2 3組腦積水患者V-P分流手術后療效比較 [例(%)]
注:與重度組比較,aP<0.05
2.2 各觀測指標比較 3組患者經過治療后V/BP、GOS評分、腦室周圍水腫帶直徑、GCS評分、有所改善,但重度組患者治療前后比較,并無顯著性差異(P>0.05),與重度組治療后相比,輕度組和中度組患者的改善程度更明顯,差異具有統計學意義(P<0.05)。見表3。
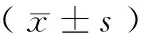
表3 3組腦積水患者V-P分流手術后療效比較
注:與治療前比較,aP<0.05;與重度組治療后比較,bP<0.05
2.3 術后并發癥情況比較 觀察各組患者治療后的移位、堵塞、感染、分流過度、拔除分流管、硬膜下積血及水腫發生率,重度組的并發癥發生率顯著高于輕度組和中度組,差異有統計學意義(P<0.05)。
3 討 論
顱腦創傷導致的腦內積水一般發生于創傷后的0.5~12.0個月,本次研究我院收治的68例患者發生腦積水的時間一般為創傷發生55 d左右。目前研究認為腦內積水由于腦內蛛網膜下腔出血等原因導致蛛網膜顆粒阻塞, 最終腦脊液吸收困難,有可能引發惡性高顱壓,一旦病情發生后需及時采取措施對腦積液進行分流減壓才能控制病死率[5]。對不同V/BP值的患者進行病情劃分,通過V/BP、腦室周圍水腫帶直徑、GOS和GCS評分等主要觀察指標進行療效評判,發現3種不同病情患者經過治療后各指標均有所改善,但是輕度和中度組患者的改善程度更大,與重度組相比,具有顯著性差異(P<0.05)。輕、中度組患者腦積液引發的顱內壓力升高,V-P分流手術可以有效地對腦脊液進行分流,從而降低腦內壓,手術治療后,各項生理指標得到顯著的改善;但是對于重度組患者,多為正常顱壓性腦積水[8], 隨著病情的發展, 腦室內部積液的分泌和吸收形成一個相對平衡的內環境,腦室通過擴張應對分泌的積液,進一步導致病情加重。V-P分流手術治療后,腦室大小等各個指標并無明顯變化,顱內壓力與正常水平相同可能影響積液的分流,從而導致腦室周水腫改善并不明顯,各項神經評分無顯著的改善[9~11]。Klinge等[12]對創傷性腦損傷后腦積水的研究也發現類似的結果,當腦積水所致的顱內壓與正常水平相同或者略低時,V-P分流手術并不能獲得更佳的臨床收益。同時本組研究患者治療后的移位、堵塞、感染、分流過度、拔除分流管、硬膜下積血及水腫發生率,重度組的并發癥發生率要顯著高于輕度和中度組(P<0.05)。并發癥發生情況和療效情況相對應,輕、中度外傷性腦積水患者V-P 分流前腦室內壓力高于正常,組織受壓和腦血流灌注減少在手術治療后得到了顯著的改善,能及時恢復正常,并發癥的發生情況減少,但是對于重度組患者,多為正常顱壓性腦積水[12],分流手術對腦室內部積液的分流作用不明顯,臨床療效不確切,很容易導致移位、堵塞、感染、分流過度、拔除分流管、硬膜下積血及水腫等的發生。總之, V-P 分流手術對于輕、中度外傷性腦積水有比較好的臨床效果,但是對于重度腦積水患者效果并不明確,有可能引發一系列的并發癥。

表4 3組術后并發癥發生率比較 [例(%)]
注:與重度組比較,aP<0.05綜上所述,對創傷性腦損傷后腦積水的治療應當采取早期治療,在病情發生初級階段進行救治,可以有效控制病情,降低不良反應發生率,獲得良好的預后。
1 Ulus A,Kuruoglu E,Ozdemir SM,et al.CSF hydrothorax: neither migration of peritoneal catheter into the chest nor ascites. Case report and review of the literature[J].Childs Nerv Syst,2012,28(11):1843-1848.
2 Ulus A,Kuruoglu E,Ozdemir SM,et al.CSF hydrothorax: neither migration of peritoneal catheter into the chest nor ascites. Case report and review of the literature[J].Childs Nerv Syst,2012,28(11):1843-1848.
3 Harada T,Ishizaki F,Horie N,et al.Case study of V-P shunt surgery for idiopathic normal pressure hydrocephalus with rigidity and tremor[J].Internat Med J,2011,18(4):346-347.
4 Lundin F,Ulander M,Svanborg E,et al.How active are patients with idiopathic normal pressure hydrocephalus and does activity improve after shunt surgery? A controlled actigraphic study[J].Clin Neurol Neurosurg,2013,115(2):192-196.
5 Warf BC,Bhai S,Kulkarni AV,et al.Shunt survival after failed endoscopic treatment of hydrocephalus Clinical article[J].J Neurosurg Pediatr,2012,10(6):463-470.
6 Arslan M,Eseoglu M,Gudu BO,et al.Comparison of simultaneous shunting to delayed shunting in infants with myelomeningocele in terms of shunt infection rate[J].Turk Neurosurg,2011,21(3):397-402.
7 Lupascu C,Dabija M,Ursulescu C,et al.Removal of an intraperitoneal foreign body using a single port laparoscopic procedure[J].JSLS,2011,15(2):257-260.
8 彭岱,潘云曦,王漢東.腦室腹腔分流術后并發亞急性硬膜下血腫原因分析[J].臨床誤診誤治, 2014,27(1):68-69.
9 Kural C,Kirik A,Pusat S,et al.Late calcification and rupture: a rare complication of ventriculoperitoneal shunting[J].Turk Neurosurg,2012,22(6):779-782.
10 王佳辰,司亞卿,王樹凱.腹腔鏡腦室-腹腔分流術治療腦積水體會[J].中國內鏡雜志,2010,16(2):209-211.
11 支宏,潘平,錢心煒.外傷性腦積水腦室—腹腔分流的臨床觀察[J].中華神經醫學雜志,2006,5(12):1238-1239.
12 Klinge P,Rückert N,Schuhmann M,et al.Neuropsychological sequels to changes in global cerebral blood flow and cerebrovascular reserve capacity after shunt treatment in chronic hydrocephalus--a quantitative PET-study[J].Acta Neurochir Suppl,2002,81(1):55-57.
300162 天津,武警后勤學院附屬醫院神經外一科
10.3969 / j.issn.1671-6450.2014.11.026
2014-08-23)

