右旋美托咪定對高血壓患者手術期心肌保護作用的初步研究
張弩 徐威 劉麗
(復旦大學附屬金山醫院麻醉科,上海 201508)
高血壓患者圍術期意外事件的發生率遠高于非高血壓患者,這使手術麻醉過程中的風險增加[1-2]。麻醉前的緊張焦慮情緒、全麻誘導氣管插管、手術應激、全麻蘇醒拔管以及術后疼痛的刺激等因素均能促使患者的心肌氧耗增加,心肌缺血,誘發心律失常甚至發生心腦血管意外而危及患者生命或影響術后生存質量,這在高血壓患者中尤為嚴重[3]。研究證明,右旋美托咪定能改善麻醉誘導插管前的血壓過度降低,并抑制插管后的血壓、心率過度升高,減弱心血管應激反應和心肌耗氧量,提高高血壓患者麻醉的安全系數[4]。本研究通過觀察高血壓患者行擇期手術時圍手術期的血清心肌肌鈣蛋白I(cardiac troponin I,cTnI)、白細胞介素6(interleukin 6,IL-6)、腫瘤壞死因子-α(tumor necrosis factor-α,TNF-α)的濃度改變,探討右旋美托咪定對高血壓患者手術期間心肌損傷的保護作用。
1 資料和方法
1.1 一般資料 選擇2012年5月—2013年10月在我院行擇期腹部手術的60例患者,美國麻醉醫師協會(American Society of Anesthesiologists,ASA)分級為Ⅰ~Ⅱ級,其中男性31例,女性29例;年齡(54±6.8)歲;體質量指數(body mass index,BMI)19~26 kg/m2。高血壓診斷標準:既往有高血壓病史1年以上,高血壓Ⅱ~Ⅲ級,術前口服抗高血壓藥物且血壓控制良好[收縮壓(145±5)mmHg,舒張壓(84±6.2)mmHg];左室射血分數>50%;無心腦血管并發癥;無呼吸系統疾病;無肝腎及內分泌系統功能異常。排除標準:心力衰竭;房室傳導阻滯、病態竇房結綜合征等;電解質紊亂;服用對心率有較大影響的抗高血壓藥物、β受體阻滯劑、中樞α2受體激動劑等;術中出血量>500 mL。將60例患者隨機分為右旋美托咪定組和對照組,每組各30例。
1.2 麻醉方法 無術前用藥,入手術室后連接監護儀,常規監測心電圖、心率、平均動脈壓和脈搏血氧飽和度,經橈動脈穿刺置管監測有創動脈壓,連續監測腦電雙頻指數(bispectral index,BIS)。應用舒芬太尼0.4 μg/kg、丙泊酚2 mg/kg和羅庫溴銨0.6 mg/kg進行麻醉誘導后行氣管插管。接麻醉機控制呼吸,潮氣量8~10 mL/kg,呼吸頻率10~12次/min,吸呼比1∶2,維持呼氣末二氧化碳分壓(end-tidal pressure of carbon dioxide,PETCO2)35~45 mmHg。麻醉維持:術中吸入七氟烷[最低肺泡有效濃度(minimum alveolar concentration,MAC)0.7~0.9],丙泊酚以血漿藥物濃度2.5 μg/mL靶控輸注,并根據需要間斷靜脈推注芬太尼。術中調節麻醉深度,BIS值控制在45~55。麻醉誘導前:右旋美托咪定組患者靜脈泵注右旋美托咪定(江蘇恒瑞醫藥股份有限公司產品,200 μg/2 mL),負荷劑量0.5 μg/kg(手術開始前10 min),繼之以0.2 μg/(kg·h)維持至手術結束前30 min;對照組給予0.9%氯化鈉液靜脈泵注。
1.3 檢測指標 麻醉誘導前(T0)以及術后6 h(T1)和24 h(T2)各抽取靜脈血3 mL,注入清潔普通試管中,靜置分離血清,2000 r/min離心10 min,取上清,-80 ℃保存備檢。應用美國雅培公司i-STAT1血液分析儀測定血清cTnI濃度,用酶聯免疫吸附試劑盒(武漢伊艾博科技有限公司)測定血清IL-6、TNF-α濃度。
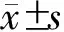
2 結 果
2.1 2組一般資料比較 2組患者的性別、年齡、BMI、高血壓病程和手術時間差異均無統計學意義(P>0.05),見表1。
2.2 2組患者手術前后不同時間點血清cTnI、IL-6、TNF-α濃度比較 右旋美托咪定組與對照組比較,T0時間點cTnI、IL-6、TNF-α濃度差異均無統計學意義(P>0.05)。對照組T1、T2時間點cTnI、IL-6、TNF-α濃度與T0時間點比較,差異均有統計學意義(P<0.05);右旋美托咪定組T2時間點IL-6濃度、T1和T2時間點TNF-α濃度與T0時間點比較差異均有統計學意義(P<0.05)。對照組與右旋美托咪定組T1、T2時間點cTnI、IL-6、TNF-α濃度差異均有統計學意義(P<0.05),見表2。
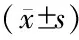
表1 2組患者的一般資料比較
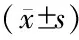
表2 2組患者手術前后不同時間點血清cTnI、IL-6和TNF-α濃度比較
3 討 論
手術應激可造成明顯的代謝和內環境紊亂,影響患者循環系統的穩定。對于高血壓患者,麻醉和手術的應激刺激可使血壓出現異常波動,兒茶酚胺等激素的應激性分泌會使心肌耗氧增加,增加了心肌損傷可能。目前的研究表明,術中的心肌損傷與術中及術后心血管意外發生率和病死率相關。早期診斷、治療可以降低心肌缺血和心肌梗死的發生率,改善高血壓患者術后生存。心電圖和心肌酶檢查用于圍術期心肌缺血的診斷時敏感性和特異性較差,診斷窗口時間較短,因而難以在早期發現心肌損傷。cTnI是一種心肌收縮調節蛋白,心肌細胞損傷時可釋放cTnI至細胞外,從而可在外周血中檢測到。cTnI可反映極微小的心肌壞死,它具有高特異性和高敏感性的優點,已取代肌酸激酶和肌酸激酶同工酶而成為判斷心肌損傷的金標準。IL-6、TNF-α等促炎性細胞因子與高血壓和動脈粥樣硬化的發生與發展有密切關系。對于高血壓患者而言,圍術期的傷害性刺激可引起促炎性細胞因子的水平進一步升高,進一步導致冠狀動脈痙攣、從而造成心肌缺血。因而本研究選用cTnI、IL-6、TNF-α來反映心肌的損傷變化[5]。
本研究中,在基礎條件相同的情況下,右旋美托咪定組術后IL-6和TNF-α的血清濃度與對照組比較,差異均有統計學意義(P<0.05)。右旋美托咪定組術后cTnI血清濃度顯著小于對照組,差異亦有統計學意義(P<0.05)。以上提示,右旋美托咪定可能對高血壓患者手術期的心肌損傷有一定的保護作用。
右旋美托咪定作為一種α2腎上腺素能受體激動劑,兼具鎮靜與鎮痛作用;其起效迅速,作用時間短,無呼吸抑制作用,停藥后回升快、無反跳現象,蘇醒期平穩舒適,故成為手術麻醉期間理想的輔助藥物。研究[6]發現,右旋美托咪定能顯著降低TNF-α和IL-6水平,減少中性粒細胞的組織浸潤;這可能是右旋美托咪定保護心肌的原理之一。有研究[7]表明,右旋美托咪定也可降低血液兒茶酚胺水平,降低心臟負荷,通過延長舒張期而增加左心室冠脈血流,提高心內膜與心外膜血流量比值,保證心內膜灌注,減少心肌乳酸釋放量,使心肌氧供和氧需趨于平衡,以此起到對心肌的保護作用。
本研究的不足之處在于只觀察了右旋美托咪定組和對照組術后6 h和24 h的指標改變,未觀察術后更長時間的測量值變化。本研究中所采集的高血壓患者的病程少有超過15年者,故本研究的結論對更長病程的高血壓患者是否適用,尚有待進一步的研究。
[1]Rosendorff C.Hypertension and coronary artery disease:a summary of the American Heart Association scientific statement[J].J Clin Hypertens(Greenwich),2007,9(10):790-795.
[2]Pedrinelli R,Ballo P,Fiorentini C,et al.Hypertension and stable coronary artery disease:an overview[J].J Cardiovasc Med(Hagerstown),2013,14(8):545-552.
[3]Erbel R,Budoff M.Improvement of cardiovascular risk prediction using coronary imaging: subclinical atherosclerosis:the memory of lifetime risk factor exposure[J].Eur Heart J,2012,33(10):1201-1213.
[4]全立新,李堅,倪東妹,等.右美托咪啶對高血壓患者麻醉誘導期心血管反應的影響[J].國際麻醉學與復蘇雜志,2012,33(3):164-168.
[5]Kunisawa T,Nagata O,Nagashima M,et al.Dexmedetomidine suppresses the decrease in blood pressure during anesthetic induction and blunts the cardiovascular response to tracheal intubation[J].J Clin Anesth,2009,21(3):194-199.
[6]鐘志越,何岱昆,張琳,等.右旋美托咪啶鎮靜治療對嚴重創傷后炎癥因子的影響[J].中國病理生理雜志,2012,28(11):1979-1981.
[7]Mimuro S,Katoh T,Suzuki A.Deterioration of myocardial injury due to dexmedetomidine administration after myocardial ischaemia[J].Resuscitation,2010,81(12):1714-1717.

