調(diào)強(qiáng)放療聯(lián)合化療治療中晚期鼻咽癌的臨床觀察1)
鼻咽癌(nasopharyngeal carcinoma,NPC)是我國常見的癌癥之一,由于鼻咽癌早期癥狀的非特異性及其生物學(xué)特性,國內(nèi)多個(gè)腫瘤中心首程治療的病人中,Ⅲ期、Ⅳ期病人占70%~80%。目前對(duì)局部晚期鼻咽癌,美國國家綜合癌癥網(wǎng)絡(luò)(NCCN)指南推薦同期放化療聯(lián)合輔助化療,但國內(nèi)外報(bào)道不良反應(yīng)仍普遍存在[1-3],如何提高局部晚期鼻咽癌效果和(或)減輕治療的不良反應(yīng)仍是研究熱點(diǎn)之一。本課題組于2011年6月—2013年3月對(duì)120例中晚期鼻咽癌病人進(jìn)行單純調(diào)強(qiáng)放療(IMRT)或聯(lián)合化療的前瞻性隨機(jī)對(duì)照研究,現(xiàn)將結(jié)果報(bào)道如下。
1 資料與方法
1.1 資料 于2011年6月—2013年3月收治中晚期均接受調(diào)強(qiáng)放療的120例鼻咽癌病人,全部經(jīng)組織學(xué)或細(xì)胞學(xué)檢查確診為中晚期鼻咽癌。
1.2 治療方法 按就診順序?qū)?20例鼻咽癌病人隨機(jī)分為兩組,對(duì)照組病人均接受根治性調(diào)強(qiáng)放療,研究組在此基礎(chǔ)上聯(lián)合順鉑為主進(jìn)行化療,對(duì)所有病人治療結(jié)束后觀察3個(gè)月,并評(píng)價(jià)近期療效及急性期不良反應(yīng)的發(fā)生情況。即所有病人均接受根治性調(diào)強(qiáng)放療,調(diào)強(qiáng)放射源為VARIAN2300EX直線加速器6MV X線,經(jīng)面罩固定、CT模擬定位,NOMOS公司CORVUS08逆向調(diào)強(qiáng)治療計(jì)劃系統(tǒng)設(shè)計(jì)放療計(jì)劃,療程為6周~7周,鼻咽腫瘤區(qū)(GTV)劑量66Gy~70Gy,轉(zhuǎn)移淋巴結(jié)GTV劑量60Gy~64Gy,腫瘤臨床靶區(qū)(CTV)劑量為50Gy~54Gy。研究組病人在調(diào)強(qiáng)放療的基礎(chǔ)上均接受以順鉑為基礎(chǔ)的聯(lián)合化療,同期化療方案為PF方案(順鉑80mg/m2,第1天;氟尿嘧啶750mg/m2~800mg/m2,第1天~第3天)或TP方案(紫杉醇135mg/m2,第l天;順鉑80mg/m2,第l天~第3天),均完成2個(gè)療程;放療結(jié)束后第4周開始給予PF方案或TP方案輔助化療2個(gè)療程。化療前常規(guī)應(yīng)用止吐護(hù)胃藥(胃復(fù)安、舒歐亭、奧西康),放化療中針對(duì)不良反應(yīng)給予對(duì)癥、支持等治療。
1.3 觀察指標(biāo) ①近期療效:在治療結(jié)束3個(gè)月時(shí)按WHO實(shí)體瘤客觀療效判定標(biāo)準(zhǔn)進(jìn)行療效評(píng)價(jià),分完全緩解(CR)、部分緩解(PR)、無變化(NC)和進(jìn)展(PD),CR+PR為有效,均持續(xù)3個(gè)月以上。②急性期不良反應(yīng):所有病人放化療期間每周體檢和血常規(guī)檢查1次或2次,化療相關(guān)不良反應(yīng)按WHO抗癌藥物急性毒性反應(yīng)分級(jí)標(biāo)準(zhǔn)進(jìn)行評(píng)價(jià);放療相關(guān)不良反應(yīng)的評(píng)判標(biāo)準(zhǔn)采用美國腫瘤放射治療協(xié)作組和歐洲腫瘤治療研究協(xié)作組(RTOG/EORTC)制定的急性期放射損傷分級(jí)標(biāo)準(zhǔn)進(jìn)行分級(jí)。
1.4 統(tǒng)計(jì)學(xué)方法 所有數(shù)據(jù)均采用SPSS13.0統(tǒng)計(jì)軟件進(jìn)行分析。鼻咽癌病人基本資料采用頻數(shù)、構(gòu)成比表示,不同構(gòu)成比、率的比較采用χ2檢驗(yàn),等級(jí)資料采用秩和檢驗(yàn),以P<0.05為差異有統(tǒng)計(jì)學(xué)意義。
2 結(jié)果
2.1 鼻咽癌病人的一般資料 全部病人按計(jì)劃進(jìn)行,其中3例轉(zhuǎn)院治療,2例因經(jīng)費(fèi)原因放棄治療,2例更改化療方案,4例隨訪丟失。本研究共收集完整資料109例,隨訪率達(dá)90.83%。對(duì)109例資料進(jìn)行統(tǒng)計(jì)學(xué)分析,兩組病人一般資料比較差異無統(tǒng)計(jì)學(xué)意義,組間具有可比性。詳見表1。
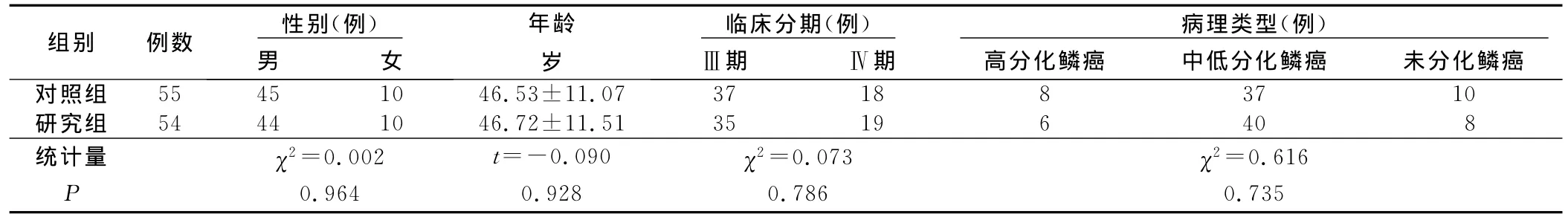
表1 兩組病人一般資料比較
2.2 近期療效評(píng)價(jià) 放療后3個(gè)月研究組病人鼻咽部病灶及 頸部轉(zhuǎn)移淋巴結(jié)完全緩解率均顯著高于對(duì)照組(P<0.05),研究組總有效率略高于對(duì)照組,但差異均無統(tǒng)計(jì)學(xué)意義(P> 0.05)。詳見表2。
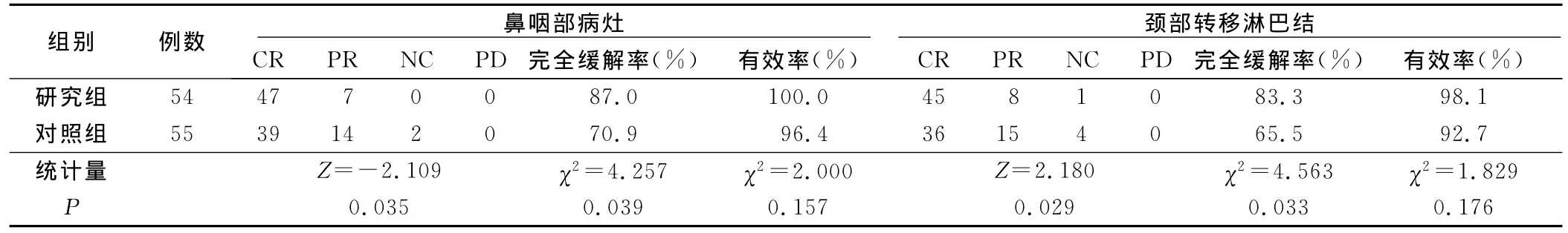
表2 兩組治療后鼻咽部病灶及頸部淋巴結(jié)消退情況例
2.3 急性不良反應(yīng)的發(fā)生情況 放化療后急性期不良反應(yīng)主要包括放射性皮炎、口腔黏膜炎、唾液腺損傷、上消化道反應(yīng)及骨髓抑制。研究組各項(xiàng)不良反應(yīng)發(fā)生率均高于對(duì)照組,且損傷程度較重,尤其口腔黏膜炎、上消化道反應(yīng)及骨髓抑制等方面,差異具有統(tǒng)計(jì)學(xué)意義(P<0.05)。此外,兩組病人均出現(xiàn)放射性皮膚反應(yīng),以1級(jí)、2級(jí)不良反應(yīng)為主;研究組唾液腺損傷發(fā)生 率(87.0%)略高于對(duì)照組(76.4%),但差異無統(tǒng)計(jì)學(xué)意義(P=0.053);骨髓抑制以白細(xì)胞減少為主,未見肝腎功能損害。詳見表3。所有病人經(jīng)過對(duì)癥處理,均順利完成治療。
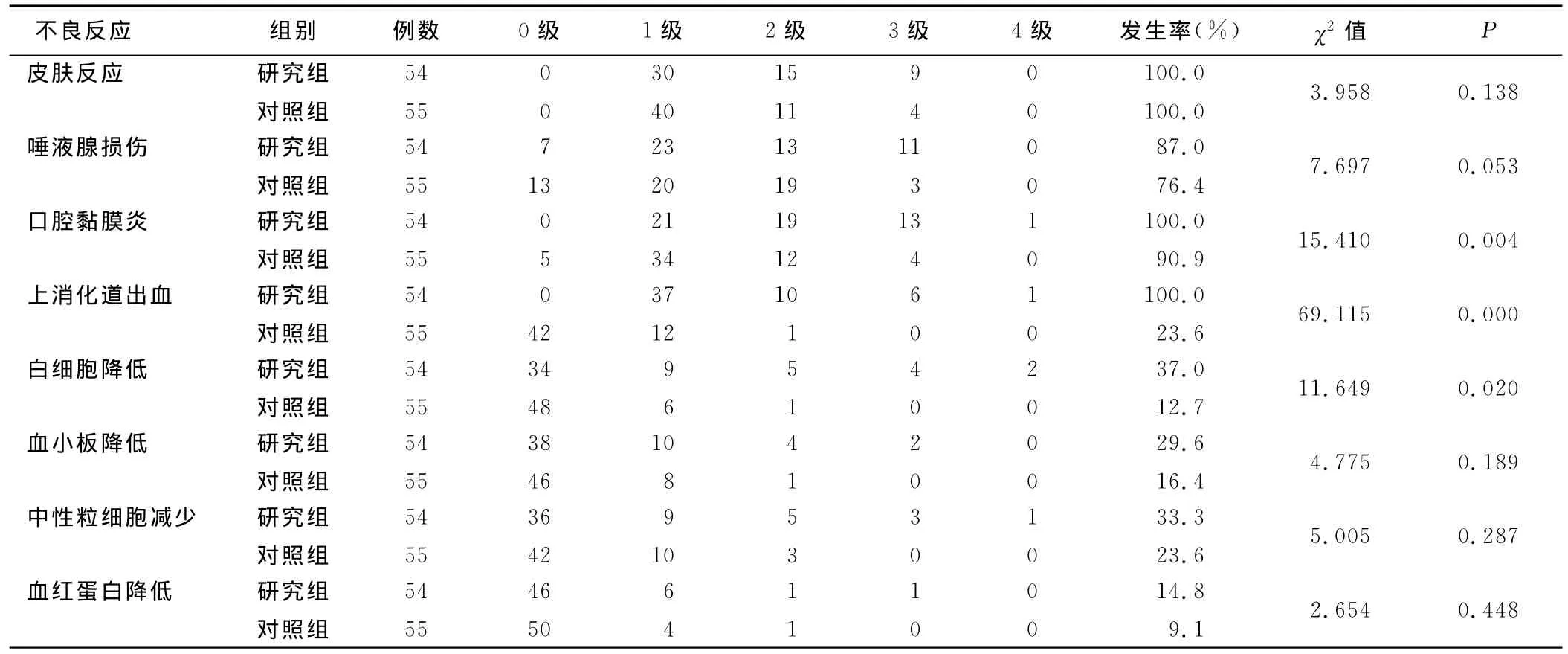
表3 兩組病人急性期不良反應(yīng)發(fā)生情況比較例
3 討論
3.1 IMRT聯(lián)合化療對(duì)鼻咽癌病人近期療效的影響 鼻咽癌是我國常見的惡性腫瘤之一,尤以廣東多見,被稱為“廣東瘤”。鼻咽癌以低分化鱗癌為主,IMRT在鼻咽癌治療中顯示較大優(yōu)勢(shì)[4],能夠最大限度地將放療劑量集中于靶區(qū)內(nèi),同時(shí)靶區(qū)周圍的重要器官可以少受或免受照射,從而最大限度地保護(hù)正常組織,明顯提高腫瘤局部控制率,提高生存率,進(jìn)而改善病人的生活質(zhì)量[5]。而單純IMRT對(duì)中晚期鼻咽癌病人療效欠佳,5年生存率僅25%~50%。導(dǎo)致治療失敗的主要原因是局部/區(qū)域復(fù)發(fā)或遠(yuǎn)處轉(zhuǎn)移[6]。在循證醫(yī)學(xué)的指導(dǎo)下,IMRT聯(lián)合化療方案已成為局部晚期鼻咽癌病人主要的治療方法,其對(duì)總生存率及無進(jìn)展生存率的顯著提高得到了公認(rèn)[7]。本研究發(fā)現(xiàn)兩組病人近期療效(有效率)差異無統(tǒng)計(jì)學(xué)意義,而完全緩解率差異有統(tǒng)計(jì)學(xué)意義,提示IMRT聯(lián)合化療療效優(yōu)于單純IMRT,可能與以下機(jī)制有關(guān):①化療藥物對(duì)腫瘤細(xì)胞有直接殺傷作用;②化療可控制亞臨床病灶,增加放療對(duì)腫瘤的殺傷作用;③化療藥物可阻斷遠(yuǎn)處轉(zhuǎn)移的發(fā)生;④化療藥物使腫瘤細(xì)胞增殖同步化降低,腫瘤化療后體積縮小使局部微循環(huán)改善,進(jìn)而使腫瘤乏氧細(xì)胞比率降低,以致增加放射治療敏感性而有利于局部控制率;⑤化療藥物可干擾腫瘤細(xì)胞受照后亞致死性損傷修復(fù)(SLDR)。
3.2 IMRT聯(lián)合化療治療鼻咽癌不良反應(yīng)的發(fā)生影響 多數(shù)學(xué)者認(rèn)為,聯(lián)合放化療可增加局部腫瘤的消退率,同步化放療治療晚期頭頸部鱗癌有優(yōu)勢(shì),但聯(lián)合放化療后不良反應(yīng)各家報(bào)道有所差異[8,9],可能與調(diào)查對(duì)象、不良反應(yīng)的評(píng)價(jià)標(biāo)準(zhǔn)及調(diào)查時(shí)間點(diǎn)不同有關(guān)。本研究結(jié)果顯示:研究組各項(xiàng)不良反應(yīng)發(fā)生率均高于或等于對(duì)照組,且損傷程度較重(3級(jí)以上損傷較多),尤其在口腔黏膜炎、上消化道反應(yīng)及骨髓抑制等方面差異具有統(tǒng)計(jì)學(xué)意義。付杰等[2]研究顯示:同期放化療期間3度以上急性不良反應(yīng)分別為:白細(xì)胞減少15例(21.4%),惡心嘔吐2例(3.0%),口腔黏膜炎56例(83.6%),放射性皮膚反應(yīng)10例(15.0%),與本調(diào)查結(jié)果相符合。國內(nèi)一項(xiàng)薈萃分析也發(fā)現(xiàn),同期放化療引起的3度口腔黏膜炎較單純放療有所增加,同時(shí)顯示白細(xì)胞下降和惡心嘔吐(消化道反應(yīng))在聯(lián)合化療組更為常見[10]。國外Chen等[6]研究顯示化療加重了3級(jí)、4級(jí)黏膜炎和放射性皮膚反應(yīng)的發(fā)生。Yu等[11]對(duì)95例中晚期鼻咽癌病人進(jìn)行研究也發(fā)現(xiàn)化療加重了病人黏膜炎、骨髓抑制和體重減輕等。Huang等[12]對(duì)408例中晚期鼻咽癌病人進(jìn)行研究,結(jié)果顯示誘導(dǎo)化療聯(lián)合同期化療3級(jí)、4級(jí)不良反應(yīng)的發(fā)生率為28.4%,誘導(dǎo)化療聯(lián)合放療3級(jí)、4級(jí)不良反應(yīng)的發(fā)生率為13.1%。雖然在不良反應(yīng)的發(fā)生率方面國內(nèi)外研究存在一定的差異,但普遍觀點(diǎn)認(rèn)為化療可加重放療后不良反應(yīng)的損傷程度[6,13],從而增加病人痛苦,降低病人食欲及身體免疫力,以致影響放療順利地進(jìn)行,導(dǎo)致放療中斷或中止,最終可能造成對(duì)療效的負(fù)面影響。基于此,如何從護(hù)理角度預(yù)防、嚴(yán)密觀察并及時(shí)處理不良反應(yīng)顯得尤為重要。
3.3 IMRT聯(lián)合化療后不良反應(yīng)的預(yù)防及護(hù)理 鼻咽癌病人治療療程較長,一般為2個(gè)月左右,規(guī)范及持續(xù)性的護(hù)理評(píng)價(jià)、有效的預(yù)防及護(hù)理措施有利于預(yù)防或減少不良反應(yīng)的發(fā)生,是保證治療計(jì)劃順利完成的關(guān)鍵。本研究針對(duì)IMRT聯(lián)合化療后不良反應(yīng)的發(fā)生情況,在總結(jié)以往文獻(xiàn)的基礎(chǔ)上給予預(yù)防及護(hù)理,以更好地預(yù)防及減少放化療后不良反應(yīng)的發(fā)生。
放化療前及放化療中,幫助病人正確認(rèn)識(shí)放化療,做好心理護(hù)理、口腔護(hù)理、皮膚護(hù)理及飲食指導(dǎo)等常規(guī)護(hù)理,并介紹放化療的作用及注意事項(xiàng)。目前國內(nèi)學(xué)者針對(duì)放化療后不良反應(yīng)的預(yù)防及護(hù)理進(jìn)行了積極探索,均取得一定的療效。關(guān)于口腔護(hù)理應(yīng)根據(jù)口腔的pH值及口腔黏膜反應(yīng)的分級(jí),選擇合適的漱口劑含漱及合適的藥物行超聲霧化吸入,霧化常用藥物為慶大霉素、地塞米松、維生素B12等,如病人出現(xiàn)口腔疼痛可在霧化液中加入利多卡因。龔光明等[14]在放療前將冰袋置于照射野皮膚30min,然后立即進(jìn)行放射治療,可有效預(yù)防與減輕鼻咽癌放射治療所致口腔黏膜反應(yīng),減少口腔真菌感染。此外,口腔功能鍛煉可使口腔黏膜皺襞處充分進(jìn)行氣體交換,破壞厭氧菌的生長環(huán)境,防止口腔繼發(fā)感染。本研究后期針對(duì)鼻咽癌病人的放射性皮炎,采用放療前后交替涂抹賽膚潤和畢亞芬預(yù)防取得了一定效果。國內(nèi)文獻(xiàn)報(bào)道冷療加射線防護(hù)噴劑、三乙醇胺、自制復(fù)方蘆薈汁、金因肽等方法預(yù)防鼻咽癌病人放射性皮炎的發(fā)生,療效顯著,值得臨床推廣應(yīng)用[15-19]。胃腸道反應(yīng)及血常規(guī)改變主要是由于化療藥物的使用,故在使用化療藥物前,預(yù)防性應(yīng)用止吐護(hù)胃藥物,口服化療藥物應(yīng)指導(dǎo)病人在飯后30min內(nèi)用溫水吞服。化療期間少量多餐,進(jìn)食清淡、易消化且富含維生素的食物,本研究中對(duì)于惡心嘔吐者,建議在接受化療前后1h~2h內(nèi)避免進(jìn)食。李桂生等[20]研究發(fā)現(xiàn),3級(jí)、4級(jí)血液系統(tǒng)不良反應(yīng)可能是化療的劑量限制性因素,故應(yīng)每周化驗(yàn)1次血常規(guī),每月檢查1次肝腎功能。白細(xì)胞低于3.0×109/L時(shí)予以治療,囑病人做好自我防護(hù),積極進(jìn)食保證機(jī)體營養(yǎng)需求。堅(jiān)持無菌操作原則,做好病房消毒管理,預(yù)防交叉感染。白細(xì)胞低于1.0×109/L時(shí)予保護(hù)性隔離。
4 小結(jié)
IMRT聯(lián)合化療是腫瘤界學(xué)者研究的熱點(diǎn),已成為局部區(qū)域晚期鼻咽癌病人的治療趨勢(shì)。今后醫(yī)學(xué)界將開展對(duì)單純IMRT與IMRT聯(lián)合化療療效的比較、化療與放療配合的最佳時(shí)機(jī)以及方案的選擇等更加深入的研究,而護(hù)理如何更好地配合治療的順利進(jìn)展顯得尤為重要。本研究針對(duì)鼻咽癌近期療效及急性期不良反應(yīng)的特點(diǎn)進(jìn)行初步分析,仍存在樣本量小、時(shí)間短等不足。以后將通過不斷增加病例數(shù)、延長隨訪時(shí)間觀察病人的遠(yuǎn)期療效及不良反應(yīng),為更好地開展不良反應(yīng)的院外延伸護(hù)理奠定基礎(chǔ)。
[1] Wee J,Tan EH,Tai BC,etal.Randomized trial of radiotherapy versus concurrent chemoradiotherapy followed by adjuvant chemotherapy in patients with American Joint Committee on Cancer/In-ternational Union against cancer stageⅢandⅣnasopharyngeal cancer of the endemic variety[J].J Clin Oncol,2005,23(27):6730-6738.
[2] 付杰,胡超蘇.局部晚期鼻咽癌同期放化療及輔助化療的臨床研究[J].中國癌癥雜志,2010,20(5):369-374.
[3] 謝小衛(wèi),韓沖鋒,李勤,等.中晚期鼻咽癌調(diào)強(qiáng)放療聯(lián)合同期化療療效分析[J].現(xiàn)代腫瘤醫(yī)學(xué),2011,19(2):265-268.
[4] 趙于天,賀蓓娃.調(diào)強(qiáng)技術(shù)在鼻咽癌放療中的應(yīng)用[J].現(xiàn)代腫瘤醫(yī)學(xué),2008,16(3):497-500.
[5] Verbakel WF,Cuijpers JP,Hoffmans D,etal.Volumetric intensity-modulated arc therapy vs.conventional IMRT in head-and-neck cancer:A comparative planning and dosimetric study[J].Int J Radiat Oncol Biol Phys,2009,74(1):252-259.
[6] Chen L,Hu CS,Chen XZ,etal.Concurrent chemoradiotherapy plus adjuvant chemotherapy versus concurrent chemoradiotherapy alone in patients with locoregionally advanced nasopharyngeal carcinoma:A phase 3multicentre randomized controlled trial[J].Lancet Oncol,2012,13(2):163-171.
[7] 劉曉清,羅偉,湯軼強(qiáng),等.三維適形與常規(guī)二維放射治療初治鼻咽癌的配對(duì)設(shè)計(jì)隊(duì)列研究[J].癌癥,2008,27(6):606-611.
[8] 鄭勤,徐瀚峰,鄭聲琴,等.調(diào)強(qiáng)放療聯(lián)合脂質(zhì)體紫杉醇和順鉑同期化療或輔助化療對(duì)局部晚期鼻咽癌的療效研究[J].實(shí)用癌癥雜志,2011,26(6):624-626.
[9] 梁毅,林少俊,潘建基,等.133例Ⅲ期鼻咽癌調(diào)強(qiáng)放療的療效及不良反應(yīng)分析[J].中國癌癥雜志,2012,22(3):212-217.
[10] 任朋,張軍寧,冀曉東,等.同期化放療聯(lián)合輔助化療治療局部晚期鼻咽癌 Meta分析[J].中國血液流變學(xué)雜志,2012,22(4):616-619.
[11] Yu HS,Wang X,Song AQ,etal.Concurrent chemoradiotherapy versus radiotherapy alone for locoregionally advanced nasopharyngeal carcinoma[J].Asian Pac J Cancer Prev,2012,13(8):3961-3965.
[12] Huang PY,Cao KJ,Guo X,etal.A randomized trial of induction chemotherapy plus concurrent chemoradiotherapy versus induction chemotherapy plus radiotherapy for locoregionally advanced nasopharyngeal carcinoma[J].Oral Oncol,2012,48(10):1038-1044.
[13] Wee J,Tan EH,Tai BC,etal.Randomized trial of radiotherapy versus concurrent chemoradiotherapy followed by adjuvant chemotherapy in patients with American Joint Committee on Cancer/International Union Against Cancer StageⅢandⅣNasopharyngeal Cancer of the Endemic Variety[J].J Clin Oncol,2005(23):6730-6738.
[14] 龔光明,倪杰.鼻咽癌患者放射治療前局部冰敷減輕口腔黏膜反應(yīng)的效果[J].中華護(hù)理雜志,2011,46(8):772-774.
[15] 龐自云.冷療加射線防護(hù)噴劑預(yù)防放射性皮炎的護(hù)理[J].中國實(shí)用護(hù)理雜志,2012,28(16):76-77.
[16] 杜華.射線防護(hù)劑預(yù)防鼻咽癌放射性皮炎的臨床與護(hù)理效果觀察[J].齊齊哈爾醫(yī)學(xué)院學(xué)報(bào),2010,31(1):26-27.
[17] 任浙平,李先明,吳超權(quán),等.三乙醇胺防治鼻咽癌放射性皮炎的臨床觀察[J].中國腫瘤臨床,2005,32(15):870-871;875.
[18] 朱雪萍,廖惠蓮,陳利,等.自制復(fù)方蘆薈汁預(yù)防鼻咽癌患者放射性皮炎的效果觀察[J].護(hù)理學(xué)報(bào),2013,20(8B):67-68.
[19] 覃海波,胡慶濤,蔣春燕,等.金因肽預(yù)防鼻咽癌患者放療中放射性皮炎的效果[J].醫(yī)學(xué)臨床研究,2013,30(1):179-180.
[20] 李桂生,陳紹俊,寧四海,等.局部晚期鼻咽癌同期調(diào)強(qiáng)放化療聯(lián)合輔助化療的臨床療效[J].腫瘤防治研究,2011,38(5):567-570.

