標準大骨瓣減壓術治療大面積腦梗死療效觀察
戴永建,劉 岳,羅俊杰
(湖北醫藥學院附屬人民醫院,湖北 十堰 442000)
標準大骨瓣減壓術治療大面積腦梗死療效觀察
戴永建,劉 岳,羅俊杰
(湖北醫藥學院附屬人民醫院,湖北 十堰 442000)
目的 探討標準大骨瓣減壓術治療大面積腦梗死患者的臨床效果,為臨床治療大面積腦梗死提供優化及科學方法。方法 選取62例大面積腦梗死患者,以隨機數字表格法共分成觀察組與對照組,各31例。觀察組予以標準大骨瓣減壓術治療,對照組予以常規大骨瓣減壓術治療。在治療前后對2組行腦CT檢查測量中線結構移位以及腦梗死灶范圍,行格拉斯哥昏迷評分(GCS評分),對患者腦血流行顱多普勒超聲(TCD)監測,比較2組治療效果。結果 至術后7 d時,觀察組GCS評分、中線結構移位、腦梗死灶范圍均較對照組顯著改善(P均<0.05),觀察組腦血流較對照組明顯改善(P<0.05)。在治療14d后觀察組相關指標均趨于正常,2組病死率比較差異有統計學意義(P<0.05)。結論 行標準大骨瓣減壓術治療大面積腦梗死,可顯著減少并發癥,降低病死率,值得推薦應用。
標準大骨瓣減壓術;大面積腦梗死;腦血流
病灶范圍占據大腦半球1/2~2/3,或者已經波及了2個以上腦葉的腦梗死,即可將其認定為大面積腦梗死[1]。頸內動脈閉塞或者是大腦中動脈閉塞是主要的引發因素[2],也是采取神經外科手術治療的主要適應證[3]。為了提高大面積腦梗死的治愈率,改善患者的生存質量,減少并發癥,筆者采用了標準大骨瓣減壓術治療31例大面積腦梗死患者,效果較佳,現報道如下。
1 臨床資料
1.1 一般資料 選取2012年1月—2014年3月在本院接受治療的62例大面積腦梗死患者,男26例,女36例;年齡41~78歲;其中頂枕葉腦梗死6例,額顳葉梗死26例,額顳頂葉梗死12例,顳頂葉梗死18例;外傷性腦梗死13例,31例患者伴有明顯高血壓癥狀,18例腦梗死并風濕性心臟病;術前有6例出現天幕裂孔疝,56例失語、意識進行性下降、肢體偏癱情況加重。將62例患者按隨機數字表格法分成觀察組與對照組各31例。觀察組患者年齡(38.3±2.1)歲;格拉斯哥昏迷評分(GCS)3~8分;起病到手術時間(28.2±1.9)h;入院時間(26.1±1.5)h。對照組年齡(38.1±2.0)歲;GCS評分3~8分;起病到手術時間(27.1±1.8)h;入院時間(26.3±1.6)h。2組基線資料比較差異無統計學意義(P均>0.05),具有可比性。2組均簽署了知情同意書,且研究通過了倫理委員會批準。
1.2 手術方法 對照組在全麻下行常規腦梗死不同部位大骨瓣減壓術,部位包括頂枕大骨瓣、額顳、顳頂等。觀察組行標準大骨瓣減壓術,具體步驟:取顴弓上耳屏前1 cm作為手術切口,于蝶骨脊外打開骨瓣后1/3咬除,減輕對側裂血管的壓迫,額葉與顳葉得以凸出,向前以正中線為起點直至前額發際下,再經耳郭上方延伸至后上方直至頂骨正中線,對頂骨瓣正中線矢狀竇位置行旁開2~3 cm。從顳前為起始將硬腦膜切開,再行T字弧形切口,在顯微鏡的監測下,將側裂出的蛛網膜撕開,采取側裂回流靜脈減壓,敞開硬腦膜行去骨瓣減壓,將頭皮切口縫合,在腦部表面貼附好顳肌,行徹底止血處理。術中天幕疝復位手術的術式:在開顱后先行清除失活組織,若存在顱內高壓,可對部分顳葉腦組織行側切除,腦脊液放出后將側裂池剪開,隨后可向內或者稍后方向進行探察,抬起顳葉從而將天幕裂孔緣暴露出來,注意保留Labbe靜脈,在顳骨巖脊后應用微型直角鉤刀切開大約2 cm的天幕緣,術中注意小心避免裂孔擴大,同時做好電凝止血處理。術后根據患者的病情以及個體情況來選擇使用常規治療包括激素、脫水、亞低溫冬眠、氣管切開以及呼吸機輔助呼吸等。
1.3 觀察指標 行腦CT檢查,觀察確定腦梗死患者腦疝大小、位置等情況,并予以GCS評分,在術后及時復查中線結構移位情況,測量患者腦梗死體積,并于術后3 d、7 d以及14d對上述指標進行復查,在術后注意觀察患者并發癥情況,包括顱內感染、死亡病例、腦脊液漏、繼發性癲癇以及腦膨出等,盡量少用止血藥,防止其過度激活了凝血系統而加重腦梗死。
1.4 設備儀器選擇 顱多普勒超聲(TCD)監測;Muller顯微鏡;德國西門子生產螺旋CT;美國生產的體外引流裝置。

2 結 果
2.1 2組治療前后GCS評分比較 治療前及治療后3 d,2組評分比較差異無統計學意義(P均>0.05);術后7 d以及14d,觀察組GCS評分明顯上升,與對照組比較差異有統計學意義(P均<0.01)。見表1。
2.2 2組治療前后腦梗死灶比較 治療前2組腦梗死灶比較差異無統計學意義(P>0.05),腦梗死面積術后3 d發展至最大,在術后的7 d、14d有所減小,且觀察組較對照組減小更為明顯(P均<0.01)。見表2。
2.3 2組治療前后中線結構比較 治療前2組中線結構移位十分明顯,手術治療后3 d達至最高點,觀察組在治療后的7 d、14d逐漸恢復,對照組恢復不明顯,2組比較差異有統計學意義(P均<0.01)。見表3。
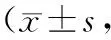
表1 2組GCS評分比較分)

表2 2組腦梗死灶比較

表3 2組中線結構移位變化比較
2.4 2組治療前后TCD變化比較 2組均在治療前行TCD監測,均因血管出現梗死而發病,有一側血管腦血流減少現象。治療后經TCD復查,對照組患者的腦血流無明顯變化,觀察組患者在治療后的7 d、14d腦血流得到明顯改善,與對照組比較差異有統計學意義(P<0.05)。
2.5 2組預后比較 術后隨訪1年。觀察組患者中1例(3%)死亡,4例(13%)中度殘疾,3例(10%)為植物生存狀態,4例(13%)重度殘疾,19例(61%)恢復較好;對照組患者中4例(13%)死亡,6例(19%)中度殘疾,3例(10%)植物生存狀態,6例(19%)重度殘疾,12例(39%)恢復較好。2組比較差異有統計學意義(2=33.291,P<0.05)。
3 討 論
標準大骨瓣減壓術具有術野開闊、骨窗入路范圍大、顯露清晰等優點。大面積腦梗死患者腦水腫引發顱內壓升高從而形成天幕裂孔疝是最主要因素。有報道其病死率30%~80%,且幸存患者也多數為嚴重殘疾或者是植物生存狀態[4-5]。
大面積腦梗死行標準大骨瓣減壓術的適應證:①患者年齡需小于70歲;②排除其他系統性疾病;③顱內壓超過30 mmHg(1 mmHg=0.133 kPa);④中線結構移位超過5 mm,基底池受壓,經腦CT檢查發現大面積腦梗死及水腫;⑤患者經保守的內科治療無效,或者處于腦疝前期[6]。
標準大骨瓣減壓術在近年已經被廣泛地運用到了惡性進展性顱內高壓的治療當中,且研究證實標準大骨瓣減壓術治療挫裂傷腦水腫及嚴重顱內高壓效果要優于常規大骨瓣減壓術[7]。對大面積腦梗死患者采取標準大骨瓣減壓術能夠有效緩解因水腫造成的顱內高壓,且患者部分腦組織中線移位情況也得到了顯著改善,腦血流也得到恢復,致殘以及致死率有所降低[8]。研究發現超過85%的患者行標準大骨瓣減壓術后顱內壓降低,減壓目的完成的十分順利[9]。本研究中觀察組患者術后腦梗死范圍、中線結構移位以及GCS評分等均有明顯改善,而減壓不夠徹底的對照組以上相關指標在術后的7 d、14d無改善或者改善較小。行標準大骨瓣減壓術,患者靜脈回流有所提高,血栓形成概率減小,也進一步提高了患者的預后。術中因患者蝶骨脊的中外部分已經咬除,因此血液回流加快,骨窗前下緣對應的側裂血管所受壓迫有一定的減輕,側裂池加以開放,緩解了顱內壓,再在術中將顳肌貼附在患者腦表面,從而達到促進腦功能恢復的目的,也有利于腦組織建立側支循環。此外,標準大骨瓣減壓術后,一部分缺血的腦組織腦搏動有所恢復,且逐漸由暗灰轉為紅潤,這也是常規去骨瓣減壓術很難達到的效果,同時也是藥物保守治療無法達到的[1]。
本研究觀察組減壓效果十分徹底,病死率明顯低于對照組,且TCD監測發現患者的腦血流恢復也優于對照組,術后的7 d、14d患者的其余各項指標也優于對照組。
總之,對于大面積腦梗死患者行標準大骨瓣減壓術,可顯著降低患者的并發癥,并降低病死率,有助于患者的預后康復,較常規去骨瓣減壓術存在明顯優勢,在臨床治療中有應用意義和借鑒價值。
[1] 曹春光,崔傳新,謝方民,等.幕上大面積腦梗塞伴腦疝的外科治療[J].中華實用診斷與治療雜志,2010,12(8):477-479
[2] 劉勇.38例重型顱腦損傷合并腦疝患者行小腦幕切開術的臨床觀察[J].國際醫藥衛生導報,2009,15(5):42-43
[3] 陳澤杉.標準大骨瓣減壓術治療大面積腦梗死30例臨床分析[J].中國臨床神經外科雜志,2011,11(6):384
[4] 姚益群,劉莉萍,傅丹,等.25例老年顱腦外傷性大面積腦梗塞臨床分析[J].中華神經外科疾病研究雜志,2012,11(2):164-165
[5] 陳磊,王玉海,蔡學見,等.重型、特重型顱腦外傷性腦梗死相關危險因素分析[J].中華神經外科雜志,2011,27(4):387-390
[6] 李濤.去骨瓣減壓術聯合顳肌腦表面貼附術治療老年大面積腦梗死患者22例[J].中國老年學雜志,2012,32(18):4023-4024
[7] 張飛翔,李志峰,周仁輝,等.去骨瓣減壓術治療大面積腦梗死18例臨床分析[J].中國實用神經疾病雜志,2010,13(3):44-45
[8] 王冠,張國斌,李冰,等.標準大骨瓣減壓術聯合亞低溫治療大面積腦梗死的臨床研究[J].中國現代醫學雜志,2012,22(36):74-77
[9] 宋光太,楊力軍,胡居恒,等.標準大骨瓣減壓術治療大面積腦梗死的臨床研究[J].浙江創傷外科,2011,16(5):579-580
10.3969/j.issn.1008-8849.2015.09.017
R743.33
B
1008-8849(2015)09-0960-03
2014-06-05

