經皮內窺鏡下腰椎椎間盤切除術手術入路分析
田曦亮,楊 群,王 博,張 銳,馬 凱,劉 陽,姜 暢,吳春明,呂德成
?
經皮內窺鏡下腰椎椎間盤切除術手術入路分析
田曦亮,楊群,王博,張銳,馬凱,劉陽,姜暢,吳春明,呂德成
J Spinal Surg, 2015,13(6):342-346
腰椎椎間盤突出癥是脊柱外科常見病,傳統開放性手術雖可徹底減壓,但對脊柱穩定性有一定影響,并發癥常見[1-2]。經皮內窺鏡下腰椎椎間盤切除術(percutaneous endoscopic lumbar discectomy, PELD)具有創傷小、出血少、視野清晰、恢復快等優點,且能有效地保持脊柱的穩定性[3-4]。通常PELD分為:①側后方經椎間孔入路經皮內窺鏡下椎間盤切除術(percutaneous endoscopic transforaminal discectomy, PETD);②后方經椎板間入路經皮內窺鏡下椎間盤切除術(percutaneous endoscopic interlaminar discectomy,PEID);③遠外側入路(對側椎間孔入路)PELD。本院采用經皮完全內窺鏡(full-endoscopic, FE)下側后方PETD和后方PEID治療L4/L5和L5/S1腰椎椎間盤突出癥患者137例,現對這幾種手術治療腰椎椎間盤突出癥的手術方法與臨床療效進行分析,報告如下。
1資料與方法
1.1一般資料
回顧性分析2013年9月~2014年10月本院收治的L4/L5和L5/S1腰椎椎間盤突出癥患者137例。男93例,女44例;年齡14~72歲,平均45.3歲;病程3個月~3年。137例患者中,L4/L5節段75例(中央型21例,旁中央型48例,遠外側型6例);L5/S1節段62例(中央型26例,旁中央型20例,遠外側型16例)。病例納入標準:①主要癥狀為腰痛伴下肢放射痛,腿痛重于腰痛;②出現下肢相應皮節、肌節的功能障礙及腱反射的改變,患肢直腿抬高試驗陽性;③影像學(CT或MRI)上表現與癥狀、體征完全一致的單節段椎間盤突出或脫出,腰椎動力位X線片上無節段性腰椎不穩。病例排除標準:①癥狀、體征與影像學表現不一致;②馬尾綜合征;③影像學上出現中央型椎管狹窄、腰椎節段性不穩、椎間盤脫出并游離等。75例L4/L5腰椎椎間盤突出患者均行側后方PETD,對46例L5/S1節段中央型和旁中央型患者行后方PEID,16例L5/S1節段遠外側型患者行側后方PETD。
1.2手術過程
手術器械為Richard Wolf公司生產的FE脊柱手術系統。
1.2.1L4/L5側后方PETD
使用Yeung等[5]的方法定位及穿刺。患者取俯臥位,C形臂X線機透視定位病變節段。于后正中線旁開8~13 cm,1%利多卡因行局部浸潤麻醉后向患側椎間孔穿刺,C形臂X線機透視證實穿刺針刺入椎間盤內髓核組織中,以碘海醇1.5 mL+亞甲藍0.5 mL混合液行椎間盤造影。將穿刺針退至椎間孔,頂于下位椎體上緣后壁,取出穿刺針內芯,置入導絲。作長約0.8 cm的皮膚切口,沿導絲依次置入軟組織擴張器和楔形口工作套管,保護出口神經根。取出軟組織擴張器,C形臂X線機透視下依次將外徑為5.1 mm、6.6 mm和7.6 mm的環鉆沿工作套管置入到關節突關節部位,磨除下位椎體上關節突腹側部分骨質并取出。沿楔形口工作套管置入FE,在持續恒壓生理鹽水沖洗下進行操作。FE可以經過擴大的椎間孔直接進入椎管內、硬膜外腔進行探查。脫出的髓核組織被亞甲藍染色呈深藍色,在FE監視下以微型髓核鉗摘除藍染的髓核組織。適當旋轉楔形口工作套管角度,可將走行神經根擋到工作套管的背側以顯露剩余的髓核組織,FE監視下繼續摘除剩余的脫出髓核組織并經纖維環破裂孔摘除椎間盤內松動的髓核組織。以頭部可屈曲射頻止血、消融、纖維環皺縮成形。旋轉楔形口工作套管,檢查走行神經根及出口神經根是否徹底松解,生理鹽水反復沖洗,取出工作套管,皮內縫合切口1針。
1.2.2L5/S1后方PEID
患者全身麻醉后,屈髖屈膝跪臥于手術臺上,以增加椎板間隙寬度。取2枚注射器針頭經皮穿刺,針頭方向與椎板間隙平行,C形臂X線機透視定位L5/S1椎板間隙。于L5/S1棘突旁患側0.5 cm處縱行切開皮膚0.7 cm,順注射器針頭方向(約頭傾5°~10°)置入擴張導管至黃韌帶淺層,沿擴張導管置入工作套管,并使開口朝向棘突。取出擴張導管連接FE,在持續恒壓生理鹽水沖洗下進行操作。通過纜鉗咬除黃韌帶,進入椎管,神經剝離子鈍性分離找出硬膜囊及神經根,然后將神經剝離子刺入L5/S1椎間隙,C形臂X線機透視再次明確手術間隙準確無誤,用微型髓核鉗摘除椎間盤髓核組織。以頭部可屈曲射頻止血、消融、纖維環皺縮成形。觀察神經根松解是否徹底,生理鹽水反復沖洗,取出工作套管,皮內縫合切口1針。
1.2.3L5/S1側后方PETD
患者選擇局部浸潤麻醉,皮膚穿刺點選擇在L5/S1棘突旁的患側,穿刺方向和旁開距離依據患者髂脊的高低或胖瘦而不同,一般旁開12~14 cm,透視下穿刺針斜向尾側15°~20°直接經椎間孔處進入椎間盤,注入碘海醇1.5 mL+亞甲藍0.5 mL混合液進行椎間盤造影,觀察椎間盤形態,進行間盤髓核組織染色。后續步驟同L4/L5節段手術,連接FE后取出變性椎間盤組織和觀察神經根松解情況。
1.3術后處理
術后臥床1 d后在腰圍保護下下床活動,術后3~6周內避免身體扭轉、彎腰提重物、過度伸展身體和劇烈體育運動以使纖維環順利愈合。指導患者進行腰背肌功能鍛煉以幫助穩定腰椎。
術后1~2周即可復查CT或MRI評估突出椎間盤切除的徹底性。術后每3個月門診隨訪1次,評估腰痛和腿痛緩解情況及腰椎功能恢復情況。
1.4評價方法
記錄手術時間、術中出血量、術后臥床時間、術后住院天數及術中和術后并發癥。術后1~2周復查CT、MRI評估突出椎間盤切除的徹底性;采用疼痛視覺模擬量表(visual analogue scale, VAS)[6]對術后下肢放射痛進行評分,通過Oswestry功能障礙指數(Oswestry disability index,ODI)[7]評估術后患者腰背痛對日常生活的影響程度。
1.5統計學處理
數據均采用SPSS 17.0軟件進行分析。計量資料2組數據用t檢驗分析,≥3組數據用方差分析;計數資料用χ2檢驗分析。P<0.05為差異有統計學意義。
2結果
所有患者手術順利完成,無神經、臟器損傷,切口感染等并發癥發生,切口均Ⅰ/甲級愈合。側后方PETD由于需要行椎間孔成形且術中需要多次透視,手術時間較后方PEID長;術中出血量與手術時間成正相關;側后方PETD與后方PEID比較,差異具有統計學意義(P<0.05)。不同術式術后臥床時間、住院時間相比,差異無統計學意義(P>0.05),具體見表1。
所有患者獲得12~25個月隨訪,平均18.2個月,無術后復發病例。術后1周~3個月復查腰椎CT或MRI均顯示突出的椎間盤組織已完全摘除,無神經根受壓。典型病例影像學資料見圖1。術前、術后VAS評分和ODI見表2,3。同組術后與術前VAS評分及ODI比較,差異具有統計學意義(P<0.05);組間同時間點VAS評分及ODI比較,差異無統計學意義(P>0.05)。

表1 不同術式患者術后相關資料比較
注:*與PETD比較,P<0.05
Note: *Compared with PETD,P<0.05
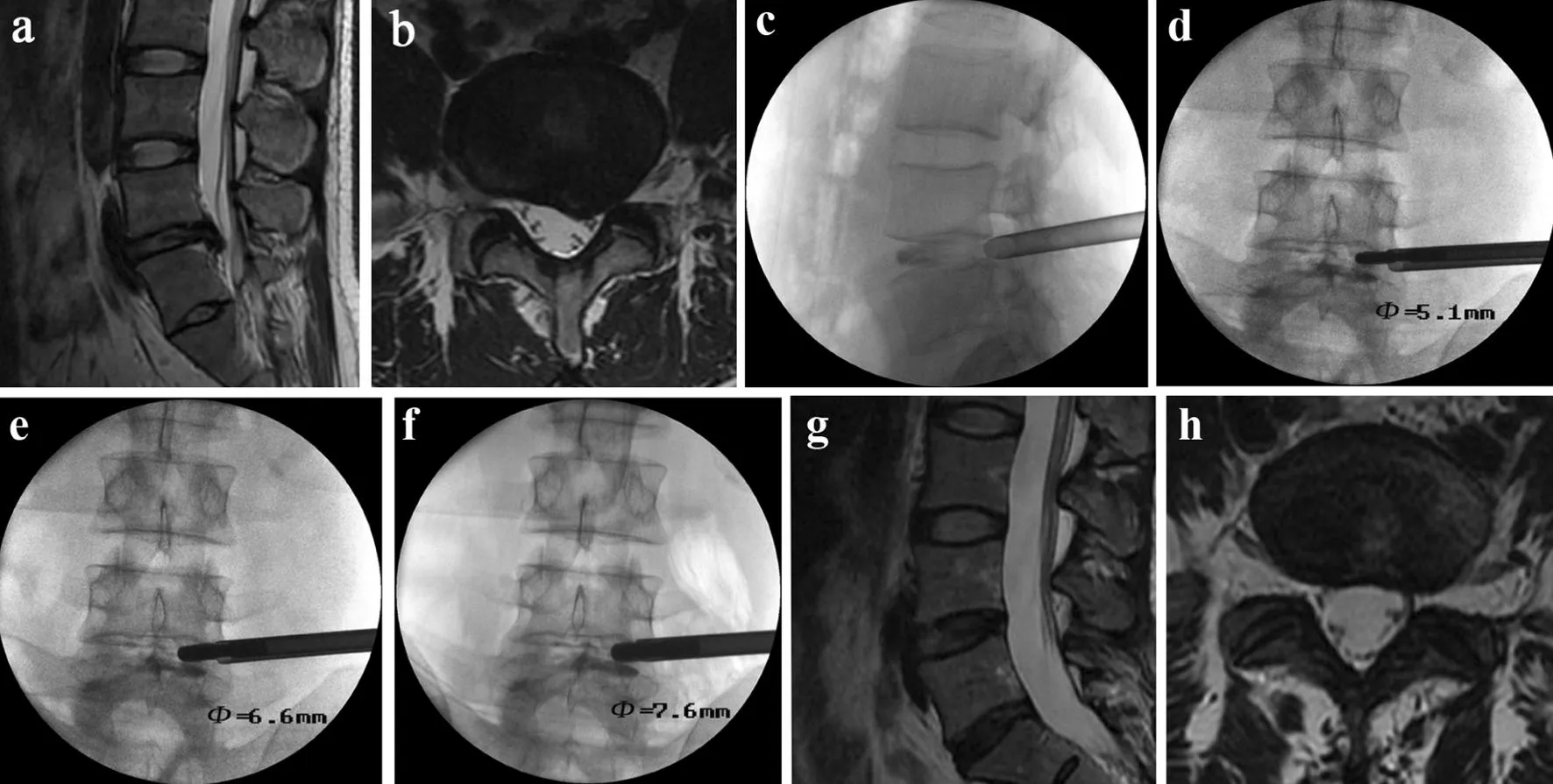
a,b:術前MRI示L4/L5椎間盤向左后方突出c~f:術中透視示工作套管位于下位椎體上緣后壁、上關節突腹側,依次將不同外徑環鉆沿工作套管置入椎體上關節突腹側,行椎間孔逐級擴大成形g,h:術后3個月MRI示突出的椎間盤組織被完全切除
a,b:Preoperative MRI show L4/L5disc herniates to leftc-f: Inter-operation X-ray perspectives show work casing is placed after upper edge of lower vertebral body and ventral side of superior facet. Trephines are placed along working casing into ventral side of superior facet sequentially and expand foramen progressivelyg,h: Postoperative 3 months MRI show L4/L5herniated disc is totally resected
圖1典型病例影像學資料
fig.1Radiologic data of typical case

表2 不同術式VAS評分
注:*與同組術前比較,P<0.05
Note: *Compared with pre-operation in same group,P<0.05

表3 不同術式ODI
注:*與同組術前比較,P<0.05
Note: Compared with pre-operation in same group, *P<0.05
3討論
PELD治療腰椎椎間盤突出癥具有療效確切、手術時間短、術后恢復快、切口瘢痕小等優點,是近年來微創脊柱外科的研究熱點[8-9]。有學者認為PELD在未來可能成為腰椎椎間盤切除的金標準[10]。
就本研究PELD對L5/S1節段手術入路的選擇而言,由于突出類型以中央型和旁中央型為主,本研究主張L5/S1椎間盤突出首選后方PEID,術前評估不適合后方行PEID或術中穿刺困難后可再選擇側后方PETD。從解剖學的角度觀察,L5/S1椎板間隙在所有腰椎節段里是最寬大的,Boon等[11]測量發現L5/S1椎板間隙垂直高9.95~13.24 mm,水平寬25.75~31.89 mm,且表面只有黃韌帶覆蓋,而L5/S1間隙往往因髂嵴、L5橫突遮擋,行PETD困難,常導致穿刺失敗[12-13],因此臨床上首選后方PEID。
由于筆者有多年行顯微內窺鏡下椎間盤摘除術(microendoscopic discectomy,MED)的手術經驗,因此對后方PEID手術操作較熟悉。該術式具有穿刺定位快,術中透視少,鏡下硬膜囊、神經根等重要結構均清晰可見、便于保護,且可直接切除椎管內突出或脫出的椎間盤組織等優點,尤其適用于L4/L5、L5/S1脫出型及腋下型椎間盤突出。然而,該術式需劈開椎板間黃韌帶后才能進入椎管顯露神經根和硬膜囊,所以不可避免地損傷黃韌帶,會導致術后腰部疼痛,如果強行穿刺會出現神經根損傷。遠外側型椎間盤突出、椎板間隙狹窄、小關節突增生明顯、椎間盤突出嚴重致神經根水腫嚴重的患者不適合采取此術式[14]。
本研究有16例L5/S1遠外側型患者選擇采用側后方PETD,也均取得滿意效果。側后方PETD最大的優點是保留了黃韌帶,由于術后仍有黃韌帶覆蓋硬膜和神經根,避免了術后粘連和瘢痕形成。然而,根據本研究的統計,L5/S1節段側后方PETD手術時間、術中透視次數、術中出血量均高于后方PEID。L5/S1節段側后方PETD穿刺時的穿刺針方向需向尾側傾斜15°~20°進入椎間孔,而L4/L5節段及以上的椎間孔穿刺針一般均與下位椎體上緣平行進入,因此增加了穿刺難度。此外,由于髂嵴的阻擋,L5/S1節段側后方PETD在手術操作中旋轉工作套管方向時會受到一定限制,探查范圍減小。因此,本研究認為雖然側后方PETD有無需全麻、無醫源性神經損傷、不損傷黃韌帶、瘢痕形成少等優點,但在L5/S1椎間盤突出手術入路選擇時,仍主張首選后方PEID。
從解剖學和影像學上觀察,L4/L5節段及以上椎板間隙逐漸變小,但椎間孔間隙逐漸變大,故L4/L5及以上椎間盤切除多選用PETD。本研究中L4/L5椎間盤突出患者均采用側后方PETD。PETD經Kambin三角進行穿刺[15],手術安全可靠。術中為了預防神經損傷,一般均選擇在局麻下進行,術者術中隨時可以和患者進行溝通,患者能在神經根疼痛時迅速反饋給術者,避免神經根的損傷。側臥位下患者還可在術中行直腿抬高試驗,利于檢測患側神經根松解是否徹底。側后方PETD的皮膚穿刺點、旁開距離、穿刺角度的選擇因患者體型胖瘦而異。本研究對大量人體腰椎CT進行角度測量,認為FE工作套管與矢狀面約呈70°進入椎間孔為最佳手術入路,此角度L4/L5間隙椎間孔矢狀徑、椎間孔上部及中部寬度最大,需磨除骨量少,出口神經根損傷機會最少。穿刺點選擇一般規律為L3/L4旁開8~10 cm;L4/L5旁開10~12 cm;L5/S1旁開12~14 cm。PETD優點:①無需全麻;②很少或無醫源性神經損傷;③感染率明顯降低;④直接摘除脫出的椎間盤組織;⑤不損傷黃韌帶、椎管內封閉結構,故瘢痕形成少;⑥對再次手術者也不用涉及已經形成的瘢痕組織,實際上,對于后路手術后復發的病例,側后方PETD比再次后路開放手術更具有優勢。
對于L4/L5間隙向下游離突出達L5椎弓根者可選用后方PEID(因L5椎板上緣平L5椎弓根),也可以選擇L4/L5遠外側入路(經硬膜囊腹側達對側L5椎弓根),盡量避免磨除或破壞椎弓根。然而,在臨床應用中本研究組發現遠外側入路PELD易損傷出口神經根,出現術后大腿無力,故臨床中較少采用。
總而言之,對于L5/S1椎間盤突出癥的患者,中央型、旁中央型突出以及髂嵴高者適合行PEID,手術時間短、術中透視次數少,但術中易損傷神經根;遠外側型突出者適合行PETD。各種類型L4/L5椎間盤突出癥的患者均適合PETD。
參 考 文 獻
[1] Legrand E, Hoppé E, Bouvard B, et al. Disc herniation-induced sciatica: medical or surgical treatment?[J]. Rev Prat, 2008, 58(3):285-293.
[2] Ghobrial GM, Williams KA Jr, Arnold P, et al. Iatrogenic neurologic deficit after lumbar spine surgery: A review[J]. Clin Neurol Neurosurg, 2015, 139:76-80.
[3] Jang JS, An SH, Lee SH. Transforaminal percutaneous endoscopic discectomy in the treatment of foraminal and extraforaminal lumbar disc herniations[J].J Spinal Disord Tech, 2006, 19(5):338-343.
[4] Ruetten S, Komp M, Merk H, et al. Use of newly developed instruments and endoscopes: full-endoscopic resection of lumbar disc herniations via the interlaminar and lateral transforaminal approach[J]. J Neurosurg Spine, 2007, 6(6):521-530.
[5] Yeung AT, Yeung CA. Advances in endoscopic disc and spine surgery: foraminal approach[J]. Surg Technol Int, 2003, 11:255-263.
[6] Huskisson EC. Measurement of pain[J]. Lancet, 1974, 2(7889):1127-1131.
[7] Fairbank JC, Couper J, Davies JB, et al. The Oswestry low back pain disability questionnaire[J]. Physiotherapy, 1980, 66(8):271-273.
[8] 徐洲, 石磊, 楚磊, 等. 腰椎椎間盤突出癥經椎板間和經椎間孔入路內鏡治療的比較研究[J]. 脊柱外科雜志, 2013, 11(2):97-100.
[9] 古偉文, 徐峰, 蔡賢華, 等. 經皮椎間孔鏡靶向穿刺技術治療腰椎椎間盤突出癥的療效分析[J]. 脊柱外科雜志, 2013, 11(3): 149-153.
[10]Gibson JN, Cowie JG, Iprenburg M. Transforaminal endoscopic spinal surgery: the future ‘gold standard’ for discectomy?-A review[J]. Surgeon, 2012, 10(5):290-296.
[11]Boon JM, Prinsloo E, Raath RP. A paramedian approach for epidural block: an anatomic and radiologic description[J]. Reg Anesth Pain Med, 2003, 28(3):221-227.
[12]Yeung AT, Yeung CA. Minimally invasive techniques for the management of lumbar disc herniation[J].Orthop Clin North Am, 2007, 38(3):363-372.
[13]Ruetten S, Komp M, Merk H, et al. Full-endoscopic interlaminar and transforaminal lumbar discectomy versus conventional microsurgical technique: a prospective, randomized, controlled study[J].Spine (Phila Pa 1976), 2008, 33(9):931-939.
[14]Choi KC, Kim JS, Ryu KS, et al. Percutaneous endoscopic lumbar discectomy for L5-S1 disc herniation: transforaminal versus interlaminar approach[J]. Pain Physician, 2013, 16(6):547-556.
[15]Kambin P, Gennarelli T, Hermantin F. Minimally invasive techniques in spinal surgery: current practice[J]. Neurosurg Focus, 1998, 4(2):e8.
(本文編輯張建芬)
·臨床研究·
【摘要】目的探討經皮內窺鏡下腰椎椎間盤切除術(percutaneous endoscopic lumbar discectomy,PELD)治療L4/L5、L5/S1椎間盤突出癥的入路選擇、手術操作特點和適應證。方法2013年9月~2014年10月,137例腰椎椎間盤突出癥患者在本院接受PELD治療,其中L4/L5節段75例,L5/S1節段62例。根據椎間盤突出的類型,L4/L5節段中央型21例,旁中央型48例,遠外側型6例;L5/S1節段中央型26例,旁中央型20例,遠外側型16例。75例L4/L5腰椎椎間盤突出病例采用側后方經椎間孔入路經皮內窺鏡下椎間盤切除術(percutaneous endoscopic transforaminal discectomy, PETD),46例L5/S1節段中央型和旁中央型病例采用后方經椎板間入路經皮內窺鏡下椎間盤切除術(percutaneous endoscopic interlaminar discectomy, PEID),16例L5/S1節段遠外側型病例采用側后方PETD。比較不同術式的手術時間、透視次數、術中患者耐受情況,通過手術前后疼痛視覺模擬量表(visual analogue scale, VAS)對下肢放射痛進行評分,Oswestry功能障礙指數(Oswestry disability index,ODI)評估患者術后改善情況。結果所有患者手術順利完成。L5/S1后方PEID手術時間為(52.6±10.3) min,短于L4/L5和L5/S1側后方PETD的(92.6±17.3) min及(91.5±15.5) min,差異具有統計學意義(P<0.05)。L5/S1后方PEID術中透視次數(5.5±1.2)次,明顯少于L4/L5和L5/S1側后方PETD的(18.2±3.3)次及(20.5±4.2)次,差異具有統計學意義(P<0.05)。術后臥床時間、住院時間各術式之間相比,差異無統計學意義(P>0.05)。各術式術后即刻、術后3個月VAS評分和ODI與術前相比,差異均有統計學意義(P<0.05)。結論對于L5/S1節段病例,中央型、旁中央型突出以及髂嵴高者適合采用后方PEID,手術時間短、術中透視次數少,但術中易損傷神經根;遠外側型突出者適合采用側后方PETD。各種類型L4/L5椎間盤突出癥患者均適合采用側后方PETD。
【關鍵詞】腰椎; 椎間盤移位; 內窺鏡檢查; 椎間盤切除術,經皮; 外科手術,微創性
Surgical approach analysis of percutaneous endoscopic lumbar discectomyTIANXi-liang,YANGQun,WANGBo,ZHANGRui,MAKai,LIUYang,JIANGChang,WUChun-ming,LüDe-cheng.DepartmentofSpinalSurgery,FirstAffiliatedHospitalofDalianMedicalUniversity,Dalian116011,Liaoning,China
【Abstract】ObjectivesTo investigate the surgical approach choice, operating characteristics and indications of percutaneous endoscopic lumbar discectomy (PELD) via transforaminal or interlaminar approach for treating L4/L5and L5/S1disc herniation. MethodsFrom September 2013 to October 2014, 137 cases suffering from lumbar disc herniation, including 75 cases of L4/L5and 62 cases of L5/S1were treated by PELD. According to the type of disc herniation, the cases were divided into 3 types: central 21 cases, paracentral 48 cases, far lateral 6 cases of L4/L5herniation; and central 26 cases, paracentral 20 cases, far lateral 16 cases of L5/S1herniation. All cases of L4/L5disc herniation were treated by percutaneous endoscopic transforaminal discectomy (PETD), Forty-six cases of central and paracentral L5/S1disc herniation were treated by percutaneous endoscopic interlaminar discectomy (PEID). Besides, 16 cases of far lateral L5/S1disc herniation were treated by PETD. Operation time, X-ray perspective times and patients’ tolerance during surgery were recorded. Leg radicular pain and daily life function were evaluated by the visual analog scale (VAS) score and Oswestry disability index (ODI). Results All the cases underwent operation successfully. The mean operation time of L5/S1PEID group was (52.6±10.3) min, which was significantly shorter than that of L4/L5and L5/S1PETD group with (92.6±17.3) min and (97.5±15.5) min (P<0.05). X-ray perspective times in operation of PEID group was significantly less than that of PETD group, respectively (P<0.05); L5/S1PEID group was 5.5±1.2, however, L4/L5and L5/S1PETD group were 18.2±3.3 and 20.5±4.2, respectively. There was no significant difference in postoperative bed time or length of hospital stay among different surgical approach treatments (P>0.05). The VAS scores and ODIs showed significant differences at any follow-up time points compared with those of pre-operation in different surgical approaches (P<0.05). Conclusion The cases suffering from L5/S1central and paracentral type disc herniation, as well as the high iliac crest ones, are suitable for PEID. The advantages of the approach are the shorter operation time and less X-ray irradiation times, but it has the disadvantage of nerve root injury. PETD is suitable for L5/S1far lateral type disc herniation and all types of L4/L5disc herniation cases.
【Key words】Lumbar vertebrae;Intervertebral disc displacement; Endoscopy; Diskectomy, percutaneous; Surgical procedures, minimally invasive
收稿日期:(2015-10-15)
【DOI】10.3969/j.issn.1672-2957.2015.06.006
【中圖分類號】R 681.533.1
【文獻標志碼】A
【文章編號】1672-2957(2015)06-0342-05
通信作者:楊群yangqun@medmail.com.cn
作者簡介:作者單位:116011遼寧,大連醫科大學附屬第一醫院脊柱外科

